Как образуется плацента: что это такое, когда формируется при беременности, типы, функции и строение у беременных, сколько весит, развитие и особенности образования
Этот удивительный орган формируется и функционирует только во время беременности, сразу же после рождения малыша детское место покидает материнский организм. С латыни «плацента» переводится как «лепешка». Такое название дано плаценте за ее внешний вид, ведь внешне она напоминает большую круглую лепешку или диск, к центру которого крепится пуповина.
Плацента, или детское место, начинает формироваться практически с момента прикрепления яйцеклетки к стенке матки, или, как говорят доктора, с момента имплантации яйцеклетки в полость матки. Сначала, с 9 дня после зачатия и до 13-16 недели беременности, развивается предшественник плаценты — ворсинчатый хорион. Клетки трофобласта, которые окружают зародыш, интенсивно делятся, и вокруг эмбриона образуется ветвистая оболочка из ворсин. В каждую подобную ворсинку врастают сосуды зародыша.
На сроке 16 недель хорион превращается в плаценту, которая имеет 2 поверхности: одна обращена к малышу и называется плодовой, другая, которая называется материнской, в сторону внутренней стенки матки. К плодовой стороне крепится пуповина будущего человечка, а внутри ее ворсин протекает кровь малыша. Снаружи эти ворсины омываются кровью матери. Материнская сторона плаценты разделена на 15-20 долек, отделенных друг от друга перегородками.
Таким образом, в плаценте присутствуют 2 системы кровеносных сосудов — малыша и мамы. И именно здесь происходит постоянный обмен веществ между мамой и ее будущим ребенком. При этом кровь матери и ребенка нигде не смешивается, так как две сосудистые системы разделены плацентарным барьером — особой мембраной, которая пропускает одни вещества и препятствует проникновению других. Полноценно трудиться плацентарный барьер начинает к 15-16 неделям.
Окончательно структура плаценты формируется к концу I триместра, но ее строение продолжает изменяться в зависимости от развития малыша и роста его потребностей. Причем поначалу плацента растет быстрее, чем ребенок. Например, в 12 недель беременности будущий кроха весит 4 г, а плацента — уже до 30 г. К концу беременности детское место становится более компактным, плотным и принимает форму диска. С 22 по 36 неделю беременности масса плаценты постоянно увеличивается, и ближе к моменту родов диаметр плаценты будет около 15-18 см, толщина — 2-3 см, а весить она будет 500-600 г, то есть 1/6 от веса малыша. После 36-37 недели рост плаценты прекращается, ее толщина немного уменьшается или остается на прежнем уровне.
ДЛЯ ЧЕГО НУЖНА ПЛАЦЕНТА?
Как мы уже говорили, в плаценте происходит постоянный обмен веществ между будущей мамой и ее ребенком. Из крови женщины поступают кислород и питательные вещества, а малыш «возвращает» продукты обмена и углекислый газ, которые надо выводить из организма.
Плацента также защищает малыша от неблагоприятного воздействия: плацентарный барьер задерживает содержащиеся в материнской крови бактерии, некоторые вирусы, антитела мамы, вырабатывающиеся при резус-конфликте, но беспрепятственно пропускает кислород, питательные вещества и защитные белки матери к ребенку. Но защитная функция плаценты избирательна. Одни и те же вещества по-разному преодолевают барьер в сторону крохи и в сторону матери. Например, фтор прекрасно проходит от мамы к малышу, но совершенно не проникает в обратном направлении. Бром проникает к малышу намного быстрее, чем обратно.
Кроме того, детское место играет роль железы внутренней секреции, вырабатывая гормоны, которые поддерживают беременность, готовят грудь к лактации, а организм мамы — к успешным родам.
НА ЧТО ОБРАЩАЕТ ВНИМАНИЕ ДОКТОР?
Делая УЗИ на разных сроках беременности, доктор внимательно следит за состоянием плаценты. Для него важны:
1. Место расположения и прикрепления плаценты, а также ее приращение
При нормально протекающей беременности плацента чаще всего располагается в слизистой оболочке передней или задней стенки матки. На ранних сроках беременности детское место нередко доходит до выхода из матки. И тогда женщина слышит термин «низкое прикрепление плаценты».
Но волноваться преждевременно: надо учитывать, что у большинства женщин при увеличении размеров матки плацента поднимается вверх. Существует даже термин «миграция плаценты». Перемещение происходит за счет того, что нижний сегмент матки во время вынашивания ребенка изменяет свое строение, и плацента растет к дну матки (ее верхнего сегмента), ведь эта часть матки лучше снабжается кровью. «Миграция» плаценты протекает в течение 6-10 недель и заканчивается к 33-34 неделе беременности. По этой причине диагноз «низкое расположение (прикрепление) плаценты» пугать не должен. Такое положение до 32-й недели сохраняется лишь у 5% женщин, и только у трети из этих 5% плацента остается в таком же положении и к 37-й неделе. В последнем случае врачи решают вопрос о тактике ведения родов и методе родоразрешения. Ведь низкое расположение детского места чревато отслойкой плаценты до рождения ребенка, что опасно и для мамы, и для крохи. При таком осложнении женщину госпитализируют. Если отслойка незначительна, симптомы выражены слабо, чтобы ее замедлить или прекратить, в родах вскрывают плодный пузырь. Если же начинается внутреннее кровотечение и его симптомы (учащение пульса, снижение артериального давления, сильные боли в матке) нарастают, прибегают к кесареву сечению.
Если плацента доходит до внутреннего зева матки (выхода из матки) или перекрывает его, говорят о предлежании плаценты. Чаще всего это встречается у неоднократно беременевших и рожавших женщин. Способствуют предлежанию плаценты и аномалии развития матки. Но определенное на УЗИ в ранние сроки предлежание плаценты на поздних сроках может не подтвердиться. Тем не менее врачи настороженно относятся к подобной ситуации, так как она может спровоцировать кровотечения и преждевременные роды. По этой причине, чтобы не пропустить подобное осложнение, с интервалом 3-4 недели будущей маме будут делать УЗИ на протяжении всей беременности, а также перед родами. Тактика ведения беременности и родов при предлежании плаценты такая же, как и при низком ее расположении.
Ворсины хориона (предшественника плаценты) в процессе образования детского места «прорастают» в слизистую оболочки матки — эндометрий. В очень редких случаях бывает, что ворсины прорастают в мышечный слой или в толщу стенки матки. В таком случае говорят о приращении плаценты, которое чревато кровотечением после рождения ребенка. Если подобное происходит, приходится делать операцию — удалять плаценту вместе с маткой.
Если ворсины хориона проросли не столь глубоко, говорят о плотном прикреплении плаценты. Оно обычно встречается при низком расположении плаценты или ее предлежании. Увы, распознать приращение или плотное прикрепление плаценты можно только во время родов. В последнем случае врач, принимающий роды, будет отделять плаценту вручную.
2. Степень зрелости плаценты
Плацента растет и развивается вместе с ребенком. С помощью УЗИ доктор определяет степень ее зрелости — строение на определенном сроке беременности. Это нужно, чтобы понять, хватает ли ребенку питательных веществ и как плацента справляется со своими задачами.
Выделяют 4 степени зрелости плаценты: нулевую, первую, вторую и третью. Когда беременность протекает нормально и без осложнений, до 30 недели плацента находится в нулевой степени зрелости. Мембрана у нее в этот период гладкая, структура — однородная. На сроке 27-34 недели плацента достигает первой степени зрелости. Мембрана становится слегка волнистой, структура — неоднородной. В 34-37 недель беременности говорят уже о второй степени зрелости. В некоторых местах этот орган истончается, начинает покрываться известковыми (солевыми) отложениями, но это не мешает плаценте справляться со своими функциями. С 37 недели беременности и до момента родов плацента должна пребывать в третьей степени зрелости. В этот период плацента делится на дольки, в мембране появляются заметные углубления.
Если степень зрелости меняется раньше времени, это может говорить о преждевременном созревании (старении) плаценты. Оно может возникнуть из-за нарушения в плаценте кровотока. Причиной последнего становится, например, такие серьезные осложнения беременности, как преэклампсия и анемия. В то же время подобный процесс может быть и индивидуальной особенностью материнского организма. Так что не стоит расстраиваться раньше времени. Обычно в такой ситуации женщине делают допплерометрию и наблюдают за маточно-плацентарным кровотоком и развитием ребенка. Если малыш не страдает, значит, все в порядке. Женщине порекомендует лишь профилактическое лечение. Когда же появляются настораживающие симптомы, будущую маму направляют в стационар. Там доктора снижают тонус матки, что облегчает доставку ребенку питательных веществ. Кроме того, врачи стараются улучшить кровообращение у будущей мамы и ее малыша.
Стремительное старение плаценты может быть и результатом перенесенных во время беременности инфекционных заболеваний (например, внутриматочной инфекции) или вредных привычек, например, курения. Также подобная ситуация возникает, если у женщины есть хронические заболевания, как сахарный диабет, или беременность осложняется резус-конфликтом.
В очень редких случаях речь может идти о позднем созревании плаценты. Иногда это может косвенно указывать на врожденные пороки развития плода.
3. Толщина плаценты и ее размеры
Толщину можно определить после 20 недели беременности. Если беременность протекает нормально, этот параметр до 36 недели все время увеличивается. На 7-й неделе она будет составлять 10-11 мм, на 36-й — максимум 35 мм. После этого рост плаценты останавливается и ее толщина не только не меняется, но может даже уменьшаться. Последнее будет первым симптомом старения. На 40-й неделе стареющая плацента является показанием к стимуляции еще не наступивших родов.
О тонкой плаценте говорят, если в III триместре толщина менее 20 мм. Подобная ситуация характерна для преэклампсии (повышение артериального давления, отеки и белок в моче). При этом есть угроза прерывания беременности и гипотрофии плода (отставание в росте). Когда при резус-конфликте возникает гемолитическая болезнь плода (организм резус-отрицательной мамы вырабатывает антитела к резус-положительным эритроцитам ребенка, и последние разрушаются) о нарушениях свидетельствует толстая плацента (толщина 50 мм и более). Похожие симптомы бывают и при сахарном диабете. Обе ситуации требуют лечения.
Размеры плаценты тоже могут не дотягивать до нормы или ее превышать. В первом случае при нормальной толщине меньше нормы оказывается площадь плаценты. Это может следствием генетических нарушений (таких, как синдром Дауна), преэклампсии и других осложнений. Из-за того, что маленькая плацента не может полноценно снабжать малыша кислородом и питательными веществами и выводить продукты обмена из организма, ребенок отстает в росте и весе. Подобное осложнение называется плацентарной недостаточностью. Те же последствия имеет и гиперплазия (увеличение размеров) плаценты. Своевременное лечение позволяет скорректировать развитие малыша.
ПОСЛЕДОВЫЙ ПЕРИОД РОДОВ
Как только рождается малыш и акушерка отрезает пуповину, плацента заканчивает свою работу. В течение 30 минут она выходит наружу вместе с плодными оболочками. В этом случае говорят, что рождается послед. Доктор прежде всего внимательно осматривает плаценту, измеряет и взвешивает. Все данные записываются в историю родов. Благодаря этому врачи получают ценную информацию о том, как проходила беременность и каково самочувствие ребенка. Если показатели отличаются от нормы, об этом сообщают педиатру.
Главное — плацента и плодные оболочки должны полностью покинуть организм женщины. Если после тщательного осмотра плаценты у врачей по этому поводу возникают сомнения, проводится ручной осмотр полости матки. Ведь оставшиеся в матке частички плаценты могут стать причиной кровотечения или воспалительного процесса. Это обследование и удаление неотделившихся частиц проводятся под наркозом.
После этого плацента врачей уже не интересует. Ее либо уничтожают, либо используют в научных или лечебных целях.
Плацента — Википедия
Плацента (лат. placenta «лепешка»; также — детское место, послед) — эмбриональный орган у всех самок плацентарных млекопитающих[1], некоторых сумчатых, рыбы-молот и других живородящих хрящевых рыб, а также живородящих онихофор и ряда других групп животных, позволяющий осуществлять перенос материала между циркуляционными системами плода и матери;
Также в ботанике плацента — участок плодолистика, к которому прикрепляется семяпочка.
У млекопитающих плацента образуется из зародышевых оболочек плода (ворсинчатой, хориона, и мочевого мешка — аллантоиса (allantois)), которые плотно прилегают к стенке матки, образуют выросты (ворсинки), вдающиеся в слизистую оболочку, и устанавливают, таким образом, тесную связь между зародышем и материнским организмом, служащую для питания и дыхания зародыша[2]. Пуповина связывает эмбрион с плацентой.
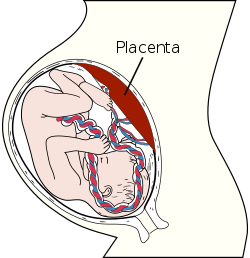 Схематичное изображение места расположения плаценты в матке беременной женщины
Схематичное изображение места расположения плаценты в матке беременной женщиныПлацента вместе с оболочками плода (так называемый послед) у женщины выходит из половых путей через 5—60 минут (в зависимости от тактики ведения родов) после появления на свет ребёнка.
Образование плаценты
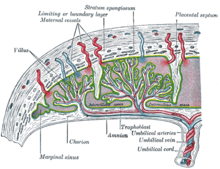 Строение плаценты
Строение плацентыПлацента образуется чаще всего в слизистой оболочке задней стенки матки из эндометрия и цитотрофобласта. Слои плаценты (от матки к плоду — гистологически):
- Децидуа — трансформированный эндометрий (с децидуальными клетками, богатыми гликогеном),
- Фибриноид Рора (слой Лантганса),
- Трофобласт, покрывающий лакуны и врастающий в стенки спиральных артерий, предотвращающий их сокращение,
- Лакуны, заполненные кровью,
- Синцитиотрофобласт (многоядерный симпласт, покрывающий цитотрофобласт),
- Цитотрофобласт (отдельные клетки, образующие синцитий и секретирующие БАВ),
- Строма (соединительная ткань, содержащая сосуды, клетки Кащенко-Гофбауэра — макрофаги),
- Амнион (на плаценте больше синтезирует околоплодные воды, внеплацентарный — адсорбирует).
Между плодовой и материнской частью плаценты — базальной децидуальной оболочкой — находятся наполненные материнской кровью углубления. Эта часть плаценты разделена децидуальными септами на 15-20 чашеобразных пространств (котиледонов). Каждый котиледон содержит главную ветвь, состоящую из пупочных кровеносных сосудов плода, которая разветвляется далее в множестве ворсинок хориона, образующих поверхность котиледона (на рисунке обозначена как Villus). Благодаря плацентарному барьеру кровоток матери и плода не сообщаются между собой. Обмен материалами происходит при помощи диффузии, осмоса или активного транспорта. С 3-й недели беременности, когда начинает биться сердце ребёнка, плод снабжается кислородом и питательными веществами через «плаценту». До 12 недель беременности это образование не имеет чёткой структуры, до 6 недель — располагается вокруг всего плодного яйца и называется хорионом, «плацентация» проходит в 3-6 недель.
Функции
Плацента формирует гематоплацентарный барьер, который морфологически представлен слоем клеток эндотелия сосудов плода, их базальной мембраной, слоем рыхлой перикапиллярной соединительной ткани, базальной мембраной трофобласта, слоями цитотрофобласта и синцитиотрофобласта. Сосуды плода, разветвляясь в плаценте до мельчайших капилляров, образуют (вместе с поддерживающими тканями) ворсины хориона, которые погружены в лакуны, наполненные материнской кровью. Он обуславливает следующие функции плаценты.
Газообменная
Кислород из крови матери проникает в кровь плода по простым законам диффузии, в обратном направлении транспортируется углекислый газ.
Трофическая и выделительная
Через плаценту плод получает воду, электролиты, питательные и минеральные вещества, витамины; также плацента участвует в удалении метаболитов (мочевины, креатина, креатинина) посредством активного и пассивного транспорта;
Гормональная
Плацента играет роль эндокринной железы: в ней образуются хорионический гонадотропин, поддерживающий функциональную активность плаценты и стимулирующий выработку больших количеств прогестерона жёлтым телом; плацентарный лактоген, играющий важную роль в созревании и развитии молочных желез во время беременности и в их подготовке к лактации; пролактин, отвечающий за лактацию; прогестерон, стимулирующий рост эндометрия и предотвращающий выход новых яйцеклеток; эстрогены, которые вызывают гипертрофию эндометрия. Кроме того, плацента способна секретировать тестостерон, серотонин, релаксин и другие гормоны.
Защитная
Плацента обладает иммунными свойствами — пропускает к плоду антитела матери, тем самым обеспечивая иммунологическую защиту. Часть антител проходят через плаценту, обеспечивая защиту плода. Плацента играет роль в регуляции и развитии иммунной системы матери и плода. В то же время она предупреждает возникновение иммунного конфликта между организмами матери и ребёнка — иммунные клетки матери, распознав чужеродный объект, могли бы вызвать отторжение плода. Синцитий поглощает некоторые вещества, циркулирующие в материнской крови, и препятствует их поступлению в кровь плода. Однако плацента не защищает плод от некоторых наркотических веществ, лекарств, алкоголя, никотина и вирусов.
Плацента животных
Существует несколько типов плаценты у животных. У сумчатых — неполная плацента, что обуславливает столь непродолжительный период беременности (8—40 дней). У парнокопытных — placenta diffusa эпителиохориального типа, placenta zonaria у хищников (эндотелиохорального типа), placenta discoid (гемохориальный тип) у грызунов и человека и placenta cotyledonaria или multiplex у жвачных.
Большинство самок млекопитающих, включая растительноядных (коровы и прочие жвачные), поедают свой послед сразу после облизывания новорождённого. Они делают это не только для того, чтобы уничтожить запах крови, привлекающий хищников, но и с целью обеспечения себя витаминами и питательным веществами, в которых они нуждаются после родов.
Литература
- Гаворка Е. Плацента человека, 1970.
- Милованов А. П. Патология системы мать-плацента-плод: Руководство для врачей. — Москва: «Медицина». 1999 г. — 448 с.
- Тканевая терапия. Под. ред. акад. АМН СССР Н. А. Пучковской. Киев, «Здоров’я», 1975 г., 208 с.
- Филатов В. П. Тканевая терапия (учение о биогенных стимуляторах).
- Стенограмма публичных лекций, прочитанных для врачей в Центральном лектории Общества в Москве (издание третье, дополненное). — М.: Знание, 1955. — 63 с.
- Цирельников Н. И. Гистофизиология плаценты, 1981.
- Ширшев С. В. Механизмы иммунного контроля процессов репродукции. Екатеринбург: Изд-во УрО РАН, 1999. 381 с.
- Сапин М. Р., Билич Г. Л. Анатомия человека: учебник в 3 т. — изд. 3-е испр., доп. — М.: ГЭОТАР-Медиа, 2009. — Т. 2. — 496 с.
Примечания
- ↑ 1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг.[1]
- ↑ По материалам ЭСБЕ
Преждевременное старение плаценты — состояние угрожающее. Столкнуться с ним может любая беременная женщина. Почему «детское место» начинает утрачивать свои функции раньше срока и что с эти делать, мы расскажем в этой статье.
Как созревает «детское место»?
«Детское место», или плацента, — временный орган, необходимый женщине и ребенку только при беременности. Она имеет губчатую структуру, одной стороной плотно прилегает к стенке матки, откуда черпает запасы материнской крови, а другой посредством пуповины соединяется с плодом. Плацента выполняет защитные функции, не допуская смешения крови мамы и малыша. Также она выступает посредником в газообмене и питании: через плаценту по вене в структуре пуповины малышу поступает свежая кровь с кислородом и витаминами, а по двум артериям внутри пуповины в плаценту обратно выводятся продукты жизнедеятельности ребенка: мочевина, углекислый газ, креатинин. Плацента вырабатывает важные для беременности и последующего грудного вскармливания гормоны.
Через неделю после овуляции оплодотворенная яйцеклетка попадает в маточную полость и ее основная задача — имплантироваться. В этом помогает хориальная оболочка, которая «врастает» в материнский эндометрий. На месте прикрепления образуется хорион, который постепенно преобразуется в плаценту. Формирование «детского места» завершается к 14–16 неделе беременности. Окончательную форму молодая плацента обретает к 20 неделе. До середины беременности «детское место» растет, расширяется. После этого — лишь незначительно прибавляет в толщине.
Чем ближе к родам, тем менее функциональна плацента: она вырабатывает свои ресурсы, начинает стареть. Сначала ее оболочки становятся волнообразными, затем в плаценте появляются вкрапления отложений солей кальция, потом эти вкрапления становятся более обширными – плацента из губчатой становится более плотной, начинает становиться тоньше. Все эти процессы укладываются в четыре степени зрелости.
Если степени сменяют друг друга в установленные сроки, никакой опасности это не представляет. Если же плацента «угасает» слишком быстро, говорят о преждевременном ее старении.
Нормы и отклонения
Молодая и полная сил плацента имеет нулевую степень зрелости. Это означает, что ресурсы «детского места» не исчерпаны – малыш получает все необходимое для его развития. В норме нулевая степень зрелости регистрируется до 30 недели беременности.
Первая степень зрелости плаценты говорит о начавшихся изменениях: разрастание сетки сосудов и тканей прекратилось, мембрана становится волнообразной. Но свои функции «детское место» выполняет исправно – малышу комфортно, и всего хватает. Первая степень в норме соответствует сроку в 30-34 недели беременности.
Вторая степень зрелости описывает активные регрессивные процессы в «детском месте»: может появиться фрагментарное утончение плаценты, ее структура становится более плотной, появляются солевые кальциевые отложения. Если 2 степень установлена в соответствующие норме сроки, можно не волноваться – плацента справляется со своими задачами без ущерба для малыша. Вторая степень не будет считаться патологической, если срок беременности уже 35–38 недель.
Третья степень — зрелая или старая плацента. Структура, которая ранее напоминала довольно ровную лепешку, становится дольчатой: определяются доли, мембрана неровная, солевые отложения хорошо различимы. Обычно 3 степень фиксируется непосредственно перед родами: в последние пару недель, а иногда и всего за несколько дней до родов.
Если врач устанавливает промежуточную степень, например, 0–1 или 1–2, значит, на УЗИ обнаружились признаки перехода одной стадии развития «детского места» в другую, но сам переход еще не завершен. С переходными степенями обычно возникает больше всего непонятных моментов и недоразумений. Чтобы было проще понять, что же нормально, а что — нет, следует знать, что 0–1 степень на сроке 27–28 недель беременности — не патология, а вариант нормы.
После 30 недели врач может диагностировать как первую, так и переходную (0–1) степень. А вот 1–2 степень на 32 неделе — явная патология, поскольку до перехода ко второй степени еще около месяца. Наступление 3 степени зрелости до 38 недели — тоже тревожная и опасная ситуация, при которой, скорее всего, будет принято решение о досрочном родоразрешении.
Чем больше временной разрыв между нормой и реальным состоянием плаценты, тем более опасными могут быть последствия.
Чем опасно?
Поскольку на плаценту природой возложены важные функции по защите, питанию, обеспечению кислородом, а также гормональная поддержка организма беременной, то любые изменения в структуре плаценты раньше срока могут привести к тяжелым осложнениям. Когда старение идет в срок, оно физиологическое: утрата некоторых функций плаценты, их снижение компенсируются организмами матери и плода. Ребенку это не вредит, поскольку в норме угасание функции протекает довольно плавно.
Если наблюдается раннее созревание, то малыш получает недостаточно кислорода, плацента хуже справляется с выводом продуктов его жизнедеятельности, ему не хватает питательных веществ. Кроме того, плацента хуже справляется с защитными функциями. Самым распространенным последствием преждевременного созревания для ребенка является гипоксия.
На фоне кислородной недостаточности страдает головной мозг малыша, его нервная система. Длительная гипоксия может привести к гибели ребенка внутриутробно. Нередко именно внутриутробная гипоксия становится причиной отставания плода в развитии, грубых нарушений деятельности центральной нервной системы.
Дети, которые страдали гипоксией в материнской утробе, более болезненны, у них могут наблюдаться различные неврологические отклонения, а также дисфункции опорно-двигательного аппарата. К тому же такие дети хуже обучаются, не исключена инвалидность.
Нехватка питательных веществ приводит к задержке внутриутробного развития малыша. Ее диагностируют еще во время беременности. Рост, вес, длина конечностей плода отстают от нормальных значений, характерных для конкретного срока беременности. Нередко задержка физического развития сопровождается мозговыми нарушениями и нарушениями обмена веществ, что после рождения определяется в виде отставаний в умственном и психическом развитии. На фоне голодания могут развиваться различные пороки внутренних органов и костной системы малыша.
Замедленный вывод продуктов жизнедеятельности плода рано созревшей плацентой создает угрозу интоксикации, гибели ребенка. А снижение барьерных функций «детского места» может привести к инфицированию крохи опасными вирусами, которые беспрепятственно могут проникнуть по кровотоку к малышу. Внутриутробная инфекция — состояние, которое расценивается как угроза жизни ребенка.
Чем обусловлено?
Плацента созревает раньше положенного времени по самым разнообразным причинам. Наиболее часто врачи сталкиваются с таким явлением, как преждевременное старение плаценты у женщин, которые во время вынашивания малыша продолжают курить или не могут отказать себе в удовольствии принять алкогольные напитки. У женщин, которые тешат себя надеждой, что «легкие» сигареты неопасны, а красное вино — полезно, такая патология после 30 недели беременности встречается довольно часто.
Однако отсутствие вредных привычек во время беременности и до нее еще не гарантирует, что проблем с плацентой не возникнет. Созревание «детского места» раньше времени может быть последствием перенесенного вирусного инфекционного заболевания, например, ОРВИ или гриппа на раннем сроке, а также инфекций, которые передаются половым путем.
У беременных с резус-отрицательной кровью при условии, что они вынашивают малыша с положительным резус-фактором, может развиться резус-конфликт, при котором плацента начинает страдать практически еще на стадии формирования. Раннее ее созревание — нередко следствие тех иммунных процессов, которые проходят при конфликте в организме будущей мамы.
Если у женщины был сахарный диабет до беременности или она приобрела гестационный диабет во время вынашивания малыша, вероятность, что плацента быстро состарится, намного выше.
При таких недугах обычно наблюдается гиперплазия плаценты (увеличение ее толщины), что почти всегда приводит к ранней утрате ее функций. Раннее старение «детского места» встречается и у женщин, которые сделали несколько абортов: истонченный эндометрий в этом случае не может обеспечить нормального развития плаценты. В этом случае она более тонкая изначально, и стареет куда быстрее.
Хронические заболевания будущей мамы, особенно если они касаются почек, печени, щитовидной железы, сердца и сосудов, а также нарушения свертываемости крови повышают вероятность преждевременного созревания «детского места».
На скорость созревания плаценты негативно могут повлиять многие медикаментозные препараты, именно поэтому будущим мамам настоятельно не рекомендуется принимать любые медикаменты, если это не одобрено ее лечащим врачом. Также разрушительно на плацентарные ткани и сосуды влияет контакт будущей мамы с токсичными веществами, лаками и красками, растворителями, отбеливателями и другой химией. Работа на опасном и вредном производстве повышает вероятность негативных изменений в скорости созревания плаценты.
Преждевременное старение плаценты чаще наблюдается у женщин, которые живут в крупных городах с неблагоприятной экологической обстановкой, чем у женщин, которые проживают в деревне или небольшом городке, где нет крупных градообразующих промышленных предприятий. А также патология, по наблюдениям врачей, передается по наследству — от матери к дочери.
Гестоз (поздний токсикоз) довольно часто приводит к старению «детского места» раньше установленных сроков. Опасны с точки зрения вероятности развития патологического состояния и перепады артериального давления у будущей матери, гипертония. Если у беременной на любом сроке беременности происходили даже незначительные отслойки плаценты или есть предлежание «детского места», риск раннего созревания выше в несколько раз, чем у женщин, не имеющих таких проблем во время беременности.
Во время вынашивания двойни или тройни риск раннего созревания выше, чем при одноплодной беременности. А у женщин с гормональными проблемами почти всегда в той или иной степени встречаются плацентарные аномалии, в том числе и старая плацента на неподходящих для этого сроках гестации.
Симптомы и признаки, диагностика
Почувствовать степень зрелости плаценты, а также определить ее толщину и другие параметры самостоятельно нет никакой возможности. Ускоренное созревание «детского места» протекает совершенно без симптомов. Именно поэтому важно регулярно посещать врача, проходить все положенные по сроку обследования, сдавать анализы и делать УЗИ. Чем раньше будет обнаружена аномалия, тем более благоприятными будут прогнозы врачей на предстоящее лечение.
Признаками преждевременного старения плаценты на более поздних сроках, когда уже проявляются последствия фетоплацентарной недостаточности, в основном ощущаются как изменение двигательной активности малыша. О начальной стадии гипоксии говорит усиление активности: движения малыша становятся резкими, могут причинять беременной выраженную боль. Так кроха пытается массировать ручками и ножками плаценту, стремясь добыть больше кислорода.
Затяжная гипоксия проявляется обратными признаками — малыш почти перестает двигаться. Он входит в режим экономии кислорода и питательных веществ, стараясь расходовать как можно меньше энергии. Полное прекращение шевелений может быть признаком гибели малютки.
Установить факт гипоксии, задержки внутриутробного развития плода, его интоксикации и других неблагополучных состояний может только врач. Именно поэтому так важно не пропускать визиты в женскую консультацию.
При изменении поведения малыша женщине назначают исследование плаценты и характеристик маточно-плацентарного кровотока на УЗДГ, УЗИ, также проводят КТГ. Кардиотокография, которую можно проводить с 28-29 недели беременности, может дать довольно точный ответ на вопрос, есть ли у малыша изменения в состоянии.
Степень зрелости плаценты устанавливается на УЗИ, начиная с 20 недели беременности. На более ранних сроках ни толщина «детского места», ни ее характеристика зрелости диагностического значения не имеют.
Лечение
Несмотря на то что последствия могут быть довольно серьезными, женщине не следует впадать в панику: преждевременное старение плаценты всегда более благоприятно, чем ее патологическая незрелость. При раннем выявлении патологии врачи могут помочь малышу и его маме. Лечение обычно проводится в условиях стационара.
Выбор тактики действий зависит от срока. Если преждевременное созревание плаценты выявлено на 31-35 неделе беременности, то врачи стараются сделать все возможное, чтобы сохранить ее и продлить, ведь малыш на этом сроке еще не готов появиться на свет. За женщиной в стационаре наблюдают, оказывают необходимую терапию, ежедневно делают КТГ, чтобы узнать, не изменилось ли состояние и самочувствие малыша. Раз в несколько дней делают УЗИ, чтобы контролировать процессы, протекающие в плацентарных структурах.
Если срок беременности больше 36 недель, то с большой долей вероятности врачи примут решение о досрочном родоразрешении: стимуляции родов или проведении кесарева сечения. Хотя, если степень отклонения от нормы невелика, могут положить на сохранение и постараться еще хотя бы две недели поддерживать малыша внутри материнской утробы медикаментозно, чтобы он успел набрать вес.
В стандартной схеме лечения присутствуют препараты-спазмолитики («Папаверн», «Но-шпа»), чтобы снизить сократительную способность гладкой мускулатуры матки. Для улучшения кровотока в системе «мать-плацента-плод» применяют «Курантил», «Актовегин» как в таблетках, так и в виде внутривенных капельных введений. Для восполнения дефицита питания малыша применяют витаминные препараты. При подозрении на гипоксию плода женщине рекомендуют кислородные коктейли.
Если причиной преждевременного созревания «детского места» стали инфекционные заболевания, параллельно со стандартной схемой женщине назначается соответствующее лечение противовирусными или антибактериальными препаратами. При позднем токсикозе назначают мочегонные препараты, чтобы уменьшить отечность, и средства для снижения артериального давления, если у будущей мамы гипертония.
Если систематические наблюдения за малышом указывают на малейшие негативные изменения в его состоянии, сохраняющая терапия отменяется и проводится экстренное родоразрешение. Это необходимо для того, чтобы спасти ребенку жизнь.
Советы будущим мамам
Профилактики проблем с плацентой при беременности не существует, поскольку повлиять на процессы созревания и старения «детского места» нет возможности, и даже дорогие разрекламированные медикаменты в этом вопросе бессильны. О том, что с плацентой могут возникнуть проблемы, женщина должна помнить еще на стадии планирования пополнения семейства.
Следует заблаговременно отказаться от курения, алкоголя, бесконтрольного приема медикаментов — особенно опасны антибиотики, противосудорожные препараты, гормональные средства, в том числе и контрацептивы.
Если женщина проходит лечение такими средствами или предохраняется при помощи оральных гормональных контрацептивов, перед зачатием малыша следует проконсультироваться с врачом и сдать необходимые анализы, чтобы избежать проблем в будущем.
С первых недель беременности важно следить за своим питанием, не допускать контакта с токсичными веществами, радиоактивным излучением, не работать в ночную смену, поскольку недосып приводит к нарушению гормонального фона. При появлении кровянистых выделений на любом сроке нужно обращаться к врачу, чтобы исключить отслойку плаценты, и получить необходимое лечение, если она произошла.
Женщина должна дышать свежим воздухом, гулять, если погода позволяет, спать с открытой форточкой. Чем больше она получит кислорода сама, тем больше она сможет дать его своего малышу посредством плацентарного кровотока. Также следует избегать вирусных инфекций, проводя правильную и своевременную профилактику гриппа и ОРВИ, особенно в периоды массовой заболеваемости.
Во время беременности не стоит менять полового партнера: любая занесенная инфекция может вызвать поражения плаценты.
О преждевременном созревании плаценты смотрите следующее видео.
Плацента при беременности

Особенность плаценты в том, что она появляется в организме женщины лишь в период беременности, выполняет свою важнейшую роль, позволяя выносить ребенка, а затем бесследно исчезает.
Когда образуется плацента ?
Плаценты начинает формироваться на второй неделе внутриутробного развития плода. На протяжении 3-6 недели она интенсивно формируется, постепенно приобретая дисковидную форму, которая становится наиболее выраженной к 12 неделе. Если вы хотите понять, как выглядит плацента, представьте себе лепешку. Как раз ее и напоминает данный орган.
Расположение плаценты
Как правило, плацента располагается на задней либо передней стенке матки, в районе ее верхних отделов. К третьему триместру срока от края плаценты до внутреннего зева шейки матки расстояние должно составлять более шести сантиметров. Иначе говорят о том, что имеет место низкое прикрепление плаценты. Если же плацента перекрывает внутренний зев – речь идет о другой патологии – предлежании.
Строение плаценты
Структура плаценты очень сложна. В ней сходятся системы кровеносных сосудов матери и ребенка. Обе системы разделены мембраной, иначе называемой плацентарным барьером. Плацента одновременно является органом и беременной женщины, и плода.
Функции плаценты
- Транспортировка кислорода через кровь матери к плоду. Соответственно, в обратном направлении транспортируется углекислый газ.
- Передача плоду питательных веществ, необходимых для его жизнедеятельности и развития.
- Защита плода от инфекций.
- Синтез гормонов, которые отвечают за нормальное протекание беременности.
Степень зрелости плаценты по неделям
Принято выделять четыре степени зрелости плаценты в зависимости от срока беременности:
- 0 – менее 30 недель;
- 1 – 30-34 недели;
- 2 – 34-39 недель;
- 3 – после 37 недели.
Норма толщины плаценты
Плаценту целенаправленно исследуют на толщину после 20-й недели беременности при помощи УЗИ. Существуют определенные нормы, которым должна соответствовать плацента при беременности по толщине. Считается, что толщина плаценты должна быть равна сроку беременности, плюс-минус 2 миллиметра. Например, если ваш срок 25 недель, толщина плаценты должна составлять 23-27 миллиметров.
Патологии плаценты
Сегодня патологические состояния плаценты отмечаются довольно часто. Среди типичных патологий выделяют:
- предлежание плаценты;
- плотное прикрепление;
- низкая плацента при беременности;
- отек плаценты;
- отслойка плаценты;
- приращение плаценты;
- плацентарные инфаркты;
- раннее или позднее созревание плаценты;
- пленчатая плацента;
- увеличение или серьезное уменьшение размеров плаценты;
- инфекционное воспаление плаценты;
- опухоли плаценты;
- внутриплацентарные тромбы и прочее.
Дисфункция плаценты
Данная патология иначе именуется фетоплацентарной недостаточностью. Для дисфункции характерно нарушение  всех основных функций, которые выполняет плацента. Следовательно, ребенок не получает необходимого количества кислорода и питательных веществ. Это может привести к гипоксии или задержкам в развитии.
всех основных функций, которые выполняет плацента. Следовательно, ребенок не получает необходимого количества кислорода и питательных веществ. Это может привести к гипоксии или задержкам в развитии.
Риск фетоплацентарной недостаточности повышается при наличии хронических заболеваний, инфекций, болезней половой сферы, курении и злоупотреблении алкоголем.
Таким образом, совершенно очевидно, что правильное развитие плаценты для женщины крайне важно, так как на протяжении всего срока беременности этот орган решает самые серьезные задачи. Необходимо осуществлять систематический контроль за состоянием плаценты при помощи УЗИ и при наличии каких-либо отклонений от норм начинать своевременное лечение.
Плацента — Вікіпедія
Матеріал з Вікіпедії — вільної енциклопедії.
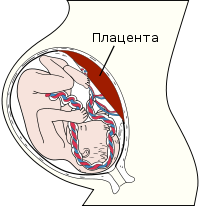 Положення плаценти у череві вагітної жінки. Плід на терміні 40 тижнів. Правильне головне передлежання
Положення плаценти у череві вагітної жінки. Плід на терміні 40 тижнів. Правильне головне передлежанняПлаце́нта або дитя́че мі́сце[1] (лат. placenta) — орган, що забезпечує постійний зв’язок між організмом матері і плодом. Застаріла українська назва — мі́стище[2]. Характерна для групи ссавців, яких називають плацентарними.
Плацента включає дві частини: материнську і плодову.
Латинська назва placenta походить від грец. πλακόεντα/πλακοῦντα — знахідного відмінка πλακόεις/πλακούς (яке означає «корж», «млинець», пор. «плачинда»), і пов’язана зі зовнішнім виглядом відійшлої плаценти[3][4][5].
Плацента кріпиться до стінок матки і з’єднується з плодом пуповиною.
Материнська частина[ред. | ред. код]
Материнська частина плаценти утворена слизовою оболонкою матки у ділянці вростання у неї ворсинок хоріона плода. Це, так звана основна відпадна (децидуальна) оболонка.
Крім неї у складі ендометрію матки вагітної жінки розрізняють вільну від вростань хоріальних ворсин пристінкову відпадну оболонку, а також сумкову відпадну оболонку, що відмежовує зародок від порожнини матки. Характерною ознакою сполучнотканинної основи ендометрію є наявність значної кількості децудальних клітин. Це великі клітини полігональної форми з оксифільною цитоплазмою, що утворюють скупчення у базальному шарі ендометрію між верхівками хоріальних ворсин.
Плодова частина[ред. | ред. код]
Плодова частина плаценти утворена ворсинчастим хоріоном — похідним трофобласта. Розрізняють, так званий, розгалужений хоріон, ворсинки якого вростають в ендометрій у ділянці основної відпадної оболонки, і гладкий хоріон, що є місцем контакту трофобласта з сумковою відпадною оболонкою. Ворсинки хоріона деревоподібні, розгалужені вирости трофобласта в ділянці його контакту із слизовою оболонкою матки.
Розвиток[ред. | ред. код]
Розвиток плаценти починається після імплантації бластоцисти в ендометрій матки. Зовнішній шар бластоцисти стає трофобластом, що утворює зовнішній шар плаценти. У ньому можна виділити два шари: нижній цитотрофобластний і верхній синцитіотрофобластний. Синцитіотрофобласт (також відомий як синцитій) являє собою багатоядерний суцільний клітинний шар, що покриває поверхню плаценти. Він утворюється внаслідок диференціації і злиття нижчерозташованих клітин цитотрофобласту; цей процес триває протягом всього розвитку плаценти. Функція синцитіотрофобласту — забезпечити захисний бар’єр для плода.
Плацентарний кровообіг[ред. | ред. код]
Обмін речовинами відбувається між капілярами слизової оболонки матки і судинної оболонки плода. Кров, збагачена киснем і поживними речовинами, з плаценти по пупковій вені поступає в печінку. При цьому, пупкова вена під час впадіння у ворота печінки зливається з ворітною веною, яка несе венозну кров із органів шлунково-кишкового тракту. З печінки змішана кров по печінкових венах поступає в каудальну порожнисту вену. В жуйних і м’ясоїдних частина артеріальної крові по венозній (аранцієвій) протоці, яка відходить від пупкової вени, впадає відразу в каудальну порожнисту вену. З каудальної порожнистої вени змішана кров поступає в праве передсердя → через овальний отвір в ліве передсердя → лівий шлуночок → аорта.
Народження[ред. | ред. код]
Після виходу плода з пологових шляхів починається процес відторгнення плаценти від стінок матки. Період між появою дитини і виходом плаценти (15-30 хвилин) називають «третім етапом пологів».
Після відторгнення плаценти починається процес загоювання стінок матки. Він триває кілька тижнів і супроводжується виділеннями з піхви — лохіями.
Різні групи хребетних, зокрема хрящові риби, деякі амфібії, живородні рептилії, мають плацентоподібні органи. Трофобласт формується й у сумчастих, але їхня плацента є недовготривалим утворенням. Проте справжня плацента наявна лише у плацентарних ссавців.[6]
Плацента утворюється під час вагітності жінки та потрібна для зв’язку зародка з організмом матері для надходження поживних речовин.
- Гармашева Н. Л., Плацентарное кровообращение, Л., 1967;
- Гармашева Н. Л., Женщине о внутриутробном развитии ребенка, 2 изд., М., 1973.
Что такое предлежание плаценты?
Если у вас предлежание плаценты, это означает, что ваша плацента лежит необычно низко в вашей матке, касаясь или покрывая шейное отверстие). Когда край плаценты находится в пределах двух сантиметров от шейки матки, но не касается ее, она называется низколежащей плацентой.
(Плацента — это орган в форме блина, обычно расположенный вблизи верхушки матки), который снабжает вашего ребенка питательными веществами через пуповину.)
Опасна ли предлежание плаценты?
Может быть, если это будет продолжаться.
Наличие предлежания плаценты на УЗИ в середине беременности обычно не является проблемой. По мере того, как ваша беременность прогрессирует, ваша плацента, вероятно, будет «мигрировать» дальше от вашей шейки матки, так что это больше не будет проблемой.
(Поскольку плацента имплантируется в матку, она фактически не двигается, но может расширяться от шейки матки по мере расширения матки. Кроме того, по мере роста самой плаценты она, вероятно, будет расти в направлении более богатого кровоснабжения в верхняя часть матки.)
Если плацента все еще находится близко к шейке матки на более поздних сроках беременности, это может вызвать серьезное кровотечение и может означать, что вам необходимо родить раньше. Если у вас есть предлежание плаценты, когда пришло время родить ребенка, вам нужно сделать кесарево сечение.
Около 1 из 250 женщин, которые рожают, имеют предлежание плаценты во время родов.
Как я узнаю, что у меня предлежание плаценты?
Местоположение вашей плаценты будет проверено во время УЗИ во время беременности (обычно это делается от 18 до 22 недель).Если у вас обнаружена предлежание плаценты, в третьем триместре у вас будет повторное УЗИ, чтобы проверить местоположение вашей плаценты. Ваш лечащий врач может поставить вас в «тазовый покой», что означает отсутствие половых или вагинальных осмотров до конца вашей беременности.
Каковы симптомы предлежания плаценты?
Обычно нет никаких симптомов. Однако наиболее распространенным симптомом является влагалищное кровотечение во второй половине беременности. Кровотечение происходит, когда ваша шейка матки начинает истончаться или открываться (даже немного), что разрушает кровеносные сосуды в этой области.От 10 до 20 процентов женщин с предлежанием плаценты также имеют сокращения матки и боль. Если у вас кровотечение или схватки, немедленно обратитесь в отделение неотложной помощи.
Кстати, если у вас кровотечение и у вас резус-фактор, вам понадобится прививка резус-иммуноглобулина, если только у ребёнка не резус-фактор.
Что произойдет, если у меня предлежание плаценты на поздних сроках беременности?
Когда придет время доставки, вам понадобится кесарево сечение. При полном предлежании плацента блокирует выход ребенка.И даже если плацента граничит только с шейкой матки, в большинстве случаев вам все равно придется доставлять кесарево сечение, поскольку плацента может сильно кровоточить при расширении шейки матки.
Время родов будет зависеть от того, как долго вы будете беременны, насколько тяжело ваше кровотечение и как у вас с ребенком.
Ваш ребенок должен будет быть немедленно доставлен, если он плохо себя чувствует или у вас сильное кровотечение, которое не прекращается. В противном случае вас будут наблюдать в больнице, пока кровотечение не остановится.Вам могут дать лекарства, чтобы ускорить развитие легких у вашего ребенка и предотвратить другие осложнения в случае преждевременных родов.
Если кровотечение останавливается хотя бы на пару дней — и вы, и ваш ребенок в хорошем состоянии и у вас есть быстрый доступ в больницу — вас могут отправить домой. Но обычно в какой-то момент кровотечение начинается снова, и когда это происходит, вам необходимо немедленно вернуться в больницу.
Если вы и ваш ребенок продолжите хорошо себя чувствовать, у вас будет запланированный кесарево сечение примерно через 37 недель.Принимая решение, ваша медицинская бригада будет взвешивать выгоды, связанные с предоставлением вашему ребенку дополнительного времени для созревания, с риском ожидания, с возможностью столкнуться с эпизодом сильного кровотечения и необходимостью экстренного кесарева сечения.
Какие осложнения могут быть причиной предлежания плаценты?
Сильное кровотечение . Наличие предлежания плаценты повышает вероятность сильного кровотечения и необходимости переливания крови. Это может произойти даже после доставки плаценты, потому что она была имплантирована в нижнюю часть матки, которая не сжимается так же, как верхняя часть — поэтому послеродовые сокращения не так эффективны для остановки кровотечения.
Placenta accreta . Женщины, у которых предлежание плаценты, также чаще имеют плаценту, которая имплантирована слишком глубоко и которая легко не отделяется при родах. Это называется плацентарным наростом и может вызвать массивное кровотечение и необходимость многократного переливания крови при родах. Это может быть опасно для жизни и может потребовать гистерэктомии, чтобы контролировать кровотечение.
Преждевременные роды . Если вам необходимо родить раньше срока, ваш ребенок будет подвергаться риску осложнений от преждевременных родов, таких как проблемы с дыханием и низкая масса тела при рождении.
Будущее преждевременных родов . Есть также некоторые доказательства того, что женщины с предлежанием плаценты, которые рожают преждевременно (особенно до 34 недель), подвергаются повышенному риску преждевременных родов в будущих родах.
Кто больше всего подвержен предлежанию плаценты?
Большинство женщин, у которых развивается предлежание плаценты, не имеют явных факторов риска. Но если к вам применимо любое из следующего, у вас больше шансов получить его:
- У вас была предлежание плаценты во время предыдущей беременности.
- У вас были кесарево сечение раньше. (Чем больше у вас кесаревых сечений, тем выше риск.)
- У вас была другая операция на матке (например, удаление D & C или удаление миомы).
- Ты беременна двойней или больше.
- Ты курильщик сигарет.
- Вы употребляете кокаин.
- Вы перенесли экстракорпоральное оплодотворение.
- У вас неправильная форма матки.
Кроме того, чем больше у вас детей и чем старше, тем выше ваш риск.
Что такое Vasa previa?
В vasa previa некоторые кровеносные сосуды плода обнажаются и пересекают шейное отверстие вместо того, чтобы содержаться в пуповине. Когда происходят сокращения, эти кровеносные сосуды растягиваются и могут разорваться, что приведет к катастрофической потере крови плода и дистрессу плода. Это очень серьезное состояние и может потребовать длительного наблюдения в больнице.
Что может и не может сделать ваша плацента
Февраль 2020Руководство для родителей по созданию фонда пуповинной крови

«Древо жизни. Плацента», картина
, Екатерина Абрамова; Отпечатки
можно приобрести у Saatchi Art
Многие будущие родители изучают свои варианты пуповинной крови своего ребенка — жертвовать ли ее, хранить в частном порядке или выбрасывать в качестве медицинских отходов — но как насчет плаценты? Может ли это быть ценным источником клеток, которые следует рассмотреть вопрос о сохранении? Ответ — да! Во-первых, важно знать роль плаценты при беременности.
Плацента — это орган матери и плода, который развивается у плода и прикрепляется к матке во время беременности. Плацента отвечает, помимо прочего, за обеспечение растущего плода кислородом и питательными веществами, одновременно выводя токсины. Материнская сторона плаценты несет кровь из матки. Фетальная сторона плаценты получает кровь ребенка из пуповины. Кровеносные сосуды матери и плода находятся достаточно близко в плаценте, чтобы обеспечить перенос питательных веществ, кислорода и продуктов жизнедеятельности; Тем не менее, два тиража не смешиваются.После рождения ребенка плацента отрывается от стенки матки и выводится из организма. Плаценту часто называют «последствием».
Нет сомнений в том, что плацента является уникальным и удивительным органом, но на сегодняшний день, когда речь идет о банках стволовых клеток, она часто отходит на задний план для пуповинной крови. Это неудивительно, поскольку первая пересадка пуповинной крови произошла в октябре 1988 года, тогда как первая пересадка плацентарной крови состоялась спустя почти 20 лет в марте 2008 года.
Варианты для хранения плацентарных стволовых клеток
Точно так же, как и для банка пуповинной крови и ткани пуповины, существуют варианты для банка крови и тканей из плаценты.
Что такое плацентарная кровь?
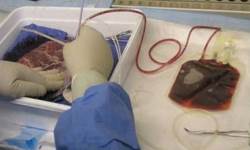 Плацентарная кровь — это кровь, которая остается в кровеносных сосудах плаценты после рождения ребенка. Его можно собрать после доставки плаценты. Во время беременности кровоснабжение ребенка циркулирует как через пуповину, так и через плаценту, поэтому плацентарная кровь и пуповинная кровь в основном одинаковы.
Плацентарная кровь — это кровь, которая остается в кровеносных сосудах плаценты после рождения ребенка. Его можно собрать после доставки плаценты. Во время беременности кровоснабжение ребенка циркулирует как через пуповину, так и через плаценту, поэтому плацентарная кровь и пуповинная кровь в основном одинаковы.
Плацентарная кровь содержит гемопоэтические стволовые клетки (стволовые клетки, которые образуют клетки крови), подобные тем, которые содержатся в пуповинной крови. Традиционное применение пуповинной крови — это трансплантация, при которой кровь пациента и иммунная система должны быть заменены стволовыми клетками донора. Пуповинная кровь также была эффективна в клинических испытаниях неврологических состояний, возникающих у маленьких детей, таких как церебральный паралич и аутизм.
Некоторые исследователи говорят, что кровь, взятая из плаценты, содержит более высокую концентрацию клеток, которые являются более незрелыми с точки зрения развития и содержат больше мезенхимальных клеток, чем кровь в пуповине.Это важно, потому что больше стволовых клеток коррелирует с лучшими результатами лечения, и больше незрелых клеток с меньшей вероятностью вызывают реакцию трансплантат против хозяина у реципиента трансплантата.
Зачем сохранять плацентарные ткани?
 Банковские операции с плацентарными тканями дают возможность хранить стволовые клетки, которые могут иметь применение, совершенно отличное от применения стволовых клеток крови. Ткани из плаценты являются обильным источником мезенхимальных стромальных клеток (МСК), и эти клетки изучаются во всем мире для применения в регенеративной медицине благодаря их хорошо документированной способности уменьшать воспаление и модулировать иммунную систему.Плацента также содержит эндотелиальные стволовые клетки, которые могут способствовать образованию кровеносных сосудов, и эпителиальные стволовые клетки, которые являются предшественниками роста кожи.
Банковские операции с плацентарными тканями дают возможность хранить стволовые клетки, которые могут иметь применение, совершенно отличное от применения стволовых клеток крови. Ткани из плаценты являются обильным источником мезенхимальных стромальных клеток (МСК), и эти клетки изучаются во всем мире для применения в регенеративной медицине благодаря их хорошо документированной способности уменьшать воспаление и модулировать иммунную систему.Плацента также содержит эндотелиальные стволовые клетки, которые могут способствовать образованию кровеносных сосудов, и эпителиальные стволовые клетки, которые являются предшественниками роста кожи.
История плаценты в медицине восходит задолго до пуповинной крови. Мембраны плаценты были задокументированы как эффективные перевязочные материалы в начале 1900-х годов. Плацентарная ткань используется в хирургии глаза с 1940 года. В течение последнего десятилетия в клинических испытаниях изучалась роль плацентарных стволовых клеток в заживлении ран, аутоиммунных заболеваниях, артритах и спортивной медицине.
Как родители должны подходить к банке плаценты?
В настоящее время, по крайней мере, две дюжины организаций в Соединенных Штатах требуют от матерей пожертвования плаценты. Пожертвование вашей плаценты бесплатно. Пожертвованные плаценты поставляют уже одобренные медицинские методы лечения, которые используют ткани плаценты и способствуют развитию новых методов лечения.
Все больше и больше банков пуповинной крови предлагают родителям частное «банковское обслуживание плаценты» за дополнительную плату. Но почти все банки пуповинной крови, которые заявляют об этом, на самом деле не извлекают стволовые клетки из плаценты, они просто замораживают кусочек плацентарной ткани.
Родители должны опасаться доплачивать за «банковское обслуживание плаценты» без четкого объяснения того, какие услуги они получают по цене.
Кроме того, устные заверения от торговых представителей не учитываются, родители должны искать письменные заверения, которые имеют обязательную юридическую силу. Родители заслуживают того, чтобы получить окончательный отчет о лабораторных исследованиях продукта, полученного в банке, точно так же, как и отчеты, которые родители получают, собирая стволовые клетки пуповинной крови.
Другие варианты
Наконец, существуют традиции и причуды, которые существуют вокруг использования плаценты.В большинстве больниц родители могут забрать свою плаценту домой после родов. Тем не менее, вы должны проверить заранее, чтобы подтвердить это.
Одна из практик, известная как «Рождение Лотоса», — оставлять пуповину и плаценту прикрепленными до тех пор, пока они не упадут. Имейте в виду, что плацента — это орган, содержащий около одного фунта мяса, и она «испортится» задолго до того, как упадет.
Некоторые матери едят свою плаценту, выбор, который имитирует поведение млекопитающих в дикой природе.В то время как плацента очень питательна, процесс ее приготовления или измельчения в капсулы разрушит гормоны и питательные вещества, которые являются уникальными для плаценты по сравнению с другими видами мяса.
Существуют различные способы почтить плаценту и ее роль в рождении вашего ребенка. Одна из практик — это похоронить плаценту и посадить над ней дерево. Есть также компании, которые предлагают сделать украшения из вашей плаценты. Эти параметры создают длительные воспоминания о рождении вашего ребенка, но они также упускают возможность хранить стволовые клетки вашего ребенка в плаценте.
Конечно, никто не должен чувствовать себя обязанным хранить пуповинную кровь, пуповинную кровь или плацентарную ткань своего ребенка. Если вы решите, что это не подходит для вашей семьи, рассмотрите возможность пожертвования этих ценных ресурсов, чтобы другие могли извлечь пользу из этого удивительного органа.
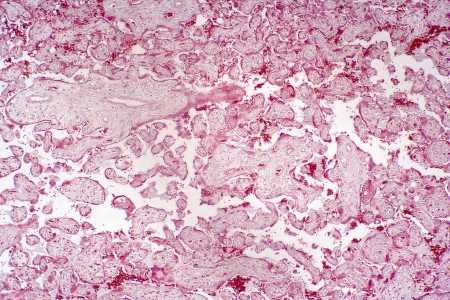
Раздел плаценты. Световая микрофотография, увеличение х25.
патологий плаценты | IntechOpen
1. Введение
Плацента является важнейшим фето-материнским органом, содержащим как эмбриональный (chorion frondosum), так и материнский (decidua basalis) компоненты. Развитие плаценты начинается с имплантации бластоцисты в материнскую матку и развивается на протяжении всей беременности. В конце первого триместра беременности материнское кровоснабжение плаценты завершено. Плацента имеет многочисленные и сложные, важные для развития функции, такие как питание, выведение, а также иммунологические и эндокринные функции.Нормальная плацента представляет собой орган круглой или овальной формы, который прикрепляется к стенке матки и имеет диаметр около 22 см. Толщина плаценты составляет около 2–2,5 см и весит около одной шестой массы тела плода при рождении [1]. Таким образом, нормальное развитие плаценты важно для безвредного развития эмбриона и плода. Следовательно, аномалии плаценты могут варьироваться от структурных аномалий до функциональных расстройств до места аномалий имплантации [1].
2. Плацента-прирост, инцента плаценты и плацента-перкрета
Аномальная имплантация плаценты (accreta, incretak и percreta) описывается с использованием общего клинического термина, соответственно, патологически адгезивной плаценты (MAP) [2] или «патологической инвазивной плаценты» ”(AIP).Если не поставить диагноз до родов, MAP может привести к катастрофическому послеродовому кровотечению с опасными для жизни осложнениями. К факторам риска относятся увеличение материнского возраста, кесарево сечение или миомэктомия, множественность и предшествующие внутриматочные маневры (такие как гистероскопия и множественные дилатации и выскабливание [3]). Уровень заболеваемости колеблется от 1: 2500–1: 7000 беременностей в 2007 году [4] до 1: 533 родов в 2017 году [3]. Когда плацентарные ворсинки прикрепляются к миометрию, а не к децидуальной оболочке, это называется плацентарной аккрецией; когда ворсинки хориона проникают в миометрий, они называются плацентой (например,(рис. 1), тогда как плацента проникает в серозную оболочку матки или соседние органы (например, рис. 2). Плацента инкрементная и плацента перкрета являются редкими заболеваниями, которые составляют <20% случаев отростка плаценты [5]. Эти сорта могут привести к более серьезным материнским осложнениям (60% материнской заболеваемости [6], 7–10% материнской смертности [7]). Наиболее важной мерой в уменьшении этих потенциально смертельных осложнений является пренатальная ультразвуковая диагностика. Во многих случаях история пациента очень актуальна.Ключевой особенностью ранней диагностики MAP в первом триместре является аномальная неоваскуляризация в плохо определенном плацентарно-миометриальном соединении, обнаруженном на цветном или мощном допплеровском (2D или 3D) изображении [8], аналогично течению, наблюдаемому у инвазивного моля. , артерио-венозные мальформации или задержанные продукты зачатия. Другие аспекты могут включать фокальные или диффузные нерегулярные лакунарные озера с турбулентным течением, характеризующимся высокой скоростью (PSV,> 15 см / с) [9]. Чем больше озер, тем выше риск появления нароста плаценты.Полная утрата или разрушение эхолюцентричной зоны миометрия между плацентой и мочевым пузырем весьма показательно для MAP. При использовании цветного допплеровского обследования чувствительность и специфичность ультразвукового сканирования могут достигать 80–90% и, соответственно, 98% [10]. Магнитно-резонансная томография может повысить точность диагностики МАР при оценке латерального расширения и глубины проникновения плаценты. Тем не менее, большинство случаев MAP диагностируется во время третьей стадии родов или во время кесарева сечения [9], и около 21% случаев MAP ответственны за гистерэктомию перипартума [11].В целом, в подозрительных случаях с этим типом плацентарной патологии наилучший подход включает многопрофильную команду с ранним планированием родов и внутри родов, предпочтительнее позднего планирования [12]. Некоторые группы рекомендуют роды через 34–35 недель, выполняя преждевременное кесарево сечение с оставленной на месте плацентой [13]. Были предложены другие несколько адъювантных методов, таких как лечение метотрексатом и / или размещение баллонных катетеров внутренней подвздошной артерии, для окклюзии и / или артериальной эмболизации [14].Целью консервативного подхода MAP является попытка постепенной резорбции плаценты или отсроченная доставка плаценты [15]. Возможен хороший прогноз патологии MAP с улучшением материнского и внутриутробного исхода, если диагностика своевременна и имеется адекватная подготовка к родам. Это важные ключи в управлении такими случаями [16].
Рис. 1.
Ультразвуковое цветное допплеровское изображение случая инсерции плаценты, диагностированного в начале второго триместра беременности, связанного с гибелью плода.Хирургическое прерывание беременности было выполнено под лапароскопическим контролем без осложнений.
Рисунок 2.
Изображение матки, занятой percreta плаценты после послеродовой гистерэктомии из-за важных геморрагических осложнений.
3. Placenta praevia
Этот тип акушерской патологии впервые был описан в 1685 году французским врачом Полом Порталом [17] как основная причина кровоизлияния, потенциально угрожающего жизни матери и плода.Он был определен как плацента, которая полностью или частично покрывает внутреннюю шейную часть матки. В полной преэвии внутренняя часть глаза полностью покрыта плацентой (например, рисунок 3). Правосторонняя плацента подразделяется на , частичную правую, (часть внутреннего зева покрыта плацентой), маргинальную правую, или правую маджалину (край плаценты простирается до края шейки матки), а — низкую. лежащая плацента определяется как находящаяся в пределах 2 см от шейки матки, не прикрывая ее [2].Сообщаемая частота заболевания составляет 1 на 200–250 беременностей [1]. Среди факторов риска — предшествующее кесарево сечение, предшествующий аборт, предшествующая внутриматочная хирургия, курение, многоплодная беременность, увеличение паритета и увеличение возраста матери. Риск развития плацентарной праэвии в 12 раз выше у женщин с предшествующей плацентарной праэвией в период предыдущей беременности. Некоторые исследования продемонстрировали повышенный уровень плацентарной недостаточности у женщин с плацентарной праэвией [18]. Тем не менее, в ретроспективном исследовании женщин с полной или частичной правосторонностью не было выявлено никаких ограничений роста плода [19].Местоположение плаценты должно быть зарегистрировано во время ультразвукового сканирования в первом и в начале второго триместра беременности. Если плацента значительно низка, дополнительное ультразвуковое сканирование в начале третьего триместра позволяет поставить окончательный диагноз. Пациенты должны знать, что ничего не может быть сделано для предотвращения развития плаценты. Надлежащее родоразрешение в плацентарной праэвии — кесарево сечение, поскольку расширение шейки матки вызывает отделение плаценты, что приводит к кровотечению из открытых сосудов.Тем не менее, в случаях низколежащей плаценты, поскольку кровоточивость оказалась ограниченной, вагинальное родоразрешение остается вариантом [1]. В каждой больнице должен быть подходящий протокол или алгоритм для лечения плацентарной праэвии, поскольку это состояние с высокой материнской и внутриутробной заболеваемостью и смертностью [20].
Рисунок 3.
Ультразвуковое изображение полной плаценты praevia percreta у пациента с предыдущим кесаревым сечением (цветное допплеровское исследование, показывающее проникновение плаценты в мочевой пузырь).
4. Vasa praevia
Vasa praevia — это редкое заболевание, при котором кровеносные сосуды плода пересекают нижний сегмент матки до предлежащей части, без поддержки пуповины или плацентарной ткани (например, рис. 4). Эта патологическая структура может вызывать кровопотерю у плода со значительной заболеваемостью или смертью новорожденного в случае самопроизвольного разрыва плодных оболочек или амниотомии. Кроме того, сердцебиение плода и брадикардия могут возникать, если появляется сдавление этих сосудов из-за присутствующей части [20].Это состояние встречается при 1: 2500–5000 беременностях [21]. Пренатальный диагноз ставится с высокой точностью с помощью ультразвука, с чувствительностью 100% и специфичностью 99–99,8% при использовании трансвагинального цветного допплеровского обследования [20]. При отсутствии признания до начала родов коэффициент смертности плода колеблется от 22,5 до 100% [22]. Чтобы улучшить пренатальную диагностику, пренатальная ультразвуковая форма должна включать стандартную оценку места введения пуповины. Тем не менее, некоторые исследователи продемонстрировали, что общий скрининг на vasa praevia не является экономически эффективным и не рекомендуется [23].В последнее время появились сообщения о двух основных ассоциациях: влагалищные вставки и сосуды, пересекающие доли в сукцентурированной или билобатной плаценте [24]. Помимо этих сильных факторов риска, к другим относятся плацентарная преравия и зачатие с помощью вспомогательных репродуктивных технологий. Если диагноз vasa praevia диагностирован, плановое кесарево сечение должно быть предложено через 35–36 недель [25]. Другие предпочитают плановое кесарево сечение через 37–38 недель или после подтверждения созревания легких плода [26, 27]. Канадские рекомендации по ведению пренатально диагностированной vasa praevia включают плановое кесарево сечение до начала родов.Кроме того, поскольку преждевременные роды наиболее вероятны, следует рассмотреть возможность введения кортикостероидов через 28–32 недели (для ускорения созревания легких у плода), и рекомендуется госпитализация через 30–32 недели. Можно рассмотреть непрерывный электронный мониторинг сердечного ритма плода и быстрый биохимический тест на гемоглобин плода, и, если какой-либо из вышеперечисленных тестов является ненормальным, следует выполнить экстренное кесарево сечение [28]. В целом, врачи должны проявлять бдительность при проведении амниотомии, поскольку не все случаи вазоправии диагностируются антенатально.Любой случай подозрения должен выиграть от немедленного родоразрешения, чтобы избежать шока или гибели плода [22].
Рисунок 4.
Ультразвуковое цветное допплеровское изображение, показывающее Васа правую.
5. Варианты плаценты
5.1. Двусторонняя плацента
Двуглавая плацента (двухъярусная плацента, двудольная плацента, дуплекс плаценты) представляет собой морфологическую аномалию плаценты, которая относится к плаценте, разделенной на две примерно равные доли, разделенные мембранами (например, рис. 5). Если имеется более двух долей, то плацента называется многослойной плацентой.Расчетная заболеваемость составляет 2–8% плаценты [29]. Патология плаценты этого типа считается следствием локальной атрофии плаценты в результате плохой децидуализации или васкуляризации части матки (теория динамической плаценты) [30]. Кроме того, было учтено генетическое происхождение, так как риск возникновения двудольной плаценты выше у женщины с уже перенесенной двухсторонней плацентой. Сообщается о частой ассоциации с введением венозного пуповины, так как пуповина может вставлять либо в доле, либо между долями.Диагноз двуногой плаценты ставится с помощью ультразвукового исследования, когда отмечаются два отдельных плацентарных диска почти одинакового размера. В случаях двуногой плаценты нет повышенного риска аномалий плода. Тем не менее, этот тип аномалии плаценты может быть связан с кровотечением в первом триместре, полигидрамниозом, отслойкой и задержкой плаценты. Кроме того, это может увеличить заболеваемость сосудистой оболочкой глаза с высокой частотой кровоизлияний. Принимая во внимание все эти факторы риска, у двуногой плаценты нет неблагоприятных краткосрочных или отдаленных исходов беременности.
Рисунок 5.
Ультразвуковое изображение (серая шкала и цветной допплер) двухлопастной плаценты, показывающее две доли плаценты и вставку пуповины в одну из долей.
5.2. Circumvallate плацента
Circumvallate плацента представляет собой один тип экстрахориальной плаценты, определяемой как плаценты кольцеобразной формы с выступающими краями, состоящими из двойной складки хориона, амниона, вырожденного decidua и отложений фибрина [1]. Патологически базальная пластинка больше, чем хорион frondosum [31].Частота возникновения околоплодной плаценты отмечена у 0,5–18% обследованных плацентов после родов [32, 33]. Существует повышенный риск вагинального кровотечения в начале первого триместра, а также риск преждевременного разрыва мембран, преждевременных родов, плацентарной недостаточности и отслойки плаценты [34, 35]. Исход беременности может быть очень плохим. Пренатально при ультразвуковом сканировании можно предположить, что околоплодная плацента представляет собой периферический ободок ткани хориона, представляющий собой эходенозный отросток (полость плаценты) с появлением «знака шины» на 3D-исследовании [36].Однако диагноз ставится чаще всего после родов, путем осмотра плаценты. Если в перинатальном периоде подозревают околоплодную плаценту, беременность должна быть классифицирована как беременность высокого риска, и следует принять особые меры предосторожности, чтобы предотвратить преждевременные роды. Сообщалось о высокой связи между околоплодной плацентой и единственной пупочной артерией [37] и отсутствием связи между синдромом амниотической полосы или комплексом стенки тела конечности и околоплодной плацентой [31]. Таким образом, состояние не несет риска деформации плода.Circummarginate плацента — это другой тип экстрахориальной плаценты, не имеющий клинического значения, где переход от перепончатого к ворсинчатому хориону является плоским [1].
5.3. Placenta membranacea
Placenta membranacea — чрезвычайно необычное изменение морфологии плаценты, при котором плацента развивается в виде тонкой структуры, занимая всю периферию хориона. Этот тип аномалии плаценты классифицируется как диффузная плацентарная мембрана (с ворсинками хориона, полностью покрывающими мембраны плода) и частичная мембрана плаценты [1].По оценкам, заболеваемость составляет 1: 20 000–1: 40 000 беременностей [38], причем в 30% случаев она связана с аномальной приверженностью плацентарной системы [38]. Ультразвуковая оценка полезна, но, будучи крайне редким вариантом, нет сообщений о ее чувствительности и специфичности. Распространенным симптомом этого типа плацентарной патологии является вагинальное кровотечение во втором или третьем триместре (часто безболезненное) или во время родов. Осложнения, такие как кровотечение перед родами, невынашивание беременности во втором триместре, гибель плода и послеродовое кровотечение были зарегистрированы во время беременности с плацентарной мембраной [39].Плацента правосторонняя и нарастание плаценты или ограничение внутриутробного развития также могут быть связаны с этим состоянием, ухудшая прогноз у матери и плода [30, 40].
5.4. Сукцентурированная плацента
В сукцентурированной плаценте в мембранах развивается меньшая дополнительная плацентарная доля, помимо основного диска плаценты. Может быть больше чем одна сукцентурирующая доля, и это — меньший вариант двухлопастной плаценты. В супурии плаценты сообщающиеся мембраны не имеют сосудов [1].В качестве факторов риска в литературе упоминаются пожилой возраст матери, оплодотворение in vitro, первородство, протеинурия в первом триместре беременности и имплантация по лейомиомам или в области предыдущих операций [1]. Это состояние может быть диагностировано у 5% беременных с помощью ультразвукового сканирования в виде меньшей отдельной доли, сходной с основной долей плаценты. Следует соблюдать осторожность при определении любых соединительных сосудов, особенно vasa praevia. Дифференциальный диагноз может также включать очаговое сокращение миометрия и изоэхогенную гематому от отслойки плаценты.Осложнения могут появиться, так как существует повышенный риск развития сосудистой оболочки глаза и послеродового кровотечения из-за сохраняющейся плацентарной ткани.
6. Хронический интервиллезит
Хронический интервиллезит, также известный как массивный хронический интервиллезит или хронический гистиоцитарный интервиллозит, представляет собой исключительно редкую аномалию плаценты, определяемую воспалительными поражениями плаценты [1], в основном диффузным гистиоцитарным инфильтратом в межпозвоночном пространстве [41]. Среди факторов риска упоминаются материнский диабет, материнская гипертензия, внутривенное употребление наркотиков, преэклампсия и системная красная волчанка.Это состояние имеет перинатальную смертность 80%, что связано с риском повторного самопроизвольного аборта [42], ограничением роста плода [43] и гибелью плода. Частота рецидивов считается выше 60%.
7. Мезенхимальная дисплазия плаценты
Мезенхимальная дисплазия плаценты представляет собой редкую сосудистую аномалию плаценты, характеризующуюся мезенхимальной стволовой гиперплазией ворсинок [1]. Ультразвуковая диагностика включает плацентомегалию и «подобный винограду» внешний вид плаценты, как клинически, так и макроскопически ошибочно принимаемый за частичную гидратидную молярную беременность [44].Дифференциальный диагноз важен, потому что это может привести к прерыванию беременности. Тем не менее, окончательный диагноз ставится с помощью плацентарной гистологии. Также сообщалось, что расстройство связано как с внутриутробным ограничением роста (IUGR), так и со смертью плода [45]. Во многих случаях причиной гибели плода является обструктивная патология сосудов плода, вызывающая длительную тяжелую гипоксию плода вследствие тромбоза сосудов хориона [46]. Синдром Беквита-Видемана был связан с мезенхимальной дисплазией плаценты.Инвазивное тестирование целесообразно для подтверждения нормального кариотипа и исключения частичной молярной беременности [47].
8. Диабетическая плацента
Плацента представляет собой естественный селективный барьер между кровообращением матери и плода и очень чувствительна к гипергликемической среде. Следовательно, появляются адаптивные изменения структуры и функции. Гистологические данные типичны: незрелость ворсинок, некроз фибриноидов ворсинок, хориоангиоз и усиление ангиогенеза [48].Хроническая гипоксия плода может возникнуть из-за изменений плаценты, связанных с воспалением и окислительным стрессом. Потенциальные внутриутробные осложнения — это ограничение роста, преждевременные роды, преэклампсия, риск кислородной депривации, низкая температура тела новорожденного, низкий уровень сахара в крови при рождении и мертворождение [49].
9. Плацентарная хориоангиома
Хориоангиома — это доброкачественная сосудистая опухоль, встречающаяся примерно в 1% всех беременностей [50]. Впервые он был описан в 1798 году Кларком [51].Эта патология представляет собой порок развития первичной ангиобластической ткани плаценты, перфузируемой кровообращением плода. Это редко клинически значимо и обычно обнаруживается случайно. Большинство хориоангиом имеют небольшие размеры. Тем не менее, крупные хориоангиомы были связаны с целым рядом состояний плода (анемия плода, тромбоцитопения, водянка, гидрамниоз, задержка внутриутробного развития), включая недоношенность и мертворождение [1]. Кроме того, крупные опухоли могут дегенерировать при некрозе, кальцификации, гиалинизации или миксоматозной дегенерации.Обычно при ультразвуковом исследовании хориоангиома располагается вблизи введения шнура в амниотическую полость в виде гипоэхогенной округлой массы с обычно безэхозными кистозными участками с пульсирующим потоком с низким сопротивлением (например, рис. 6) [52]. В редких случаях опухоли плодоносят. В качестве дифференциального диагноза следует учитывать субамниотическую гематому, частичную водно-формулярную родинку, подслизистую миому матки, плацентарную тератому и атипичное плацентарное венозное озеро [53].
Рисунок 6.
Ультразвуковое цветное допплеровское изображение хориоангиомы, диагностированной во втором триместре беременности.
10. Инфекции плаценты
Большинство инфекций возникает от нескольких инфекционных агентов, которые могут проникать в плаценту из материнского кровообращения [1]. Эти виды инфекций могут быть связаны с различными последствиями развития, от практически незначительных до серьезных осложнений развития у матери и плода. При каждом преждевременных родах, тахикардии плода, материнских признаках эндомиометрита (например, лихорадка, болезненность матки, лейкоцитоз, тахикардия), поступлении в реанимационное отделение для новорожденных, плацентарной плаценте, задержке плаценты или послеродовом кровотечении следует рассмотреть исследование плаценты. и мертворождение [54].Однако конкретный инфекционный агент редко диагностируется при исследовании плаценты. Тем не менее, плацентарная гистология может подтвердить клинический диагноз инфекционной этиологии в некоторых случаях неудовлетворительных сердечных ритмов плода или неонатальной заболеваемости / смертности. Наиболее распространенными плацентарными инфекциями являются:
Малярия: характеризуется наличием пигментных эритроцитов и макрофагов у матери в межпозвоночном пространстве [55].
Цитомегаловирус является наиболее распространенной врожденной вирусной инфекцией, чаще всего субклинической при рождении в случаях внутриутробного ограничения роста и мертворождения [56].Классическая гистопатологическая находка в плаценте включает вирусные включения. Они могут быть обнаружены только при использовании методов иммуногистохимии.
Вирус простого герпеса: гистопатологические признаки плаценты могут включать лимфоплазмацитарный ворсит. Демонстрация вируса иммуногистохимией или молекулярными методами позволяет поставить диагноз, поскольку приведенные выше результаты неспецифичны [57].
Listeria monocytogenes характеризуется острым вильитом, с образованием абсцесса и повреждением центральной нервной системы плода [58].
Стрептококковая инфекция: стрептококки группы B и группы A могут вызывать плацентарную инфекцию.
Сифилис: Treponema pallidum инфекции определяют хронический вильит (плазматические клетки, смешанный острый и хронический инфильтрат).
Токсоплазмоз предполагает риск колонизации плаценты, в зависимости от объема маточно-плацентарного кровотока, от материнской иммунокомпетентности и паразитемии. Инфекция плаценты, описанная гранулематозным ворситом, кистами, децидуитом плазматических клеток, ворсиным склерозом и хорионическим сосудистым тромбозом, чаще встречается при наступлении гестационного возраста во время материнской паразитемии [59].
Chlamydia psittaci : может заразить плаценту и может вызвать значительную заболеваемость и смертность матки у матери в результате интенсивного, острого интервиллозита, отложения перивиллезного фибрина с ворсинчатым некрозом и крупных нерегулярных базофильных внутрицитоплазматических включений 60 в синцитиозе ].
11. Плацентарные мембраны
Фетальные мембраны (хорион, амнион) представляют собой интерфейс между трансплантатом плода и материнским хозяином [1].Инфекция может также проходить через плодные оболочки, особенно в области, покрывающей шейку матки. Он обеспечивает прямой доступ к патогенам, восходящим из влагалища и шейки матки [62]. Реже инфекционные агенты попадают в матку в результате инвазивных процедур (например, амниоцентез, фетоскопия, кордоцентез и отбор проб ворсин хориона) или через фаллопиевы трубы из инфекционного процесса в брюшной полости.
11.1. Хориоамнионит
Хориоамнионит является наиболее частым гистопатологическим результатом восходящей трансцервикальной инфекции и встречается как при симптоматических, так и при тихих инфекциях [63].Гистологический диагноз хориоамнионита разрешен, если воспалительный инфильтрат включает один или оба хориона и амнион. Острый хориоамнионит встречается чаще, чем хроническая форма [64]. В качестве клинических симптомов хориоамнионит характеризуется материнской лихорадкой, тахикардией, болезненностью матки или амниотической жидкостью с неприятным запахом. Однако культуры амниотической жидкости или мембран не могут документировать бактериальную инфекцию в 25–30% плаценты с гистологическим хориоамнионитом [65].Инфекция мембран часто является полимикробной, с наиболее часто встречающимися бактериями: Streptococcus sp., Escherichia coli , Ureaplasma sp., Fusobacterium sp., Mycoplasma sp., И анаэробами [63] , Правильный диагноз и лечение хориоамнионита имеют первостепенное значение, так как он является важной причиной перинатальной и материнской заболеваемости и смертности [66]. Основные патологические последствия хориоамнионита могут включать преждевременный разрыв плодных оболочек, преждевременные роды, длительные роды, преждевременные роды, инфекцию плода и новорожденного и эндомиометрит.
12. Гестационная трофобластическая болезнь.
12.1. Гидротидоподобная родинка
Гидатидиформная родинка (HM), называемая также молярной беременностью , представляет собой подкатегорию гестационного трофобластического заболевания. Происхождение сущности — гестационная ткань. Характер HM обычно доброкачественный, но он обладает известным потенциалом стать злокачественным и инвазивным. Частота возникновения ТМ составляет 1: 1000–2000 [67]. Факторы риска включают крайние показатели материнского возраста (более 35 лет и менее 20 лет), перенесенной ранее молярной беременности, женщин с предшествующими самопроизвольными абортами или бесплодием, диетическими факторами и курением [68].HM может быть полным молем с отсутствием плода или частичным молем с аномальным плодом или гибелью плода; редко родинка сосуществует с нормальной беременностью. В полной НМ в 90% случаев кариотип является диплоидом 46ХХ, в то время как в частичной НМ кариотип обычно представляет собой триплоид 69ХХ [1]. Гистопатологическим событием HM считается пролиферация ворсиного трофобласта, сопровождающаяся набуханием ворсинок хориона, что приводит к высоким уровням выработки хорионического гонадотропина человека (ХГЧ) (e.например, рисунок 7) [68]. Местоположение HM — полость матки, с исключительно редкими случаями, расположенными в маточных трубах или яичниках. Клинически, наиболее распространенным симптомом является вагинальное кровотечение в первом триместре. Иногда встречаются ассоциации с гиперемезией (сильная тошнота и рвота) или проходом влагалищной ткани, описываемой как «виноградные гроздья» или «везикулы». Если диагноз не диагностирован на ранней стадии, могут появиться другие значительные осложнения, такие как гипертиреоз, в том числе тахикардия, тремор и преэклампсия.Обычно при физикальном обследовании наблюдается несоответствие размеров матки по сравнению с периодом аменореи: матка больше у полной моль и меньше у частичной моль [69]. При ультразвуковом исследовании обнаружена неоднородная масса в полости матки с множеством безэховых пространств (например, рис. 8). «Снежная буря» или «гроздь винограда» больше не видны на современном оборудовании. У полных родинок эмбрион отсутствует, амниотическая жидкость отсутствует [70]. В первом триместре диагноз полной родинки может быть трудным; может наблюдаться билатеральная киста тека лютеина [71].В частичном моле молярная плацента не всегда видна; амниотическая полость либо пуста, либо содержит хорошо сформированный, но замедленный рост плод, мертвый или живой, с гидропической дегенерацией частей плода [72]. Иногда дифференциальный диагноз между частичными родинками, полными родинками и пропущенным абортом [73] может быть затруднен. При молярной беременности первым шагом после постановки диагноза является рентгенография грудной клетки для определения метастазирования. Компьютерная томография и магнитно-резонансная томография могут добавить ценную дополнительную информацию для окончательного диагноза.После тщательного консультирования пациента, включая генетическое тестирование, лучшим вариантом лечения остается отсасывание и выскабливание для эвакуации. Гистерэктомия, однако, является вариантом, если нет необходимости в сохранении фертильности. Когда уровни ХГЧ остаются повышенными после надлежащей эвакуации полости матки, необходима консультация гинеколога-онколога для руководства терапией и рассмотрения вопроса о химиотерапии [68].
Рис. 7.
Изображение матки после гистерэктомии, в которую впал водорослевый родинок у 48-летнего пациента.
Рисунок 8.
Ультразвуковое изображение случая гидатидоподобной моли.
12.2. Хориокарцинома
Хориокарцинома является редкой агрессивной опухолью с высоко злокачественным потенциалом и широко распространенными метастазами диссеминации [74]. Он считается частью спектра гестационного трофобластического заболевания и называется гестационной хориокарциномой. Высокая смертность обусловлена отсутствием ранней диагностики и соответствующей химиотерапии [75]. Примерно в 5% случаев полной ТМ может быть осложнено хориокарциномой.Только около половины случаев хориокарциномы возникают из-за полного HM. Визуальный диагноз хориокарциномы включает дискретную центральную инфильтративную массу, увеличивающую матку, с возможной инвазией в миометрий и далее (например, рисунки 9 и 10). Яичники могут быть увеличены из-за кист, вторичных к повышенным уровням ХГЧ [76]. Если хориокарцинома возникает из-за полного ГМ, прогноз обычно благоприятный после правильной химиотерапии. Напротив, другие случаи хориокарциномы имеют менее благоприятный прогноз.
Рисунок 9.
Ультразвуковое изображение в серой и цветной доплеровской шкале, показывающее редкий случай хориокарциномы шейки матки с интенсивной васкуляризацией.
Рисунок 10.
Ультразвуковое изображение в серой и цветной доплеровской шкале, показывающее случай хориокарциномы с инвазией в миометрий и за его пределы.
Почему я это сделал и как я чувствовал себя
Это сообщение в блоге является просьбой читателя от нескольких месяцев назад, и это может испугать некоторых из вас, поэтому, если чтение о плацентах, обезвоживании плаценты и потреблении плаценты в виде таблеток заставит ваш желудок повернуться, вы можете пропустить это.Если вам интересно узнать о процессе инкапсуляции плаценты, почему я решил это сделать и буду ли я делать это снова, если у нас будет еще один ребенок, читайте дальше!

ПРИМЕЧАНИЕ: Это, вероятно, само собой разумеется, но мое решение заключить мою плаценту в капсулу было личным и, возможно, не подходит вам.Пожалуйста, сделайте свое собственное исследование и поговорите со своим врачом, прежде чем принимать какие-либо решения относительно вашего здоровья и здравоохранения.
Когда я была беременна Чейзом, я была удивлена, насколько я чувствовала беспокойство и как сильно беспокоилась о здоровье и безопасности нашего ребенка. Я много читал о беременности, гормонах, послеродовой депрессии и детском блюзе, и, поскольку у меня была значительная доля тревожных чувств во время беременности, я был обеспокоен тем, что я мог бы чувствовать после рождения Чейза, как с физической, так и с психической точек зрения.

лет назад, еще до того, как мы с Райаном даже подумали о том, чтобы попробовать ребенка, я помню, как читал об опыте Кейтлин с инкапсуляцией плаценты в ее блоге. Честно говоря, это вызвало у меня страх примерно так же, как и заинтриговало меня, но посеяло семя в глубине моего сознания и вызвало мой интерес.
Благодаря блогам, Кейтлин стала моим хорошим другом за эти годы, поэтому, когда я в конечном итоге забеременела, и мы отошли от нее на час, я обратилась к Кейтлин, чтобы узнать больше о ее собственном опыте.Она очень позитивно оценила процесс и то, что она чувствовала после родов, и порекомендовала мне местную службу инкапсуляции.
Оттуда я начал проводить собственное исследование и поговорил со своим врачом об инкапсуляции плаценты. Мой доктор поддержал мое желание заключить в капсулу мою плаценту, и это заставило меня чувствовать себя более уверенным в моем решении.
Почему я решил инкапсулировать преимущества плаценты +
Во-первых, важно отметить, что не существует крупных, хорошо контролируемых исследований, в которых сообщается о последствиях употребления плаценты после рождения, и не было проведено никаких исследований, позволяющих понять правильную дозировку или частоту приема таблеток плаценты. потребляется для достижения оптимальных результатов.
Хотя потребление плаценты набирает обороты в Соединенных Штатах, это все еще не популярная практика в западном обществе, но она была частью традиционной китайской медицины на протяжении веков. Инкапсуляция плаценты была использована, чтобы уменьшить беспокойство и усталость и заменить утраченное железо и питательные вещества у женщин в послеродовом периоде, помимо других преимуществ.

«Доказательства», подтверждающие потребление плаценты, в значительной степени анекдотичны и историчны. Прочитав это во время моего исследования, я почувствовал себя немного обеспокоенным, но когда я продолжил изучать плюсы и минусы инкапсуляции плаценты, мне стало совершенно ясно, что возможные преимущества значительно перевешивают недостатки, которые, кажется, сосредоточены вокруг факта инкапсуляции плацента кажется грубой, может быть дорогой и пугает многих людей, если вы решите поделиться своим решением с другими.По данным Американской ассоциации беременных, «инкапсуляция плаценты, по-видимому, не несет в себе никакого риска, если она принимается исключительно матерью», поэтому, если она безопасна, может помочь мне почувствовать себя лучше после рождения, и мой врач был на борту, я подумал, что это Стоит попробовать.
Преимущества инкапсуляции плаценты, как представляется, многочисленны и включают в себя:
- Восстановление уровня железа в крови
- Увеличение производства молока
- Увеличение энергии
- Повышенное высвобождение гормона окситоцина, который помогает матке вернуться к нормальному размеру и способствует связыванию с младенцем
- Увеличение CRH, гормона снижения стресса
- Снижение уровня послеродовой депрессии
Как у меня была инкапсулирована плацента?
Моя плацента была инкапсулирована профессионалом, который был сертифицирован по инкапсуляции плаценты через PBiU.Во время моего пребывания в больнице мой врач и медсестры знали, что я хотел сохранить свою плаценту, чтобы она была инкапсулирована, и после родов моя плацента хранилась для меня в больнице, пока меня не выписали. Затем я взял его с собой домой, чтобы хранить в холодильнике, пока специалист не пришел в наш дом, чтобы заключить его в капсулу на следующий день после того, как я вернулся домой из больницы. (Специалисты, с которыми мы работали, проделали большую работу по предоставлению подробных инструкций для каждого этапа процесса инкапсуляции.)

Краткое примечание: Во многих больницах ваш врач должен подписать медицинскую форму выпуска, чтобы позволить вам доставить вашу плаценту домой, в то время как некоторые больницы считают плаценту биологически опасными отходами и не позволяют плаценту выбрасывать пациенту, поэтому Обязательно обсудите это с врачом заранее!
Когда мы были дома, специалист по инкапсуляции плаценты пришел к нам домой и в течение двух дней обезвоживал плаценту, измельчал плаценту до мелкого порошка и помещал в таблетки.Плацента часто дает от 100 до 200 таблеток, и количество таблеток, потребляемых ежедневно, будет варьироваться.
Сколько это стоило?
Цены на диапазон инкапсуляции плаценты, но после того, как я следил за группой специалистов в этом районе, я следил за их страницей в Facebook и оплачивал услугу, когда они запускали специальную программу. Я заплатил 175 долларов и получил скидку на бронирование в начале моей беременности. Кажется, что большинство услуг инкапсуляции, которые я видел, стоят 250-300 долларов.
Как я себя чувствовал? Буду ли я сделать это снова?

Учитывая все обстоятельства, я чувствовал себя чертовски хорошо после рождения.Я верю, что, оглядываясь назад, у меня была довольно легкая доставка, которую не следует сбрасывать со счетов, но, кроме истощения, возникающего при кормлении ребенка каждые два часа, я могу честно сказать, что был приятно удивлен тем, как хорошо я себя чувствовал после рождение, как с эмоциональной, так и с физической точки зрения. Это не значит, что все было идеальным — конечно, у меня все еще были некоторые взлеты и падения — но в целом я могу сказать, что чувствовал себя лучше, чем ожидал после рождения Чейза. Я думаю, что это было связано с потреблением моей плаценты? Понятия не имею … Но я обязательно сделаю это снова, если это может оказать хоть малейшее положительное влияние на меня физически и умственно после родов и через несколько недель после родов.