Можно ли мочить прививку от краснухи: Прививка от краснухи — Профосмотр
Краснуха | Прививки.уз — Предупредить. Защитить. Привить.
Новые инфо материалы по иммунизации во время пандемии COVID-19
для медицинский работников и родителей
Вакцинация во время пандемии COVID-19
Вопросы и ответы для РОДИТЕЛЕЙ
Вакцинация во время пандемии COVID-19
Вопросы и ответы для МЕДРАБОТНИКОВ
В ВОЗ отмечают 40-летие победы над оспой
и призывают проявить такую же солидарность в борьбе с COVID-19
Международные исследования анализируют влияние БЦЖ вакцины на коронавирус
Совместное заявление ВОЗ и ЮНИСЕФ
Во время пандемии COVID-19 крайне важно сохранить услуги плановой иммунизации
В условиях пандемии COVID-19 вакцинацию необходимо продолжать, чтобы она сохраняла свою эффективность
ГАВИ, ВОЗ, ЮНИСЕФ: успешное сотрудничество и новые планы
22-23 ноября 2019 года в конференц-зале гостиницы Hyatt Regency Tashkent при поддержке ВОЗ Министерство здравоохранения провело ежегодную национальную конференцию по иммунизации
Первый этап вакцинации против ВПЧ прошел успешно и эффективно

Первые результаты вакцинации от ВПЧ!
Как вы знаете, с 21 октября 2019 года по всей республике проводится вакцинация против ВПЧ.
В Узбекистане дан старт вакцинации против вируса папилломы человека
В столице состоялась пресс-конференция, посвященная началу вакцинации против вируса папилломы человека.
Встреча с блогерами о ВПЧ
«Мероприятие полностью меня поглотило».
Профилактика рака шейки матки и внедрение ВПЧ вакцины в Узбекистане
Все о вакцинации от ВПЧ
Научно-практическая конференция по профилактике, раннему выявлению и лечению рака шейки матки.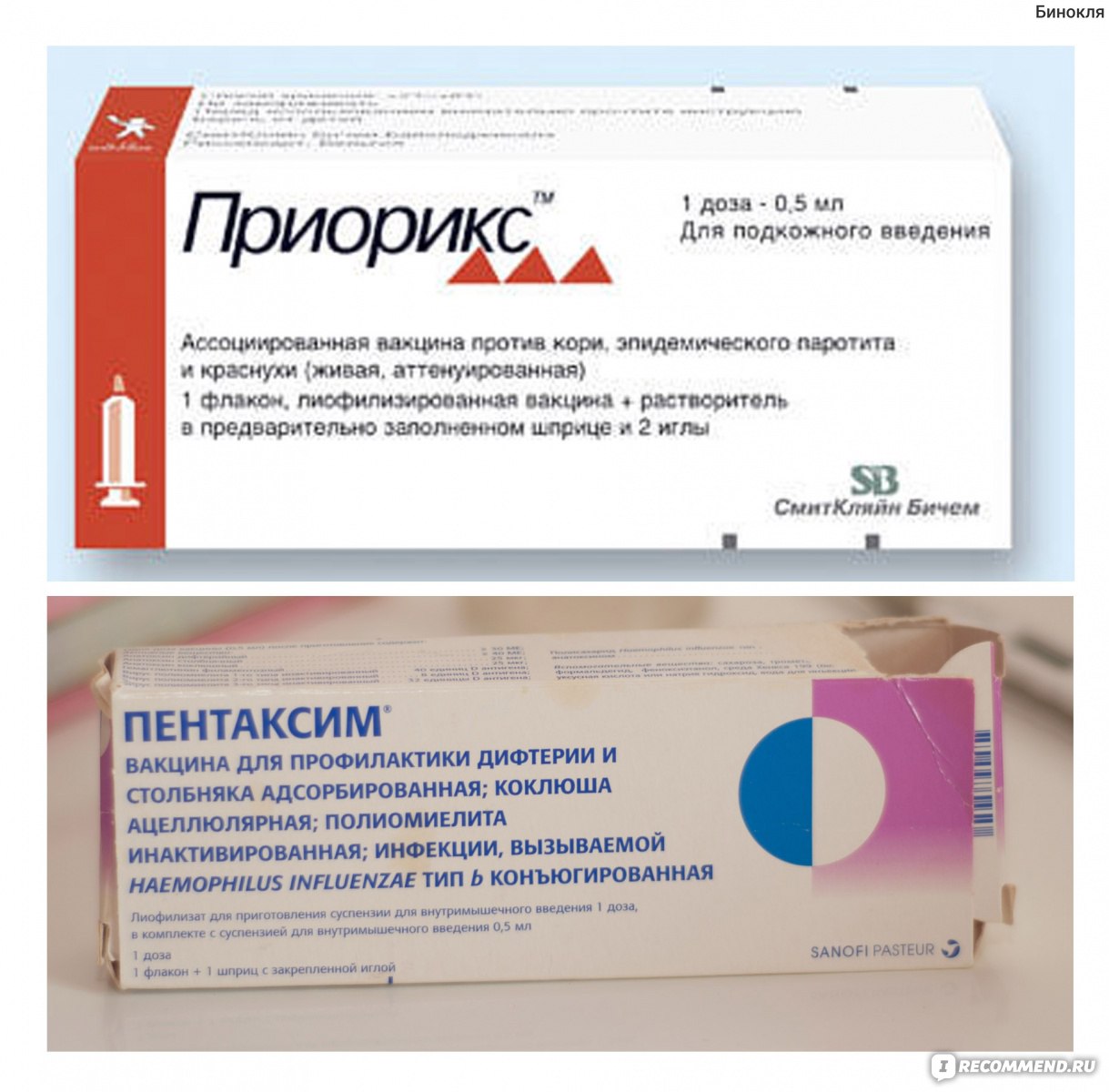
20 августа 2019 года В Ташкенте под слоганом «Будущее без рака шейки матки» прошла научно-практическая конференция по профилактике, раннему выявлению и лечению рака шейки матки.
«Это наши мамы, наши сестры, наши дочери, которых мы можем защитить от рака шейки матки уже сегодня благодаря вакцине от ВПЧ и программе скрининга», — неоднократно повторяли представители Молдовы.
Техническая поддержка Узбекистану в оценке температурных рисков в системе холодовой цепи для вакцин
В рамках оказания технической поддержки Узбекистану в достижении лучших стандартов качества и безопасности вакцин, с 13 по 24 августа 2019 года проходит миссия в составе консультантов ВОЗ г-жи Claire Frijs-Madsen и г-жи Erida Nelaj.
Прививки: абсолютно исчерпывающая инструкция для взрослых и детей Даже для тех, кто не верит в вакцинацию
Антипрививочное движение продолжает шириться, а вместе с ним растети частота вспышек инфекций
Корь: все, что нужно знать о вакцинации взрослых
- Диана Курышко
- BBC News Украина
Автор фото, YURI DYACHYSHYN Getty
Украина лидирует по количеству больных корью в мире. Только в 2018 году ею заразились 35 тысяч человек, а с начала 2019 года — еще 25 тысяч.
Только в 2018 году ею заразились 35 тысяч человек, а с начала 2019 года — еще 25 тысяч.
Врачи бьют тревогу и призывают делать прививки. Это — единственный способ защититься от болезни, от которой нет лекарств.
Как и где сделать прививку от кори в Украине? Куда делают укол и что можно есть перед вакцинацией? А как насчет секса?
Отвечаем на все популярные вопросы о прививках от кори для взрослых. В этом нам помогают эксперт по вакцинации ЮНИСЕФ Екатерина Булавинова и Минздрав.
Почему корь — это серьезно?
Корь — это вирусное заболевание, которое передается от больного человека воздушно-капельным путем во время чихания, кашля или разговора. Этот вирус может жить в воздухе и на поверхностях еще 2 часа после того, как больной вышел из помещения.
Болезнь может проходить очень тяжело и привести к инвалидности или даже к летальному исходу.
Обычно прививки от кори, а следовательно и иммунитет от этой болезни, делают в детском возрасте — в 12 месяцев и в шесть лет. Но в Украине уровень вакцинации — крайне низкий.
Но в Украине уровень вакцинации — крайне низкий.
Нужно ли взрослым вакцинироваться от кори?
Да, в условиях вспышки кори, который сейчас в Украине, взрослым необходимо вакцинироваться.
Очень многие взрослые не защищены от кори — либо потому что они когда-то получили прививки только одной дозой и, возможно, не выработали иммунитет, либо потому что вакцина неправильно хранилась.
Сейчас вакцина против кори входит в состав комбинированной трехкомпонентной вакцины КПК. Она защищает сразу от трех инфекций — кори, краснухи и паротита.
Как проверить, есть ли у тебя иммунитет против кори? Какие анализы нужно сдавать?
Автор фото, UNIAN
Если есть доступ к вакцине, то никаких анализов сдавать не надо, а надо просто прийти и сделать прививку. Лишним это не будет.
Проверить, есть ли у тебя иммунитет к кори, можно, сдав анализ крови на наличие иммуноглобулинов IgG — это антитела к вирусу кори.
Когда и при каких обстоятельствах делать прививки взрослому против кори нельзя?
• Во время беременности;
• если была серьезная аллергическая реакция (анафилактический шок) на предыдущую дозу этой вакцины, известна аллергическая реакция на один из компонентов вакцины (например, неомицин)
• при остром заболевании с температурой выше 38,5°С;
• также не рекомендуют вводить КПК людям с иммунодефицитом, СПИДом, при лечении препаратами, подавляющими иммунитет, например, при химиотерапии, употреблении больших доз стероидных гормонов;
• следует повременить с прививкой, если пациент получал препараты крови, так как они могут нейтрализовать действие вакцины;
• вакцину вводят детям до шести месяцев.
А вот простуда, «красное горло» и насморк не являются противопоказанием к вакцинации. Вакцину от кори можно вводить в один день с другими вакцинами, например, от дифтерии и столбняка — в разные участки тела.
Чего нельзя делать до и после прививки — алкоголь, секс, есть ли ограничения в еде?
Никаких ограничений нет. Не надо менять обычный образ жизни.
Куда делают укол? Больно ли это?
Это обычный укол. Взрослому человеку советуют делать в плечо левой руки, если он — правша. В месте введения вакцины может появиться местная реакция — боль, покраснение или припухлость, которые обычно проходят быстро.
Вакцина КПК «не любит» прямых солнечных лучей и спирта. Прежде чем делать инъекцию, нужно подождать, пока с поверхности кожи полностью испарится спирт или другие дезинфицирующие средства, поскольку они могут отключить ослабленные вирусы, которые есть в вакцине.
Какая вакцина есть в Украине?
Это бельгийская вакцина «Приорикс» и американская «М-М-Р II». Их для Украины закупает Детский фонд ООН (ЮНИСЕФ).
По состоянию на 7 марта, в Украине было 1,2 млн доз этих вакцин. Они есть во всех государственных медицинских учреждениях, уверяют в Минздраве.
Они есть во всех государственных медицинских учреждениях, уверяют в Минздраве.
Безопасна ли вакцина от кори?
В Минздраве объясняют, что вакцину КПК применяют уже более 50 лет. За это время было сделано более 500 млн прививок в 100 странах мира.
Вакцины, как и любое лекарство, могут вызвать реакции, но серьезные реакции на вакцину — крайне редки, говорят врачи.
Вероятность серьезной аллергической реакции на вакцину КПК — это одна на миллион прививок. Тогда, как из тысячи людей, заразившихся корью, один человек умирает, одна заболеет энцефалитом, а 50 получают тяжелые осложнения, отметили в Минздраве.
Одной из главных причин распространения кори на планете Всемирная организация здравоохранения называет халатность и распространение ложных новостей о вакцинах.
В 90-х годах опасения вызвало дискредитированное исследование британца Эндрю Уэйкфилда, в котором он утверждал, что существует связь между вакциной против кори, паротита и краснухи (MMR) и аутизмом и заболеванием кишечника у детей. Уэйкфилд утверждал, что его выводы основаны на опыте только 12 детей, но ни одно другое исследование не смогло повторить полученные им результаты.
Уэйкфилд утверждал, что его выводы основаны на опыте только 12 детей, но ни одно другое исследование не смогло повторить полученные им результаты.
Впоследствии его удалили из медицинского реестра в Великобритании. Однако слухи о негативных последствиях иммунизации продолжали распространяться, что привело к значительному падению уровня вакцинации по всему миру.
Автор фото, Getty Images
Как проверить, качественная ли вакцина и не нарушались ли условия ее хранения?
Вы можете попросить медсестру показать вам холодильник, где хранятся вакцины, и термометр в нем — температура должна быть от +2 до +8 градусов.
Также можно посмотреть термоиндикаторы на флаконах с вакциной — они выглядят, как квадрат внутри круга.
Если квадрат светлее круга, это значит, что вакцина в порядке, хранилась при нормальной температуре и ее можно использовать.
Могут ли привитые люди заболеть корью?
Если человека привили правильно и качественной вакциной, он не заболеет корью. Но есть люди, которые несмотря на вакцинацию, не могут выработать иммунитет. Процент таких людей очень незначителен.
Но есть люди, которые несмотря на вакцинацию, не могут выработать иммунитет. Процент таких людей очень незначителен.
Заболеть могут те, кому ввели вакцину, которая хранилась при ненадлежащей температуре и утратила свои свойства.
К тому же, справки о прививках часто фальсифицируют.
Как переносят корь взрослые, какие осложнения могут быть?
Спрогнозировать или предотвратить осложнения от кори невозможно. Чаще всего это воспаление легких и энцефалит (воспаление головного мозга). Это тяжелые состояния, которые лечат в реанимации.
Даже если осложнений нет, эта болезнь тяжело переносится. Человек «выпадает из жизни» минимум на месяц.
В начале болезни людям кажется, что у них грипп. Есть температура, кашель, боль в глазах. Через 5-7 дней появляется сыпь, потом могут быть рвота и диарея. Температура весь период высыпаний обычно до 40. Когда сыпь сходит, некоторое время на коже сохраняются пигментные пятна.
Как часто взрослым нужно вакцинироваться?
Нужно получить две дозы вакцины с минимальным интервалом 28 дней. Врачи говорят, что это сформирует иммунитет против кори на долгие годы, вероятно, на всю жизнь.
Пускают ли непривитых людей за границу?
Людей, которые едут работать или учиться за границу надолго, могут попросить сделать дополнительную прививку. Такие прецеденты уже есть.
На сайтах разных стран есть рекомендации для людей, которые въезжают в Украину, сделать дополнительно прививки против кори.
Как и где вакцинироваться взрослому человеку в Украине?
Автор фото, MUNIR UZ ZAMAN Getty
По словам эксперта Минздрава по направлению «Инфекционные болезни» Федора Лапия, прививки от кори для взрослых в Украине — бесплатные. Сейчас в государственных поликлиниках вакцины от кори есть как для взрослых, так и для детей, отметил г-н Лапий.
Если в кабинете прививок говорят, что вакцины нет, в Минздраве советуют жаловаться руководителю медучреждения. Если это не поможет, то следует обратиться в департамент/ управление здравоохранения в вашей области. За распределение вакцин в пределах области отвечает местная власть.
Можно ли вакцинироваться после контакта с больным?
В таких случаях также делают вакцинацию. Это соответствует рекомендациям ВОЗ. Таким образом иммунная система начинает «бежать наперегонки» с вирусом, вырабатывая антитела, объясняют в Минздраве.
Чем быстрее сделана вакцинация, тем больше вероятность избежать болезни или хотя бы облегчить ее течение.
Если человек контактировал с больным корью, лучше вакцинироваться в течение первых 72 часов. Позже можно, но эффективность прививки будет не такой высокой.
На прививку! Популярные заблуждения о вакцинации | Здоровая жизнь | Здоровье
Наш эксперт – врач-инфекционист, доцент кафедры инфекционных болезней у детей РНИМУ им. Н. И. Пирогова, кандидат медицинских наук Иван Коновалов.
Н. И. Пирогова, кандидат медицинских наук Иван Коновалов.
Заблуждение № 1. Ребёнку достаточно прививок, положенных по закону.
На самом деле. Большинство необходимых прививок входят в Национальный календарь. Но есть и те, что бесплатно в поликлинике не сделают, хотя они тоже очень нужны. Лучше их провести на коммерческой основе.
Младенцев рекомендуется прививать от ротавирусной инфекции (первая доза должна быть введена не позднее 3 месяцев жизни).
Дошколят до поступления в детский сад или школу надо успеть привить от гепатита А (желтухи), ветряной оспы, менингококковой инфекции, гемофильной инфекции типа B.
Подростков 10–14 лет (и девочек, и мальчиков) до начала половой жизни нужно вакцинировать против ВПЧ (вируса папилломы человека). Эта прививка защитит от рака шейки матки и ряда онкологических заболеваний (рта, глотки, анального канала).
Независимо от возраста нужно ежегодно прививаться от гриппа.
Все эти вакцины (кроме ротавирусной и гемофильной) можно использовать и в старшем возрасте, в том числе у взрослых.
Заблуждение № 2. Детей с хроническими заболеваниями и часто болеющих прививать нельзя.
На самом деле. Таким пациентам прививки нужны даже больше, чем их здоровым сверстникам, так как инфекции, предотвращаемые прививкой, могут протекать у них особенно тяжело (например, грипп очень опасен для детей с астмой или диабетом, коклюш – для детей с эпилепсией или недоношенных, пневмококковая инфекция – для онкологических больных и лиц с иммунодефицитами). Но важно правильно выбирать препарат для иммунизации. Категорически запрещено:
- прививать живыми вакцинами (оральной полиомиелитной, вакциной против кори, паротита, краснухи и ветряной оспы) детей и взрослых с иммунодефицитными состояниями;
- повторно вводить ту вакцину, которая ранее уже вызвала чрезмерно сильную реакцию (температуру выше 40 градусов, местный отёк более 8 см в диаметре или тяжёлую аллергическую реакцию, такую, как анафилактический шок, отёк Квинке, крапивница). При этом вводить другие вакцины не противопоказано.

Заблуждение № 3. Прививаться можно только в клиниках. Перед прививкой нужно сдать анализы.
На самом деле. Опыт вакцинации против гриппа в мобильных пунктах продемонстрировал безопасность и эффективность такой организации процесса: по Москве было привито более 350 тысяч человек – ни единого случая тяжёлых реакций или осложнений не отмечалось. Это особенно важно, поскольку состав вакцины в этом году практически полностью совпал с циркулирующими штаммами гриппа.
Результаты анализов ничего не скажут о готовности или неготовности к вакцинации, поэтому специально сдавать их не надо, если только у ребёнка нет отдельных показаний к обследованию по поводу уже имеющихся хронических заболеваний.
Заблуждение № 4. После прививки нельзя мыться, заниматься спортом, плавать, загорать.
На самом деле. После прививки живой вакциной (против кори, краснухи, паротита, ветряной оспы) запрещается только растирать место укола мочалкой или распаривать его. И то это правило касается лишь первых часов после вакцинации. Всё остальное не запрещено, если привитый чувствует себя хорошо.
И то это правило касается лишь первых часов после вакцинации. Всё остальное не запрещено, если привитый чувствует себя хорошо.
Заблуждение № 5. Прививать ребёнка нужно только импортными вакцинами. Их качество и безопасность многократно выше.
На самом деле. Между нашими и импортными вакцинами действительно есть разница – в структуре препаратов. Например, коклюшсодержащие вакцины зарубежного производства могут быть многокомпонентными, что упрощает прививку (достаточно одного укола, а не трёх-четырёх), а также коклюшный компонент в них легче переносится (реже возникают реакции). Есть зарубежные вакцины, отечественных аналогов которым просто нет (менингококковая конъюгированная, гемофильная, ветряночная, ротавирусная, инактивированная полиомиелитная, вакцина против краснухи). При этом все используемые отечественные вакцины также являются эффективными и безопасными, ими ежегодно прививаются миллионы людей с отличным защитным эффектом.
Заблуждение № 6. За один раз можно делать не более одной прививки, иначе можно перегрузить иммунную систему, что может привести к опасным заболеваниям.
За один раз можно делать не более одной прививки, иначе можно перегрузить иммунную систему, что может привести к опасным заболеваниям.
На самом деле. Комбинированные вакцины (один укол – несколько прививок) не только не вреднее, но даже безопаснее моновакцин, так как уменьшают количество инъекций и обращений в поликлинику. Кроме того, не всегда комплексные вакцины содержат больше антигенов, чем моновакцины. Для примера: туберкулёзная вакцина содержит в десятки раз больше антигенов, чем все последующие иммунные препараты.
Практически любые прививки, кроме БЦЖ, допустимо вводить одновременно в разные участки тела. Проще сделать несколько инъекций сразу, чем дробить курс вакцинации на несколько посещений, каждый раз рискуя заболеть, выжидая время после очередного ОРВИ и пр. Иммунная система способна одновременно распознавать любое количество антигенов, что и происходит ежедневно при наших постоянных контактах с окружающими нас бактериями, вирусами, антигенами пищи и пр. Как правило, за один день в плановом порядке нужно проводить до 4 инъекций. Также можно сочетать инъекции с использованием пероральных вакцин в виде капель в рот (живая полиомиелитная или ротавирусная вакцина).
Как правило, за один день в плановом порядке нужно проводить до 4 инъекций. Также можно сочетать инъекции с использованием пероральных вакцин в виде капель в рот (живая полиомиелитная или ротавирусная вакцина).
Заблуждение № 7. Сделав прививку ребёнку, который уже болен ОРВИ, но пока не знает об этом, так как ещё нет симптомов, можно получить страшные осложнения.
На самом деле. Многочисленные исследования показали, что вакцинация одинаково эффективна и безопасна как для здоровых, так и для заболевших. Прививка не повлияет на тяжесть ОРВИ, а ОРВИ, в свою очередь, никак не помешает формированию поствакцинального иммунитета.
Кстати
Прививки по календарю
- От гепатита В – в 1-й день жизни, в 1 и 6 месяцев.
- От туберкулёза – 3–7-й день жизни и в 7 лет.
- От дифтерии, коклюша, столбняка, гемофильной палочки, полиомиелита – в 3 месяца, 4,5 месяца, 6 месяцев и 18 месяцев. В 6, 14 и 18 лет – ревакцинации от дифтерии и столбняка.
 В 20 месяцев и 14 лет – вторая и третья ревакцинации от полиомиелита.
В 20 месяцев и 14 лет – вторая и третья ревакцинации от полиомиелита. - От кори, краснухи, паротита – в 12 месяцев и 6 лет.
Прививки детям | Детская городская больница
Во время прививок в организм вводится особый медицинский препарат – вакцина. В ответ на введение вакцины организм вырабатывает особые клетки – специфические антитела, которые и защищают человека от соответствующей болезни.
В чем суть профилактических прививок
Во время прививок в организм вводится особый медицинский препарат – вакцина. В ответ на введение вакцины организм вырабатывает особые клетки – специфические антитела, которые и защищают человека от соответствующей болезни.
Каждая вакцина имеет свои сроки, свою схему и свои пути введения (через рот, внутримышечно, подкожно, внутрикожно).
На каждую вакцину организм реагирует по-разному. В некоторых случаях одной прививки воле достаточно для выработки длительного иммунитета, в других — требуется многократная ревакцинация ( повторное введение вакцины).
Суть вакцинации — добиться выработки специфических антител в количестве, достаточном для профилактики конкретной болезни. Но этот стартовый защитный уровень снижается, необходимо повторное введение вакцины для поддержания достаточного количества антител (ревакцинация).
Какие прививки мы делаем своим детям?
Самая первая прививка – это прививка от туберкулеза. Она, как правило, делается непосредственно в роддоме на 4-7 день, однократно. В дальнейшем ревакцинация осуществляется в 7, 12 и 16-17 лет. Вопрос о том, делать или не делать ревакцинацию против туберкулеза во многом зависит от пробы Манту. Пробу или реакцию Манту детям делают довольно часто.
Практически каждый человека рано или поздно инфицируется бактерией туберкулеза, т.е. микроб попал, а организм благодаря прививке имеет защитное количество антител, и болезнь не развивается, хотя туберкулезная бактерия присутствует.
Реакция Манту – это не прививка, это проба на инфицирование туберкулеза. И если в организме туберкулезных бактерий нет, то проба отрицательная, а после инфицирования она становится положительной. Ревакцинация проводится туберкулиноотрицательным детям, т.е. не инфицированным микобактериями туберкулеза.
И если в организме туберкулезных бактерий нет, то проба отрицательная, а после инфицирования она становится положительной. Ревакцинация проводится туберкулиноотрицательным детям, т.е. не инфицированным микобактериями туберкулеза.
В возрасте 3 месяцев вакцинация начинается непосредственно в детском медицинском учреждении. За три введения с интервалом в 1-1,5 месяца осуществляют вакцинацию сразу от четырех болезней – полиомиелита (вакцина жидкая, её капают ребенку в рот), а также коклюша, дифтерии и столбняка. Эта прививка называется АКДС, она делается с помощью укола. На втором году жизни проводится ревакцинация от всех этих болезней.
В возрасте одного года ребенка прививают от кори, краснухи и паротита.
График вакцинации в нашей стране определяется национальным календарем прививок.
Конечно прививка – это нагрузка на детский организм, поэтому родители должны знать о возможных реакциях на прививку.
Когда можно и когда нельзя делать прививки?
В этом вопросе главный советчик детский врач, который наблюдает ребенка и осматривает его перед прививкой.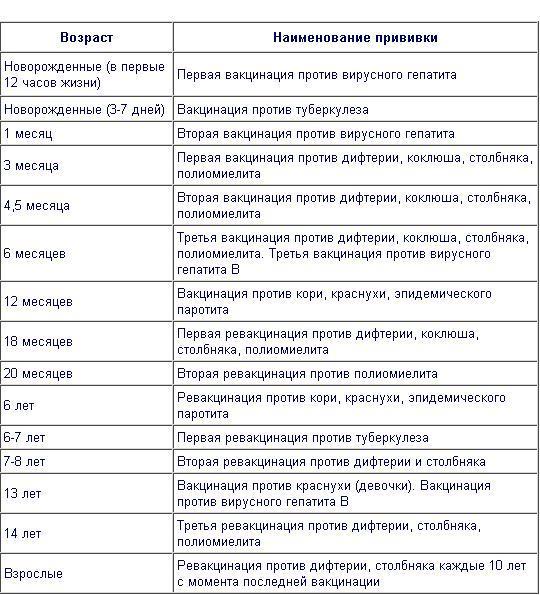 Принимая решение о прививке, он принимает во внимание много факторов.
Принимая решение о прививке, он принимает во внимание много факторов.
Прежде всего, необходимо помнить, что любая прививка делается ребенку, у которого в этот момент нет никакой острой инфекционной болезни – ни насморка, ни поноса, ни сыпи, ни повышения температуры тела. Почему именно отсутствие инфекционной болезни?
Потому, что любая инфекция это нагрузка на иммунитет. Для того, чтобы отреагировать на прививку правильно и выработать достаточное количество антител, организм и должен быть более менее свободен от других дел, в свою очередь связанных с выработкой иммунитета. Другими словами, если у ребенка нога в гипсе, то это не противопоказание к прививке.
Но некоторые инфекционные болезни специфически поражают именно те клетки человеческого организма, которые ответственны за выработку иммунитета. Это, к примеру, ветряная оспа и инфекционный мононуклеоз. Даже в том случае, если у ребенка ветрянка, но нормальная температура и общее состояние, это не является поводом к тому. чтобы делать прививку
чтобы делать прививку
Кроме того, некоторые перенесенные ребенком инфекционные заболевания вызывают длительное ослабление защитных сил организма и это, в свою очередь, является противопоказанием к проведению прививок на определенный срок (до 6 месяцев после выздоровления). К таким болезням относится менингит, гепатит, инфекционный мононуклеоз.
Для каждой болезни – аллергической, врожденной, неврологической и т.д. разработаны соответствующие правила : как, когда и чем прививать. Все это учитывает врач, дающий разрешение на прививку. Детские врачи, направляя ребенка на прививку, учитывают все многообразие факторов, которые могут повлиять на решение о проведении вакцинации.
В некоторых случаях по показаниям вопрос о прививке решается совместно с другими специалистами: аллергологом, неврологом, кардиологом и другими.
Как подготовиться к прививке?
Специально ничего делать не нужно. Ну, разве что, избегать экспериментов в отношении еды, стараться не давать никаких новых продуктов. Детям со склонностью к аллергическим реакциям по назначению врача назначают противоаллергические препараты и глюконат кальция за 2-3 дня до вакцинации.
Детям со склонностью к аллергическим реакциям по назначению врача назначают противоаллергические препараты и глюконат кальция за 2-3 дня до вакцинации.
Поскольку место укола 1-2 дня не желательно мочить, желательно перед вакцинацией хорошо помыться.
Что нужно делать после прививки?
- Стараться немного недокармливать ( при хорошем аппетите) или кормить только по аппетиту (если аппетит отсутствует или снижен).
- Побольше пить – минеральная вода, компот из сухофруктов, зеленый, фруктовый, ягодный чай.
- Поддерживать в помещении прохладный влажный воздух.
- Если температура тела ниже 37,5 вполне можно гулять на свежем воздухе.
- Максимально ограничить контакты ребенка.
Что должны знать родители о реакции на прививку
После любой прививки может иметь место детского реакция организма – повышение температуры, отказ от еды. Это нормально — организм вырабатывает иммунитет (защиту) к конкретной болезни. Одни вакцины переносятся очень легко и почти не дают серьезных реакций. Типичный пример вакцина против полиомиелита. Введение других препаратов может сопровождаться выраженным повышением температуры и нарушением состояния ребенка.
Типичный пример вакцина против полиомиелита. Введение других препаратов может сопровождаться выраженным повышением температуры и нарушением состояния ребенка.
Например, коклюшный компонент вакцины АКДС. Но эти реакции обычно кратковременны и не вызывают серьезных нарушений в организме. Такие реакции возникают в первые сутки после прививки и исчезают на 3-и сутки.
Для родителей очень важно осознавать принципиальную разницу между реакцией на вакцину и осложнением после прививки.
Реакции на прививку, в той или иной степени выраженности, просто обязаны быть и это, как мы уже отметили, абсолютно нормально. Именно для того, чтобы вакцинация прошла безболезненно для ребенка, перед прививкой предусмотрен осмотр ребенка педиатром и по показаниям проведение необходимых обследований.
Прививка корь-краснуха-паротит | Претор
Вакцина ММР 2 относится к живому типу. Она вводится в организм для выработки иммунной системой антител против кори, краснухи и паротита. Ее эффективность доказана клинически, поэтому важно своевременно ставить прививку и проходить ревакцинацию.
Ее эффективность доказана клинически, поэтому важно своевременно ставить прививку и проходить ревакцинацию.
Лекарственная форма прививки корь-краснуха-паротит
Это лиофилизат для приготовления раствора для подкожного введения. В твердом виде имеет желтоватый оттенок. После разведения раствор становится прозрачным и желтым. Осадок отсутствует.Препарат состоит из ослабленного вируса указанных болезней. После их введения в тело человека иммунная система начинает активно вырабатывать антитела. Таким образом, риск заболевания минимизируется.
Важно соблюдать меры предосторожности. Если ввести вакцину, когда пациент болен, иммунная система не справится с вирусом.
Показания к прививке против кори, краснухи, паротита
Данный препарат необходимо использовать в следующих случаях:- достижение ребенком 1 года;
- отсутствие в прививочном сертификате данных о наличии прививки;
- отсутствие иммунитета против этих болезней у женщин детородного возраста;
-
нахождение в группе риска.

Побочные действия и противопоказания вакцины ММР 2
Нельзя применять раствор в следующих случаях:- чувствительность к компонентам препарата;
- беременность;
- анафилактические или анафилактоидные реакции на неомицин;
- лихорадка или острая форма инфекций;
- нелечебный туберкулез в острой стадии;
- заболевания костного мозга или кровеносной системы;
- судороги в анамнезе;
- ВИЧ или СПИД.
- боль в руке на месте прививки;
- повышение температуры тела;
- появление отека на железах;
- высыпания вокруг места укола;
- ригидность суставов;
- эпилептический припадок;
- снижение уровня тромбоцитов в крови, из-за чего возможны частые кровотечения;
- глухота, поражение головного мозга;
-
кома, ступор.

MMR 2 – это название импортной вакцины корь-краснуха-паротит. Встретив его, не стоит беспокоиться, так как это полный аналог отечественного препарата. В связи с недостаточным финансированием здравоохранения сегодня проще найти лекарство иностранного происхождения.
Прививание осуществляется в нашей клинике по выгодной цене. Достаточно записаться по телефону, выбрав удобное для вас время и место. Если есть дополнительные вопросы, то администратор ответит на них.
Корь, краснуха, паротит в ЦКБ РАН
Корь, краснуха и эпидемический паротит считаются «традиционными» детскими болезнями. Однако мало кто задумывается, что эти заболевания не так уж «невинны», и зачастую не проходят быстро, легко и незаметно.
Однако мало кто задумывается, что эти заболевания не так уж «невинны», и зачастую не проходят быстро, легко и незаметно.
Все эти заболевания передаются воздушно-капельным путем от человека к человеку. Вирусы кори, и паротита легко распространяются в соседние комнаты, через коридоры, систему вентиляции, потому считаются очень заразными. Кроме того, за последние годы во всем мире наметилась тревожащая тенденция значительного роста заболеваемости корью.
Попросту говоря корь наступает!
Всех описанных здесь инфекций можно благополучно избежать, вовремя сделав прививку.
Комбинированная вакцина ММРII против кори, краснухи и паротита позволяет «одним уколом» формировать защитный иммунитет у ребёнка уже с возраста 1 года жизни. Вакцинация должна быть повторена дошкольникам 6 лет. Прививки против кори, паротита и краснухи имеют накопленный опыт применения в национальных графиках прививок ведущих стран мира и зарекомендовали себя, как высоко эффективные и безопасные.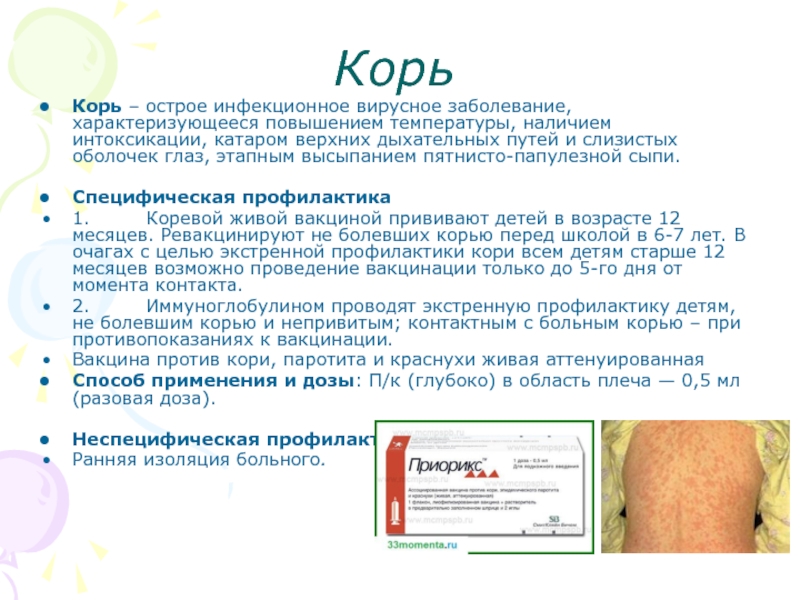
На 7-14 сутки после прививки, у некоторых привитых может повышаться температура тела, крайне редко отмечается сыпь, конъюнктивит, сухой кашель, припухлость лимфатических узлов. Все эти проявления подтверждают факт выработки защиты против инфекций в организме ребёнка и характеризуются достаточно быстрым и полным исчезновением.
Корь
Корь на протяжении веков из-за высокой смертности считалась одной из самых опасных болезней детского возраста. В России от кори умирал каждый четвертый ребенок, потому её называли детской чумой. Основные проявления болезни:
- высокая лихорадка (вплоть до 40C°),
- воспаление слизистой глотки (фарингит),
- обильная сыпь на коже и слизистой рта.
Корь часто сопровождается развитием тяжелых осложнений:
- пневмония и абсцесс легкого,
- судороги,
- воспаление головного мозга (энцефалит), что может быть причиной смерти, особенно у детей до 5 лет.

Перенесенная корь снижает сопротивляемость к другим инфекциям, что приводит к затяжному выздоровлению с вереницей частых респираторных заболеваний.
Кроме того, «дремлющая» инфекция становится причиной развития склерозирующего панэнцефалита через несколько лет после перенесенной кори, что приводит к гибели или интеллектуальным отклонениям у ребёнка
Краснуха
Краснуха, в отличие от кори, менее опасна.
Характерным симптомом является сыпь. В некоторых случаях развивается:
- воспаление суставов,
- нередко беспокоит припухлость затылочных лимфатических узлов,
- возможно обострение хронических заболеваний.
Наиболее опасно заражение вирусом краснухи беременной женщины.
Если инфицирование произошло в первые месяцы беременности, вероятность преждевременных родов или рождения ребенка с пороками развития достигает 50%, включающим в себя триаду:
- врожденный порок сердца
- слепоту (катаракту)
- глухоту
Паротит
Вирус эпидемического паротита (в простонародье, Свинка) вызывает воспаление околоушной железы (паротит).
Осложненная форма паротита может привести к развитию:
- пареза лицевого нерва
- гнойному расплавлению стенок крупных сосудов
Кроме того, последствиями этого заболевания у мальчиков-подростков и в более старшем возрасте (в 20-30% случаев) может стать воспаление яичек (орхит), которое в дальнейшем приводит к бесплодию!!!!!
У девочек же свинка может привести к воспалению яичников.
Возможно развитие и других осложнений:
- энцефалит, менингоэнцефалит,
- воспаление поджелудочной железы (панкреатит)
Как отдаленное последствие эпидемического паротита у детей 5-9 лет может развиться сахарный диабет 1 типа.
Перенесенная инфекция в первые 3 месяца беременности может вызывать нарушение развития плода с появлением врожденных пороков развития и увеличивает риск её самопроизвольного прерывания.
Рекомендации после прививки на сайте клиники ДЕТСТВО Плюс
Наши советы помогут разобраться в порядке действий после прививки:
В первые 30 минут после прививки
Не забудьте и не стесняйтесь задать ваши вопросы врачу. Врач разъяснит, какие реакции на прививку могут возникнуть и когда, а также – в каких случаях обращаться за медицинской помощью.
Врач разъяснит, какие реакции на прививку могут возникнуть и когда, а также – в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во-вторых – позволит быстро оказать помощь в случае возникновения непредсказуемых немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
Если у ребенка поднялась температура выше 38,5 С (в подмышечной впадине) – дайте ему дозу (свечку или сироп) жаропонижающего. Для этой цели подойдет парацетамол (калпол, цефекон, эффералган, панадол и другие) или ибупрофен (нурофен, ибуфен и другие)
Если у ребенка нет температуры – можно искупаться под душем, как обычно. Наличие реакций в месте укола – не противопоказание к купанию и даже наоборот.
Наличие реакций в месте укола – не противопоказание к купанию и даже наоборот.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины возникают в первые сутки-двое после прививки.
При температурных реакциях можно обтереть ребенка водой комнатной температуры. Не используйте для обтираний спирт и уксус – они раздражают и сушат детскую кожу.
Давайте ребенку жаропонижающее только по показаниям – при температуре выше 38,5 С (в подмышечной впадине). Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
Ни в коем случае не пользуйтесь аспирином! Его применение у детей младшего возраста чревато тяжелыми осложнениями. Анальгин – препарат, который детям может вводиться только инъекционно (не через рот или в свече!), под контролем врача или бригад скорой медицинской помощи.
Первые два дня после прививки (все вакцины)
Не вводите новых продуктов в рацион ребенка (и в свой рацион, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
Принимайте те препараты для профилактики аллергии, которые назначил врач.
Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5 С (в подмышечной впадине). Если температура остается повышенной, продолжайте принимать жаропонижающие согласно инструкции к препаратам.
У части детей на фоне повышения температуры возможно появление так называемых фебрильных судорог. В этом случае необходимо, чтобы ребенка осмотрел врач.
С ребенком можно гулять (по самочувствию), можно купать его под душем.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела (ничем не заклеивайте место пробы).
При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) можно местно использовать контрастные примочки (чередовать ткань, смоченную водой комнатной температуры и ткань, смоченную теплой водой), а также использовать рекомендованные врачом мази.
После прививки – не всегда означает «вследствие прививки»
Если возникла какая-либо нежелательная реакция после 48 часов после прививки инактивированной вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
В любом случае, сохраняющаяся дольше 3 дней после прививки температурная реакция требует осмотра ребенка врачом.
Через 5-12 дней после прививки (живые вакцины)
В случае прививки живыми вакцинами побочные реакции обычно возникают на 5-12 сутки после прививки.
Коревая вакцина иногда вызывает температурную реакцию, насморк, боль в горле, подкашливание, конъюнктивит, иногда небольшую сыпь, похожую на коревую. Все эти симптомы проходят за 2-3 дня, сами по себе.
Краснушная вакцина нередко сопровождается кратковременной сыпью, похожей на саму краснуху. Лечения такая сыпь не требует, она не опасна и проходит сама за 1-2 суток, без следа.
Паротитная вакцина также иногда дает температурные реакции и небольшое увеличение околоушных слюнных желез.
В случае вакцинации живой полиомиелитной вакциной побочных реакций практически не бывает, но после прививки необходимо соблюдать правила личной гигиены (отдельная кровать, горшок, отдельные от других детей постельное белье, одежда и изоляция привитого ребенка в семье от больных иммунодефицитом).
Если после прочтения данной статьи у Вас остались какие-либо вопросы по вакцинации, обратитесь к лечащему врачу.
Желаем здоровья Вам и Вашим детям!
Вакцина MMR (против кори, паротита и краснухи)
Зачем делать прививки?
Вакцина MMR может предотвратить кори, эпидемического паротита и краснухи .
- КОРЬ (M) может вызывать жар, кашель, насморк и красные слезящиеся глаза, за которыми обычно следует сыпь, покрывающая все тело. Это может привести к судорогам (часто связанным с лихорадкой), ушным инфекциям, диарее и пневмонии. В редких случаях корь может вызвать повреждение мозга или смерть.
- MUMPS (M) может вызывать жар, головную боль, мышечные боли, усталость, потерю аппетита, а также опухшие и болезненные слюнные железы под ушами с одной или обеих сторон.Это может привести к глухоте, отеку головного и / или спинного мозга, болезненному отеку яичек или яичников и, очень редко, к смерти.
- РУБЕЛЛА (R) может вызывать жар, боль в горле, сыпь, головную боль и раздражение глаз.
 Он может вызвать артрит почти у половины подростков и взрослых женщин. Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
Он может вызвать артрит почти у половины подростков и взрослых женщин. Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
Большинство людей, вакцинированных MMR, будут защищены на всю жизнь.Вакцины и высокий уровень вакцинации сделали эти болезни гораздо менее распространенными в Соединенных Штатах.
Вакцина MMR
Детям требуется 2 дозы вакцины MMR, обычно:
- Первая доза в возрасте от 12 до 15 месяцев
- Вторая доза в возрасте от 4 до 6 лет
Младенцы, которые будут путешествовать за пределы США в возрасте от 6 до 11 месяцев. должны получить дозу вакцины MMR перед поездкой.Ребенку все равно следует получить 2 дозы в рекомендованном возрасте для длительной защиты.
Дети старшего возраста, подростки, и взрослые также нуждаются в 1 или 2 дозах вакцины MMR, если они еще не обладают иммунитетом к кори, эпидемическому паротиту и краснухе. Ваш лечащий врач может помочь вам определить, сколько доз вам нужно.
Ваш лечащий врач может помочь вам определить, сколько доз вам нужно.
Третья доза вакцины MMR может быть рекомендована в некоторых случаях вспышки эпидемического паротита.
Вакцина MMR может вводиться одновременно с другими вакцинами.Дети в возрасте от 12 месяцев до 12 лет могут получить вакцину MMR вместе с вакциной против ветряной оспы за один прием, известный как MMRV. Ваш лечащий врач может предоставить вам дополнительную информацию.
Поговорите со своим врачом
Сообщите своему поставщику вакцины, если человек, получающий вакцину:
- Имел аллергическую реакцию после предыдущей дозы вакцины MMR или MMRV или имел какие-либо серьезные, опасные для жизни аллергии .
- Беременна или думает, что беременна.
- Имеет ослабленную иммунную систему или у одного из родителей, брата или сестры в анамнезе есть наследственные или врожденные проблемы с иммунной системой.
- Когда-либо было состояние, при котором у него или нее легко появляется синяк или кровотечение.

- Недавно перенесла переливание крови или получала другие продукты крови.
- Болеет туберкулезом.
- Получал какие-либо другие вакцины за последние 4 недели.
В некоторых случаях ваш лечащий врач может решить отложить вакцинацию MMR до следующего визита.
Люди с легкими заболеваниями, такими как простуда, могут быть вакцинированы. Людям с умеренным или тяжелым заболеванием обычно следует дождаться выздоровления, прежде чем делать вакцину MMR.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риск реакции на вакцину
- Болезненность, покраснение или сыпь в месте укола, а также сыпь по всему телу после вакцинации MMR.
- После вакцинации MMR иногда возникают лихорадка или опухоль щек или шеи.
- Более серьезные реакции случаются редко. Они могут включать судороги (часто связанные с лихорадкой), временную боль и скованность суставов (в основном у подростков или взрослых женщин), пневмонию, отек головного и / или спинного мозга или временное низкое количество тромбоцитов, которое может вызвать необычное кровотечение.
 или синяк.
или синяк. - У людей с серьезными проблемами иммунной системы эта вакцина может вызвать инфекцию, которая может быть опасной для жизни. Людям с серьезными проблемами иммунной системы противопоказана вакцинация MMR.
Иногда люди теряют сознание после медицинских процедур, включая вакцинацию. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный покинет клинику. Если вы видите признаки серьезной аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по телефону 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие признаки, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему сообщений о побочных эффектах вакцин (VAERS). Этот отчет обычно подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетите веб-сайт VAERS по адресу vaers.hhs.gov или позвоните по телефону 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и персонал VAERS не дает медицинских рекомендаций.
Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) — это федеральная программа, которая была создана для компенсации людям, которые могли быть травмированы некоторыми вакцинами.Посетите VICP по адресу www.hrsa.gov/vaccine-compensation/index.html или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о том, как подать иск. Срок подачи иска о компенсации ограничен.
Как я могу узнать больше?
Краснуха (немецкая корь)
Краснуха также называется немецкой корью или трехдневной корью. Это вирусное заболевание, которое чаще всего поражает детей, не получивших вакцину против краснухи (вакцина MMR). Он также может заразить взрослых, которые никогда не болели краснухой и не получали вакцину.
Это вирусное заболевание, которое чаще всего поражает детей, не получивших вакцину против краснухи (вакцина MMR). Он также может заразить взрослых, которые никогда не болели краснухой и не получали вакцину.
Краснуха обычно протекает в легкой форме, которая длится от 3 до 4 дней. Симптомы включают легкую сыпь и низкую температуру. Они также могут включать головную боль, насморк, мышечные боли и опухшие железы на шее. Краснуха передается воздушно-капельным путем или при прямом контакте с больным.
Заражение краснухой беременной женщины может привести к выкидышу или врожденным дефектам у ребенка, которые являются наиболее опасными осложнениями инфекции. Женщины должны быть вакцинированы вакциной MMR до беременности и быть невосприимчивыми к инфекции.Если краснуха действительно возникает у беременной женщины, это серьезная проблема для общественного здравоохранения. По этой причине поставщик медицинских услуг должен сообщить об этом заболевании в департамент общественного здравоохранения. Сотрудники общественного здравоохранения могут связаться с вами в рамках своего расследования. Их цель — контролировать возможную вспышку.
Сотрудники общественного здравоохранения могут связаться с вами в рамках своего расследования. Их цель — контролировать возможную вспышку.
Уход на дому
Не позволяйте ребенку ходить в школу или детский сад в течение как минимум 1 недели после того, как впервые появилась сыпь. Держите ребенка подальше от беременных женщин.
Проконсультируйтесь с лечащим врачом вашего ребенка, прежде чем давать какие-либо лекарства, отпускаемые без рецепта.
Повышенная температура увеличивает потерю воды из организма.
Для младенцев младше 1 года: продолжайте регулярное кормление (грудью или смесью). Между кормлениями давайте простой раствор для пероральной регидратации. Спросите своего врача о рекомендации.
Для детей от 1 года и старше: давайте много жидкости, например воды, сока, желатина, воды, соды без кофеина, имбирного эля, лимонада или фруктового мороженого.
Предотвращение распространения вируса
Краснуха заразна от 7 дней до появления сыпи до 7 дней после ее появления.

До половины людей с инфекцией краснухи не имеют никаких симптомов. Эти люди все еще могут распространять вирус.
До тех пор, пока не пройдет заразный период (7 дней после появления сыпи):
Краснуха у беременной женщины может вызвать выкидыш или серьезные врожденные дефекты у ребенка.Любая беременная женщина, контактировавшая с больным краснухой, должна немедленно обратиться к своему врачу. Она должна быть обследована на инфекцию краснухи.
Если ваш ребенок посещал школу или детский сад в течение инфекционного периода, сообщите об этом в учреждения. Они могут посоветовать родителям вакцинировать своих детей, если они еще не получили вакцину MMR (от кори, эпидемического паротита, краснухи). Взрослые, больные краснухой, должны уведомить свое рабочее место и любые другие контакты.
Последующее наблюдение
Последующее наблюдение у лечащего врача ребенка или по указанию наших сотрудников.
Когда обращаться за медицинской помощью
Если лечащий врач вашего ребенка не рекомендует иное, немедленно позвоните ему, если:
У вашего ребенка высокая температура (см. Раздел «Лихорадка и дети» ниже)
Сыпь становится темно-фиолетовой
Боль в ухе, боль в носовых пазухах
Головная боль
Повторяющаяся диарея или рвота
Признаки обезвоживания: отсутствие мокрых подгузников в течение 8 часов у младенцев, мало или совсем нет мочи у детей старшего возраста, очень темная моча или запавшие глаза
Лихорадка и дети
Всегда используйте цифровой термометр для проверки температуры вашего ребенка.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке. Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
Узнайте у лечащего врача вашего ребенка, как следует измерять температуру.
Температура прямой кишки или лба (височная артерия) составляет 100,4 ° F (38 ° C) или выше, или по указанию врача
Температура подмышек 99 ° F (37.2 ° C) или выше, или по указанию поставщика
Ребенок в возрасте от 3 до 36 месяцев:
Температура прямой кишки, лба (височная артерия) или уха составляет 102 ° F (38,9 ° C) или выше , или по указанию поставщика
Температура подмышек 101 ° F (38,3 ° C) или выше, или по указанию поставщика
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или по указанию поставщика
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.
 Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Звоните 911
Звоните 911 по любому из следующих вопросов:
Вакцина против кори, эпидемического паротита и краснухи (MMR)
Легко читаемая медицинская информация о вакцине против кори, эпидемического паротита и краснухи (MMR) — что это такое, когда она применяется и возможные побочные эффекты.
MMR — это вакцина, которая защищает вас от трех вирусных инфекций — кори, паротита и краснухи.От этих инфекций не существует единой вакцины. В Новой Зеландии вакцина MMR является частью календаря иммунизации детей в возрасте 12 и 15 месяцев.
Что такое вакцина MMR?
Вакцина MMR защищает вас от трех вирусных инфекций — кори, паротита и краснухи. Вакцина представляет собой живую вакцину, которая производится с использованием ослабленных (или аттенуированных) вирусов паротита, кори и краснухи. После вакцинации ослабленные вакцинные вирусы размножаются (растут) внутри вас. Это означает, что для активации вашей иммунной системы вводится очень небольшая доза вируса.
Это означает, что для активации вашей иммунной системы вводится очень небольшая доза вируса.
Всего одна доза вакцины MMR дает 95% шанс защитить себя от кори. Причина для второй дозы состоит в том, чтобы убедиться, что 5% нуждающихся во второй вакцине получили иммунитет.
Живые аттенуированные вакцины обычно не вызывают проблем у здоровых людей. Если это действительно вызывает симптомы болезни, то они более легкие, чем если бы вы заразились.
Нет никаких доказательств того, что вакцина MMR вызывает аутизм.Читать больше.
Почему важна вакцинация от кори, паротита и краснухи?
Вакцинация вакциной MMR — лучший способ защиты от кори, паротита и краснухи. Хотя у некоторых людей эти инфекции могут протекать в легкой форме, у других они могут вызывать серьезные осложнения.
- Корь : Инфекция может быть серьезной, каждый десятый нуждается в госпитализации. Осложнения включают диарею (которая может привести к обезвоживанию), инфекции уха (которые могут вызвать потерю слуха), пневмонию (которая является наиболее частой причиной смерти) и энцефалит (воспаление мозга), которые могут вызвать повреждение головного мозга.
 Узнайте больше о кори.
Узнайте больше о кори. - Свинка : Симптомы паротита обычно легкие, такие как опухшие слюнные железы (сбоку от лица), головная боль и лихорадка, но могут вызывать серьезные осложнения, такие как глухота, опухшие яички или яичники и менингит. Узнайте больше о паротите.
- Краснуха (также называемая немецкой корью): обычно это легкая инфекция, которая проходит через 7–10 дней, но становится серьезной проблемой, если беременная женщина заразится инфекцией в течение первых 20 недель беременности.Это связано с тем, что вирус краснухи может повлиять на развитие ребенка и вызвать серьезные проблемы со здоровьем, такие как проблемы с глазами, глухота, сердечные аномалии и повреждение мозга. Подробнее о краснухе.
Корь, эпидемический паротит и краснуха легко передаются от инфицированного человека при кашле, чихании или разговоре. Они могут распространяться при личном контакте в пределах одного метра или при прикосновении к предмету, зараженному каплями, например к использованной салфетке или клавиатуре.
Корью также можно заразиться, если вдыхать тот же воздух, что и инфицированный человек, например, если пройти мимо больного.
Все случаи кори в Новой Зеландии являются результатом того, что люди, не обладающие иммунитетом, занесли вирус в страну из-за границы. Для предотвращения распространения этих болезней, в частности кори, необходим очень высокий охват вакциной MMR. Если будет вакцинировано достаточное количество людей, эти болезни не будут распространяться. Это называется коллективным иммунитетом.
Кому следует сделать вакцину MMR?
ВакцинаMMR финансируется для всех детей в возрасте от 12 месяцев и взрослых, родившихся 1 января 1969 г. / после этой даты, которые не завершили двухдозовый курс вакцины MMR.Это часть календаря иммунизации детей в возрасте 12 и 15 месяцев.
Рекомендуется, чтобы вторую дозу MMR вводили вовремя в возрасте 15 месяцев, за исключением случаев, когда существует высокий риск заражения этими заболеваниями, например, во время вспышки. В этом случае вторую дозу MMR можно ввести уже через 4 недели после первой дозы MMR.
В этом случае вторую дозу MMR можно ввести уже через 4 недели после первой дозы MMR.
Женщины
Всем женщинам детородного возраста необходимо знать, защищены ли они от краснухи.У беременных краснуха может вызвать серьезные осложнения у будущего ребенка, особенно в течение первых 20 недель беременности. Иммунитет матери может предотвратить заражение ребенка.
Если вы планируете беременность, посоветуйтесь со своей акушеркой или врачом, нужно ли вам сделать прививку от краснухи. После вакцинации избегайте беременности как минимум в течение 1 месяца.
ВакцинаMMR является живой вакциной, и ее не следует вводить беременным женщинам.
Путешествие
Министерство здравоохранения советует людям, путешествующим за границу, перед отъездом убедиться, что они полностью вакцинированы от кори.Хотя случаи заболевания в Новой Зеландии обычно редки, поскольку эндемическая корь здесь ликвидирована, болезнь регулярно попадает в страну через международные поездки, и в 2019 году была вспышка.
Следует ли детям старшего возраста, пропустившим одну или обе дозы вакцины MMR, по-прежнему получать вакцину?
Да. Всем детям и взрослым, родившимся после 1968 года, рекомендуется в общей сложности 2 дозы вакцины MMR. Если требуются 2 дозы вакцины MMR, их можно вводить с интервалом минимум 4 недели.Всего одна доза вакцины MMR дает 95% шанс защитить себя от кори. Причина для второй дозы состоит в том, чтобы убедиться, что 5% нуждающихся во второй вакцине получили иммунитет.
- Дети, вакцинированные за границей : Дети, получившие только прививку от кори или кори / краснуху за границей, по-прежнему нуждаются в вакцинации MMR. Две дозы вакцины MMR рекомендуются с 12-месячного возраста независимо от предыдущей вакцинации против кори или только против кори / краснухи.
- Дети, переболевшие корью : Эти дети все еще нуждаются в вакцине MMR.Для защиты ребенка от паротита и краснухи рекомендуются две дозы вакцины MMR.

Кому НЕ следует делать вакцину MMR?
Поскольку вакцина MMR является живой вакциной, она может вызывать легкие инфекции кори, паротита или краснухи. Не следует давать, если вы:
- беременны
- имеют сильную слабость иммунной системы У
- была тяжелая аллергическая реакция (анафилаксия) на эту вакцину или часть этой вакцины до
- получили еще одну живую вакцину в течение последних 4 недель.
Где я могу сделать прививку?
Семейная поликлиника : Вы можете обратиться в свою семейную поликлинику для вакцинации. У них есть ваша медицинская карта, и они могут проверить, делали ли вы уже конкретную вакцинацию. Прививку могут сделать ваш врач или медсестра.
Аптеки : Многие аптеки предлагают бесплатную вакцинацию против вакцины MMR. Обычно запись на прием не требуется, и некоторые аптеки работают дольше, чем семейные медицинские клиники. Фармацевт может проверить вашу карту прививок и сделать прививку.
Фармацевт может проверить вашу карту прививок и сделать прививку.
Дежурные поликлиники : Если у вас нет семейного врача или вы не можете получить вакцину в аптеке, вы можете обратиться в одну из поликлиник в нерабочее время. Сначала позвоните им, чтобы убедиться, что они могут помочь вам с необходимой вам вакцинацией.
Вакцины, включенные в Национальный график иммунизации, предоставляются бесплатно. Другие вакцины финансируются только для людей с особым риском заболевания. Вы можете оплатить вакцины, которые вы не имеете права получать бесплатно.
Насколько эффективна вакцина MMR?
После однократного введения вакцины MMR 90–95 человек из 100 будут защищены от кори, 69–81 — от эпидемического паротита и 90–97 — от краснухи. После второй дозы вакцины MMR количество людей, защищенных от этих болезней, увеличивается, и почти все будут защищены от кори и краснухи, а до 88% — от эпидемического паротита.
Как вводится вакцина MMR?
Вакцина MMR вводится внутримышечно (вводится в мышцу бедра или плеча).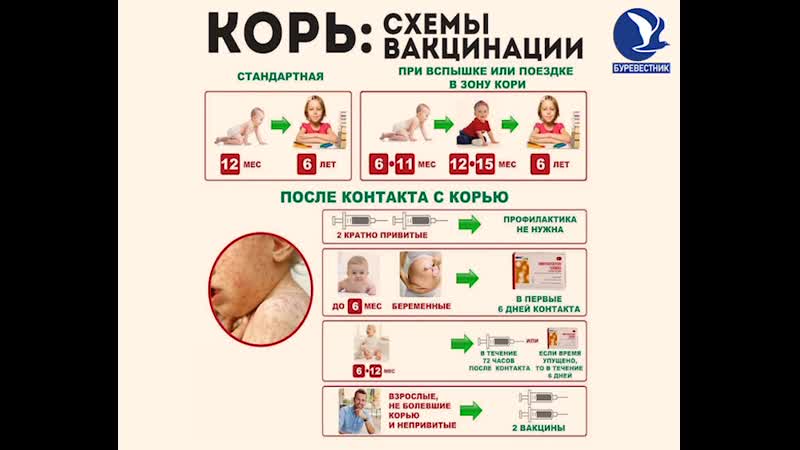 Он назначается в виде 2 доз, обычно в возрасте 12 и 15 месяцев.
Он назначается в виде 2 доз, обычно в возрасте 12 и 15 месяцев.
Побочные эффекты
Как и все лекарства, вакцины могут вызывать побочные эффекты, хотя они возникают не у всех. Большинство побочных эффектов легкие и непродолжительные. Вероятность серьезной реакции на вакцину MMR очень мала, но риски, связанные с отсутствием вакцинации, очень серьезны.
Поскольку вакцина MMR объединяет 3 отдельные вакцины (от кори, эпидемического паротита, краснухи) в одну инъекцию, каждая вакцина может вызывать реакции в разное время после инъекции.
- Примерно через 6–10 дней после введения вакцины MMR некоторые дети заболевают очень легкой формой кори. Это включает сыпь, высокую температуру, потерю аппетита и общее плохое самочувствие в течение 2 или 3 дней.
- Примерно через 1–4 недели после инъекции MMR у 1 из 50 детей развивается легкая форма паротита. Это включает отек желез на щеке, шее или под челюстью. Длится день-два.
- Примерно через 12–14 дней после инъекции вакцина против краснухи может вызвать кратковременную сыпь и, возможно, небольшое повышение температуры.
 В редких случаях сыпь может появиться и спустя 6 недель. В редких случаях, примерно через 1–3 недели, некоторые взрослые испытывают болезненные, жесткие или опухшие суставы, которые могут длиться примерно 3 дня.
В редких случаях сыпь может появиться и спустя 6 недель. В редких случаях, примерно через 1–3 недели, некоторые взрослые испытывают болезненные, жесткие или опухшие суставы, которые могут длиться примерно 3 дня.
Вероятность появления побочных эффектов после второй дозы MMR меньше, чем после первой.
| Побочные эффекты | Что мне делать? |
|---|---|
| |
|
|
|
|
| |
|
|
Риск аутизма
Вакцины не вызывают аутизм. Путаница возникла из-за того, что в 1998 году один британский врач подумал, что существует связь между вакциной MMR и аутизмом. С тех пор было обнаружено, что врач изменил данные пациента, и лабораторные отчеты были неверными. Исследование было удалено из научной литературы, а британские власти лишили врача лицензии на медицинскую практику.
Исследование было удалено из научной литературы, а британские власти лишили врача лицензии на медицинскую практику.
В настоящее время существует много хорошо проведенных исследований, посвященных этому вопросу, и в некоторых исследованиях участвует более миллиона детей. Эти исследования убедительно не показывают доказательств какой-либо связи между аутизмом и вакциной MMR, даже среди людей из группы риска. Вакцина MMR очень безопасна.
Подробнее:
Узнать больше
По следующим ссылкам можно получить дополнительную информацию о вакцине MMR:
- Priorix — вакцина против кори, эпидемического паротита и краснухи Консультативный центр иммунизации, NZ
- Рекомендации по борьбе с корью 2019 Министерство здравоохранения, NZ
- Корь Консультативный центр по иммунизации, NZ
- Свинка Консультативный центр по иммунизации, NZ
- Краснуха (немецкая корь) Консультативный центр по иммунизации, NZ
- Защитите своего будущего ребенка HealthEd, NZ, 2017
- Национальный список иммунизации Новой Зеландии
- Советы после иммунизации Министерство здравоохранения, NZ
- Быстрые ответы на частые вопросы о вакцине MMR Консультативный центр по иммунизации, NZ
Список литературы
ВакцинаMMR может предотвратить наихудшие симптомы COVID-19
Вакцина MMR (корь, эпидемический паротит, краснуха) может помочь предотвратить воспаление при COVID-19, которое связано с наиболее серьезными симптомами болезни.
Все данные и статистика основаны на общедоступных данных на момент публикации. Некоторая информация может быть устаревшей. Посетите наш центр по коронавирусу и следите за нашими обновлениями на странице , чтобы получить самую свежую информацию о вспышке COVID-19.
Появляется все больше свидетельств того, что использование существующих вакцин может быть полезным против COVID-19, даже если они не специфичны для нового коронавируса SARS-CoV-2.
По всему миру проводится несколько клинических испытаний, чтобы проверить, может ли вакцина БЦЖ (Bacillus Calmette – Guérin), которая защищает от туберкулеза (ТБ), быть эффективной при COVID-19.
Ученые считают, что вакцина может повысить иммунный ответ человека, снизить уровень SARS-CoV-2 и уменьшить симптомы, связанные с COVID-19.
Новый отчет, опубликованный в журнале mBio Американского общества микробиологов, предполагает, что вакцина MMR, которую обычно вводят в детстве, может служить аналогичной цели.
Исследователи, стоящие за статьей, предполагают, что вакцина может ослабить сильное воспаление, связанное с COVID-19 и смертность, и предлагают клинические испытания для медицинских работников.
Будьте в курсе последних новостей о текущей вспышке COVID-19 и посетите наш центр по коронавирусу, чтобы получить дополнительные советы по профилактике и лечению.
Типы вакцин, которые действуют против неродственных инфекционных заболеваний, называются живыми аттенуированными вакцинами. Это означает, что они содержат настоящие вирусы или бактерии, которые ученые ослабили в лаборатории.
Исследования показывают, что эти вакцины защищают от других инфекций, «тренируя» иммунную систему неспецифическим образом. Этот тип неспецифического иммунного ответа является первой линией защиты от инфекции и называется врожденным иммунным ответом.
«Живые аттенуированные вакцины, по-видимому, обладают некоторыми неспецифическими преимуществами, а также обладают иммунитетом к целевому патогену», — объясняет соавтор новой статьи доктор Пол Фидель-младший, заместитель декана по исследованиям в Школе стоматологии Университета штата Луизиана в г. Жители Нового Орлеана.
Жители Нового Орлеана.
Доктор Фидель вместе с доктором Майри Новерр, профессором микробиологии и иммунологии Медицинской школы Тулейнского университета в Новом Орлеане, предполагают, что защита, обеспечиваемая этими вакцинами, обеспечивается супрессорными клетками миелоидного происхождения, или MDSC. иммунных клеток, поступающих из костного мозга.
Ученые показали, что эти клетки могут уменьшить воспаление и смертность на мышиных моделях инфекции. В своем собственном исследовании д-р. Фидель и Новерр показали, что вакцинация живым аттенуированным грибком может защитить от сепсиса благодаря MDSC.
Drs. Фидель и Новерр говорят, что вакцина MMR может индуцировать MDSC у людей с COVID-19, что может помочь им бороться с воспалением легких и сепсисом, связанным с наиболее тяжелыми формами заболевания.
В качестве доказательства они приводят недавний случай, когда 955 моряков на U.S.S. Рузвельт дал положительный результат на COVID-19, но испытал лишь легкие симптомы.
Исследователи предполагают, что это может быть связано с тем, что все новобранцы ВМС США проходят вакцинацию MMR. Однако вполне вероятно, что возраст и физическая подготовка моряков также сыграли свою роль в их выздоровлении.
Другие доказательства в поддержку связи между вакциной MMR и выздоровлением от COVID-19 получены из эпидемиологических данных. У людей, живущих в районах, которые регулярно получают вакцину MMR, ниже уровень смертности от COVID-19.
COVID-19 также реже поражает детей, что также может быть связано с вакцинацией. В статье предполагается, что хотя возраст является известным фактором риска серьезности COVID-19, тот факт, что многие дети недавно подверглись воздействию живых аттенуированных вакцин, также может сыграть роль в их защите.
Взрослые, получившие вакцину MMR в детстве, вероятно, все еще будут иметь антитела против вирусов кори, эпидемического паротита и краснухи, но вряд ли все еще будут иметь MDSC, говорит доктор Фидель. Это означает, что им потребуется «бустерная» вакцинация, чтобы получить потенциальные преимущества против COVID-19.
«Хотя MDSC являются долгоживущими, они не являются пожизненными клетками. Таким образом, бустерная MMR повысит уровень антител к кори, эпидемическому паротиту и краснухе и приведет к повторной инициации MDSC. Мы надеемся, что MDSC, вызванные MMR, будут иметь достаточно хороший срок службы, чтобы пережить критическое время пандемии.”
Исследователи предложили провести клинические испытания вакцины MMR на медицинских работниках из группы высокого риска и в службах первой помощи в Новом Орлеане. Они также получили грант на сравнение вакцин MMR и БЦЖ на модели COVID-19 приматов.
«Пока мы проводим клинические испытания, я не думаю, что кому-то навредит вакцина MMR, которая защитит от кори, эпидемического паротита и краснухи с этим потенциальным дополнительным преимуществом помощи против COVID-19.
— Д-р Пол Фидель
Если их гипотеза верна, авторы говорят, что использование вакцины MMR может представлять собой меру «низкий риск — высокая награда» для спасения жизней во время пандемии COVID-19.
Чего ожидать — для взрослых
Прививки так же важны для взрослых, как и для детей. Если вы будете подготовлены, это поможет вам получить необходимую информацию на приеме к вакцинации — и поможет процессу пройти гладко.
Ниже вы найдете информацию, которая поможет вам узнать, чего ожидать до, во время и после приема.
До приема
Есть шаги, которые вы можете предпринять, чтобы заранее подготовиться, чтобы во время встречи все прошло более гладко.
Найдите записи о вакцинации
Может быть полезно принести на прием свои личные записи о вакцинациях, чтобы врач знал, какие вакцины вам уже делали. Если вы не можете найти копию записей о вакцинации, вы можете:
- Спросите родителей, сохранили ли они ваши записи о вакцинации.
- Спросите своего врача или врачей, которых вы посещали раньше.
- Уточните у бывших работодателей, что им могли потребоваться вакцины.
- Проверьте, есть ли в вашей средней школе или колледже ваши записи.
Узнайте больше о поиске записей о вакцинации.
Совет : Если вы знаете, что у вас есть вопросы по поводу вакцины, которую вы получаете, заранее запишите их и возьмите с собой на прием.
Во время приема
Полезно знать, что сказать врачу во время приема.Вы также можете предпринять шаги, чтобы сохранять спокойствие во время вакцинации.
Факты о вакцинах
Во время приема вакцинации ваш врач должен предоставить вам Информационное письмо о вакцине (VIS), в котором объясняются преимущества и риски вакцины. Если ваш врач не дал вам его, вы можете попросить его. Узнайте больше о ВИС.
Также важно задавать врачу любые вопросы, которые могут у вас возникнуть о вакцине или процессе вакцинации.
Перед вакцинацией посоветуйтесь с врачом
Некоторые люди могут не пройти вакцинацию или им придется подождать.В день приема сообщите своему врачу, если вы:
- Есть аллергия
- Имелись серьезные побочные эффекты вакцины в прошлом
- Беременны или планируете забеременеть
- Болеют
Узнайте больше о том, кому не следует вакцинироваться.
Сохраняйте спокойствие во время вакцинации
Если вы нервничаете перед уколом, попробуйте эти советы, которые помогут вам расслабиться:
- Сделайте глубокий вдох.
- Не смотрите на шприц.
- Расслабьте мышцы — это сделает укол менее болезненным.
Совет : Перед тем, как покинуть кабинет врача, убедитесь, что ваш врач добавил вакцину в ваши записи о вакцинации.
После записи
У большинства людей вакцины не вызывают серьезных побочных эффектов. Наиболее частые побочные эффекты обычно легкие. В их числе:
- Боль, отек или покраснение в месте укола
- Легкая лихорадка
- Озноб
- Чувство усталости
- Головная боль
- Боли в мышцах и суставах
Если у вас есть легкие побочные эффекты, вы можете принять меры, чтобы улучшить самочувствие.Например:
- Пейте много жидкости.
- Положите прохладную влажную тряпку на больные места.
- Если ваш врач одобрил, вы можете принять обезболивающее, не содержащее аспирина.
- Если после укола у вас болит рука, попробуйте пошевелить рукой — это может помочь при боли и отеке.
Очень маловероятно, что у вас будут серьезные побочные эффекты от вакцины. Если после вакцинации у вас появятся какие-либо симптомы, которые беспокоят вас, позвоните своему врачу.
Для получения дополнительной информации:
Краснуха | NHS inform
Краснуха (немецкая корь) — это вирусная инфекция, которая сейчас редко встречается в Великобритании. Обычно это легкое состояние, которое проходит без лечения через 7-10 дней.
Симптомы краснухи включают:
- Красно-розовая кожная сыпь из мелких пятен
- Увеличение лимфоузлов вокруг головы и шеи
- высокая температура (лихорадка)
- Симптомы простуды, такие как кашель и насморк
- Больные и болезненные суставы — чаще встречаются у взрослых
Симптомы краснухи обычно длятся всего несколько дней, но железы могут увеличиваться в течение нескольких недель.
Подробнее о симптомах краснухи.
Когда обращаться к вашему GP
При подозрении на краснуху всегда следует обращаться к своему терапевту или в службу 111.
Не приходите к врачу общей практики, не позвонив предварительно, поскольку, возможно, потребуется принять меры, чтобы снизить риск заражения других людей.
Если вы беременны и у вас появилась сыпь, или если вы контактируете с кем-то, у кого есть сыпь, немедленно обратитесь к терапевту или акушерке.
Подробнее о диагностике краснухи.
Краснуха и беременность
Краснуха обычно вызывает серьезное беспокойство, только если беременная женщина заразится инфекцией в течение первых 20 недель беременности.
Это связано с тем, что вирус краснухи может нарушить развитие ребенка и вызвать широкий спектр проблем со здоровьем, в том числе:
Врожденные дефекты, вызванные вирусом краснухи, известны как синдром врожденной краснухи (СВК).
С момента появления вакцины против эпидемического паротита, кори и краснухи (MMR) СВК сейчас очень редко встречается в Великобритании.
Подробнее об осложнениях краснухи.
Как распространяется
Краснуха вызывается вирусом, который называется тогавирусом. Он передается так же, как простуда или грипп, через капли влаги из носа или горла инфицированного человека. Эти капельки выбрасываются в воздух, когда кто-то кашляет, чихает или разговаривает.
Вы можете заразиться, если войдете в контакт с каплями от инфицированного человека, хотя симптомы могут проявиться через две-три недели.
Если у вас краснуха, вы заразитесь для других людей за неделю до появления симптомов и в течение четырех дней после первого появления сыпи.
Вам следует воздерживаться от учебы или работы в течение четырех дней после появления сыпи, чтобы не заразить других, и старайтесь в это время избегать контакта с беременными женщинами.
Кто пострадал?
В настоящее время краснуха в Великобритании встречается редко. Большинство случаев возникает у людей, приехавших в Великобританию из стран, в которых не проводится плановая иммунизация против краснухи.
Однако время от времени в Великобритании могут быть крупные вспышки краснухи. Один из них произошел в 1996 году, когда в Англии и Уэльсе было зарегистрировано почти 4000 случаев. В 2013 г. в Англии и Уэльсе было зарегистрировано 12 подтвержденных случаев краснухи.
Лечение краснухи
Специального лечения краснухи не существует, но симптомы обычно проходят в течение 7–10 дней. Если вы или ваш ребенок испытываете дискомфорт от этих симптомов, вы можете лечить некоторые из них дома, пока вы ждете, пока инфекция пройдет.
Например, парацетамол или ибупрофен можно использовать для снижения температуры и лечения любых болей или болей. Жидкий детский парацетамол можно использовать для маленьких детей. Аспирин нельзя давать детям младше 16 лет.
Подробнее о лечении краснухи.
Профилактика краснухи
Лучший способ предотвратить краснуху — пройти вакцинацию вакциной MMR. Эта вакцина предлагается детям в рамках плановой программы иммунизации детей.
Его вводят в 2 дозах — первая, когда вашему ребенку от 12 до 13 месяцев, а затем вторая бустерная доза перед тем, как он пойдет в школу, в три года и четыре месяца.
Регулярная иммунизация важна, поскольку она снижает риск крупных вспышек и помогает защитить беременных женщин и их детей.
Вакцину MMR также можно вводить детям старшего возраста и взрослым, которые ранее не были полностью иммунизированы.
Обратитесь к своему терапевту, если вы не уверены, прошли ли вы или ваш ребенок вакцинацию.
Если вы думаете о беременности и не уверены, сделали ли вы две дозы вакцины MMR, рекомендуется проконсультироваться со своим терапевтом.Если в ваших записях указано, что вы не принимали две дозы вакцины MMR или нет записей, попросите вакцину.
Подробнее о профилактике краснухи.
Информация о вас
Если вы или ваш ребенок болеют краснухой, ваша клиническая бригада передаст информацию о вас / вашем ребенке в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы профилактики и лечения этого состояния. Вы можете отказаться от регистрации в любое время.
Узнайте больше о реестре.
Реакция иммунизации
Это симптом вашего ребенка?
- Реакции на недавнюю иммунизацию (вакцина)
- Большинство из них — реакции на месте укола (такие как боль, отек, покраснение)
- Могут также возникать общие реакции (такие как лихорадка или беспокойство)
Реакции на Охвачены следующие вакцины:
- Вирус ветряной оспы (ветряной оспы)
- DTaP (дифтерия, столбняк, коклюш)
- Hemophilus influenzae типа b
- Вирус гепатита A
- Вирус гепатита B
- Вирус папилломы человека
- Вирус гриппа MMR (корь, свинка, краснуха)
- Менингококковая
- Вирус полиомиелита
- Пневмококковая
- Ротавирус
- Туберкулез (вакцина БЦЖ)
Симптомы реакции на вакцину
- Местные реакции. В местах укола может появиться припухлость, покраснение и боль. Чаще всего эти симптомы проявляются в течение 24 часов после укола. Чаще всего они длятся от 3 до 5 дней. С вакциной DTaP они могут длиться до 7 дней.
- Лихорадка. Лихорадка при использовании большинства вакцин начинается в течение 24 часов и длится 1-2 дня.
- Реакции с задержкой. При вакцинации MMR и прививках от ветрянки может возникнуть лихорадка и сыпь. Эти симптомы проявляются позже. Обычно они начинаются между 1 и 4 неделями.
- Анафилаксия. Тяжелые аллергические реакции очень редки, но могут возникать с любой вакциной. Они начинаются в течение 2 часов.
Бесплатное приложение для вакцин
- Приложение Vaccines on the Go от Детской больницы Филадельфии
- Это бесплатное приложение может ответить на любые ваши вопросы о вакцинах
- Оно основано на фактах и актуально
Когда следует Призыв к иммунизации
Позвоните 911 сейчас
- Проблемы с дыханием или глотанием
- Не двигается или очень слабый
- Не могу проснуться
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Возраст младше 12 недель с лихорадкой.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Лихорадка выше 40 ° C (104 ° F)
- Лихорадка после вакцинации и слабая иммунная система (например, серповидно-клеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов)
- Высокий плач длится более 1 час
- Непрерывный плач длится более 3 часов
- Вакцина против ротавируса с последующей рвотой или сильным плачем
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема срочная
Связаться с врачом В течение 24 часов
- Покраснение или красная полоса начинается более чем через 48 часов (2 дня) после выстрела
- Покраснение вокруг снимка становится больше 3 дюймов (7.5 см)
- Лихорадка длится более 3 дней
- Лихорадка возвращается после более чем 24 часов
- Сыпь после прививки от кори (начинается с 6-го по 12-й день после прививки) длится более 4 дней
- Вы думаете, что ваш ребенок должен быть виден, но проблема не срочна
Обратиться к врачу в рабочее время
- Покраснение или красная полоса вокруг выстрела больше 1 дюйма (2,5 см)
- Покраснение, отек или боль усиливаются через 3 дня
- Беспокойство от вакцины длится более 3 дней
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
- Нормальная реакция на иммунизацию
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при реакциях иммунизации
Лечение общих реакций иммунизации
- Что следует знать об общих реакциях на прививки:
- Иммунизация (вакцины) защищает вашего ребенка от серьезных заболеваний.
- Боль, покраснение и припухлость являются нормальным явлением в месте укола. Большинство симптомов проявляются в течение первых 12 часов после вакцинации.Покраснение и жар, начинающиеся в первый день укола, — это всегда нормально.
- Все эти реакции означают, что вакцина работает.
- В организме вашего ребенка вырабатываются новые антитела для защиты от настоящего заболевания.
- Большинство из этих симптомов длятся всего 2 или 3 дня.
- Нет необходимости обращаться к врачу при обычных реакциях, таких как покраснение или жар.
- Лекарство необходимо только в том случае, если у вашего ребенка есть боль. Кроме того, используйте лекарство от лихорадки, если температура превышает 102 ° F (39 ° C).
- Вот несколько советов по уходу, которые должны помочь.
- Реакция на месте укола:
- Холодный компресс: При боли в месте укола используйте холодный компресс. Вы также можете положить лед на влажную мочалку на больном месте. При необходимости используйте в течение 20 минут.
- Лекарство от боли: Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости.
- Крапивница в месте укола: При зуде можно нанести 1% крем с гидрокортизоном (например, Cortaid).Рецепт не требуется. Используйте дважды в день по мере необходимости.
- Лекарство от лихорадки:
- Лихорадка у большинства вакцин начинается в течение 12 часов и длится 2–3 дня. Это нормально, безвредно и, возможно, полезно.
- Если температура превышает 102 ° F (39 ° C), дайте ацетаминофен (например, тайленол).
- Если ребенок старше 6 месяцев, можно дать препарат ибупрофен (например, Адвил).
- При любой лихорадке: Дать больше жидкости. Не надевайте на ребенка слишком много одежды или одеял.
- Общие симптомы от вакцин:
- Все вакцины могут вызывать легкую нервозность, плач и беспокойный сон. Обычно это происходит из-за больного места укола.
- Некоторые дети спят больше обычного. Также распространены пониженный аппетит и уровень активности.
- Эти симптомы нормальны. Они не нуждаются в лечении.
- Обычно они уходят через 24-48 часов.
- Позвоните своему врачу, если:
- Покраснение начинается через 2 дня (48 часов)
- Покраснение становится больше 2 дюймов (5 см)
- Боль или покраснение усиливаются через 3 дня (или длится более 7 дней) дней)
- Лихорадка начинается через 2 дня (или длится более 3 дней)
- Вы думаете, что ваш ребенок нуждается в осмотре
- Вашему ребенку становится хуже
Специфические реакции иммунизации
- Вакцина против ветряной оспы:
- Боль или припухлость в месте укола в течение 1-2 дней.(20% детей)
- Легкая лихорадка продолжительностью от 1 до 3 дней начинается через 14–28 дней после прививки (10%). Дайте ацетаминофен или ибупрофен при температуре выше 102 ° F (39 ° C).
- Никогда не давайте аспирин при лихорадке, боли или в течение 6 недель после вакцинации. Причина: риск синдрома Рея, редкого, но серьезного заболевания мозга.
- Сыпь, напоминающая ветряную оспу (обычно 2 красных шишки) на месте укола (3%)
- Сыпь, похожая на ветряную оспу (обычно 5 красных шишек), рассеянная по всему телу (4%)
- Эта легкая сыпь начинается от 5 до 26 дней после выстрела.Чаще всего это продолжается несколько дней.
- Дети с такими высыпаниями могут ходить в детский сад или в школу. Причина: из практических соображений высыпания от вакцин не передаются другим людям.
- Исключение: Не ходите в школу, если красные шишки выводят жидкость и широко распространены. Причина: может быть ветряная оспа.
- Осторожно: Если сыпь от вакцины содержит жидкость, накройте ее одеждой. Вы также можете использовать повязку (например, Band-Aid).
- Дифтерия, столбняк, коклюш (DTaP) Вакцина:
- Могут возникнуть следующие безвредные реакции на DTaP:
- Боль, болезненность, отек и покраснение в месте укола являются основными побочными эффектами.Это происходит у 25% детей. Обычно это начинается в течение первых 12 часов. Покраснение и жар, начинающиеся в первый день укола, — это всегда нормально. Длится от 3 до 7 дней.
- Лихорадка (у 25% детей), длится от 24 до 48 часов
- Легкая сонливость (30%), раздражительность (30%) или плохой аппетит (10%), длится от 24 до 48 часов.
- Большой отек более 4 дюймов (10 см) может быть следствием более поздних доз DTaP. Площадь покраснения меньше. Обычно это происходит с 4-й или 5-й дозой.Встречается у 5% детей. Большинство детей все еще могут нормально двигать ногой или рукой.
- Большой отек бедра или плеча проходит без лечения на 3-й день (60%) — 7-й день (90%).
- Это не аллергия. Будущие вакцины DTaP безопасны.
- Вакцина против гемофильного гриппа типа B (Hib):
- О серьезных реакциях не сообщалось.
- Боль в месте инъекции или умеренная температура возникают только у 2% детей.
- Вакцина против гепатита А:
- О серьезных реакциях не сообщалось.
- Болезненная инъекция встречается у 20% детей.
- Потеря аппетита встречается у 10% детей.
- Головная боль возникает у 5% детей.
- Чаще всего температуры нет.
- Если эти симптомы возникают, они чаще всего длятся 1-2 дня.
- Вакцина против вируса гепатита B (HBV):
- О серьезных реакциях не сообщалось.
- Болезнь в месте укола встречается у 30% детей, а легкая температура — у 3% детей.
- Лихорадка от вакцины встречается редко.Любого ребенка младше 2 месяцев, у которого после этой прививки поднялась температура, следует обследовать.
- Вакцина против вируса гриппа:
- Боль, болезненность или припухлость в месте инъекции возникают в течение 6-8 часов. Это происходит у 10% детей.
- Легкая лихорадка ниже 103 ° F (39,5 ° C) встречается у 20% детей. Лихорадка в основном возникает у маленьких детей.
- Вакцина от назального гриппа: Заложенный или насморк, умеренная температура.
- Противокоревая вакцина (часть MMR):
- Прививка от кори может вызвать жар (10% детей) и сыпь (5% детей).Это происходит примерно через 6–12 дней после укола.
- Легкая лихорадка ниже 103 ° F (39,5 ° C) у 10%, длится 2 или 3 дня.
- Легкая розовая сыпь в основном на туловище и держится 2–3 дня.
- Лечение не требуется. Сыпь нельзя передать другим людям. Ваш ребенок может пойти в детский сад или в школу с сыпью.
- Позвоните своему врачу, если:
- Сыпь сменяется пятнами цвета крови
- Сыпь длится более 3 дней
- Менингококковая вакцина:
- Никаких серьезных реакций.
- Болезненное место укола в течение 1-2 дней встречается в 50% случаев. Ограниченное использование руки встречается у 15% детей.
- Легкая лихорадка возникает у 5%, головная боль — у 40% и боль в суставах — у 20%.
- Вакцина никогда не вызывает менингит.
- Вакцина против паротита или краснухи (часть MMR):
- Нет серьезных реакций.
- Иногда может образоваться болезненное место укола.
- Вакцина против папилломавируса:
- Никаких серьезных реакций.
- Боль в месте инъекции на несколько дней у 90%.
- Легкое покраснение и припухлость в месте укола (в 50%).
- Лихорадка выше 100,4 ° F (38,0 ° C) у 10% и лихорадка выше 102 ° F (39 ° C) у 2%.
- Головная боль 30%.
- Пневмококковая вакцина:
- Никаких серьезных реакций.
- Боль, болезненность, припухлость или покраснение в месте инъекции в 20%.
- Легкая лихорадка ниже 102 ° F (39 ° C) у 15% в течение 1-2 дней.
- Вакцина от полиомиелита:
- Вакцина против полиомиелита, вводимая путем инъекции, иногда вызывает некоторую болезненность мышц.
- Вакцина против полиомиелита, вводимая перорально, больше не используется в США.
- Ротавирусная вакцина:
- Чаще всего серьезных реакций на эту пероральную вакцину не наблюдается.
- Легкая диарея или рвота в течение 1-2 дней у 3%.
- Лихорадки нет.
- Редкая серьезная реакция: инвагинация. Риск составляет 1 из 100 000 (CDC). Проявляется рвотой или сильным плачем.
- Вакцина БЦЖ от туберкулеза (ТБ):
- Вакцина, используемая для профилактики ТБ в группах или странах высокого риска.Он не используется в США или большей части Канады. Примечание: это отличается от кожной пробы на предплечье для выявления туберкулеза.
- Вакцина БЦЖ вводится под кожу в область правого плеча.
- Время: в основном для младенцев и маленьких детей.
- Нормальная реакция: Через 6-8 недель образуется волдырь. Он постепенно увеличивается и со временем из него вытекает беловато-желтая жидкость. Затем волдырь заживает, оставляя шрам. Выпуклый шрам — доказательство защиты БЦЖ от туберкулеза.
- Ненормальная реакция: Абсцесс (инфицированная опухоль) в плече или под мышкой.Встречается у 1% пациентов.
- Позвоните своему врачу, если:
- Волдырь превращается в большую красную шишку
- Лимфатический узел в подмышечной впадине становится большим
И помните, обратитесь к врачу, если у вашего ребенка появится какая-либо из Симптомы врача.
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 05.02.2021
Последняя редакция: 14.

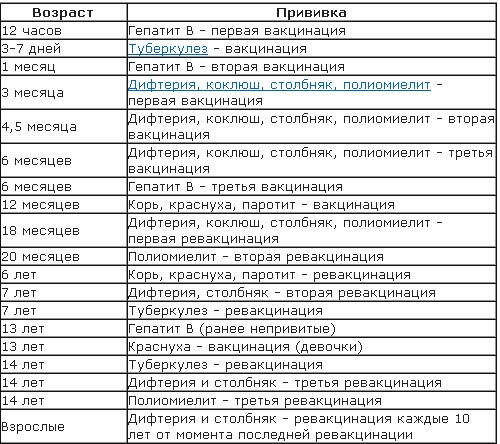 В 20 месяцев и 14 лет – вторая и третья ревакцинации от полиомиелита.
В 20 месяцев и 14 лет – вторая и третья ревакцинации от полиомиелита.

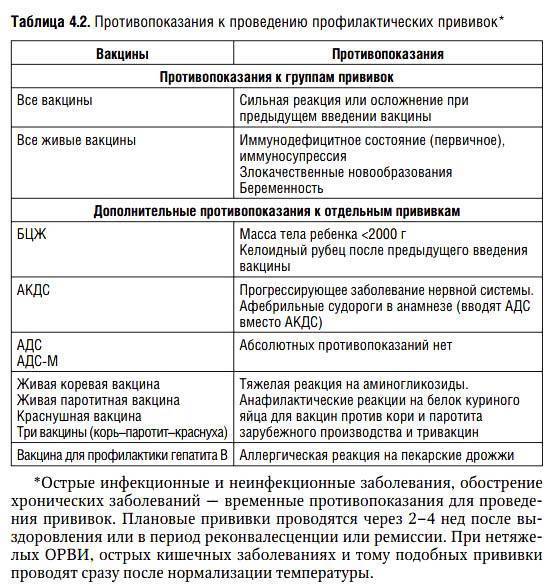
 Он может вызвать артрит почти у половины подростков и взрослых женщин. Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
Он может вызвать артрит почти у половины подростков и взрослых женщин. Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
 или синяк.
или синяк.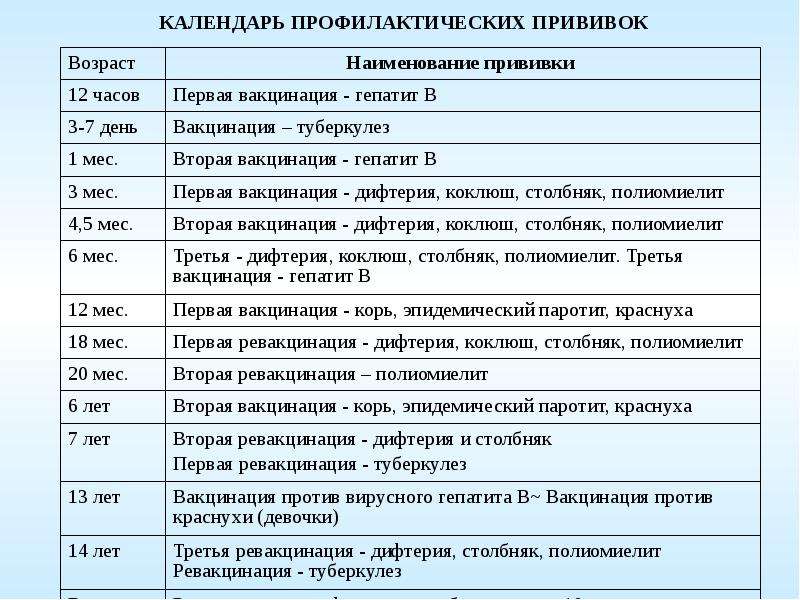
 Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Или жар, который держится 3 дня у ребенка от 2 лет и старше. Узнайте больше о кори.
Узнайте больше о кори.
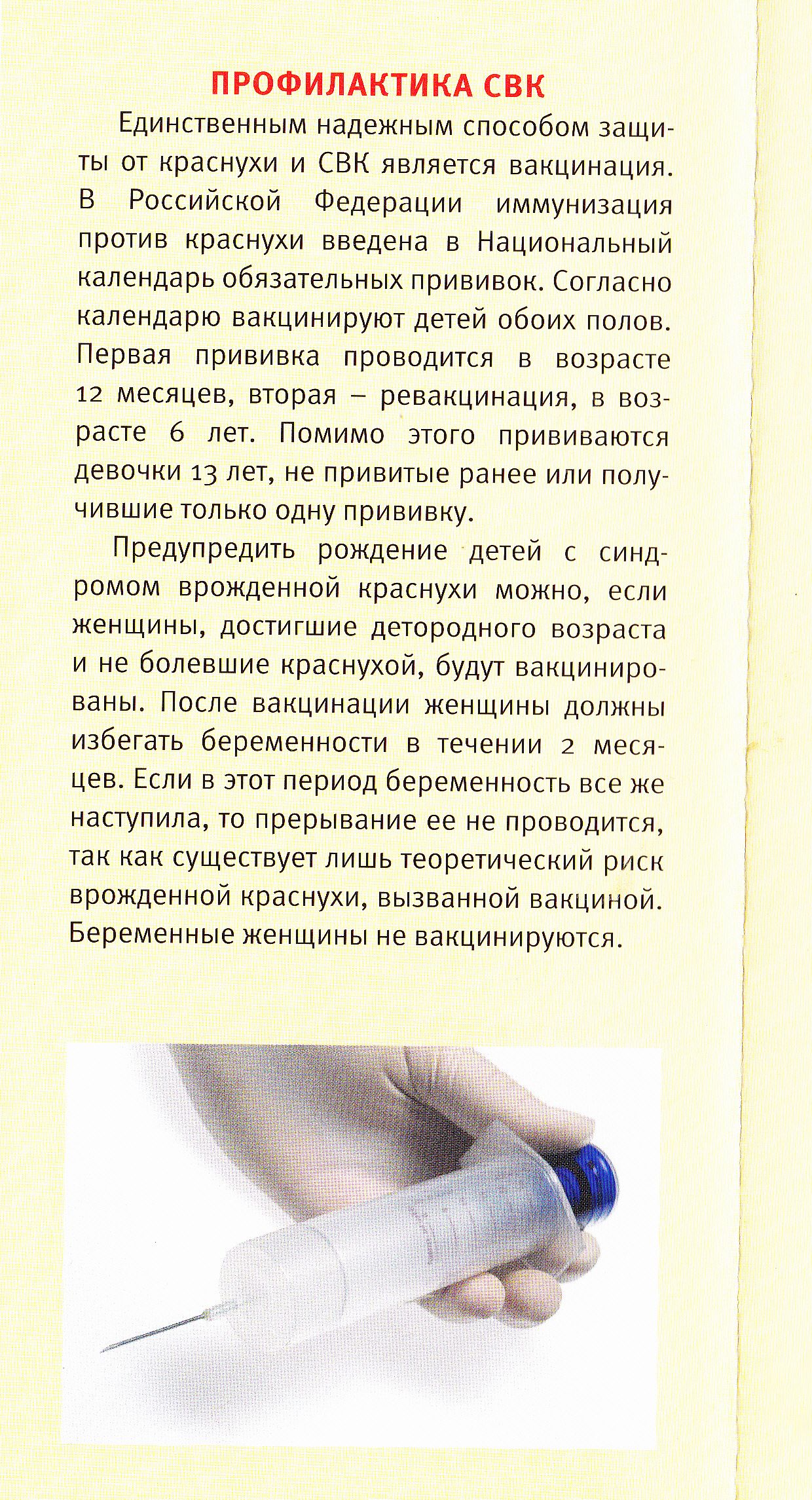 В редких случаях сыпь может появиться и спустя 6 недель. В редких случаях, примерно через 1–3 недели, некоторые взрослые испытывают болезненные, жесткие или опухшие суставы, которые могут длиться примерно 3 дня.
В редких случаях сыпь может появиться и спустя 6 недель. В редких случаях, примерно через 1–3 недели, некоторые взрослые испытывают болезненные, жесткие или опухшие суставы, которые могут длиться примерно 3 дня.
