Плацента по неделям беременности: УЗИ при беременности
0, 1, 2, 3 по неделям беременности. Калькулятор
Степень зрелости плаценты – 0
Степень зрелости плаценты 0 (нулевая степень) в норме наблюдается до 30 недель беременности.
Хориальная мембрана при 0 степени представляет собой гладкую, прямую эхогенную линию, без выемок. Паренхима гомогенная (однородная), пониженной эхоплотности. Базальный слой не идентифицируется.
Нулевая степень зрелости плаценты
Степень зрелости плаценты – 1
Степень зрелости плаценты 1 (первая степень) в норме наблюдается с 27 по 34 неделю беременности. В основном первая степень отмечается на сроке с тридцатой по тридцать вторую неделю беременности.
Для 1 степени зрелости характерна слегка волнистая хориальная пластина. В ткани появляются случайно распределенные отдельные эхогенные включения различной формы. Базальный слой не идентифицируется.
Первая степень зрелости плаценты
Степень зрелости плаценты – 2
Степень зрелости плаценты 2 (вторая степень) в норме наблюдается c 34 по 39 неделю беременности.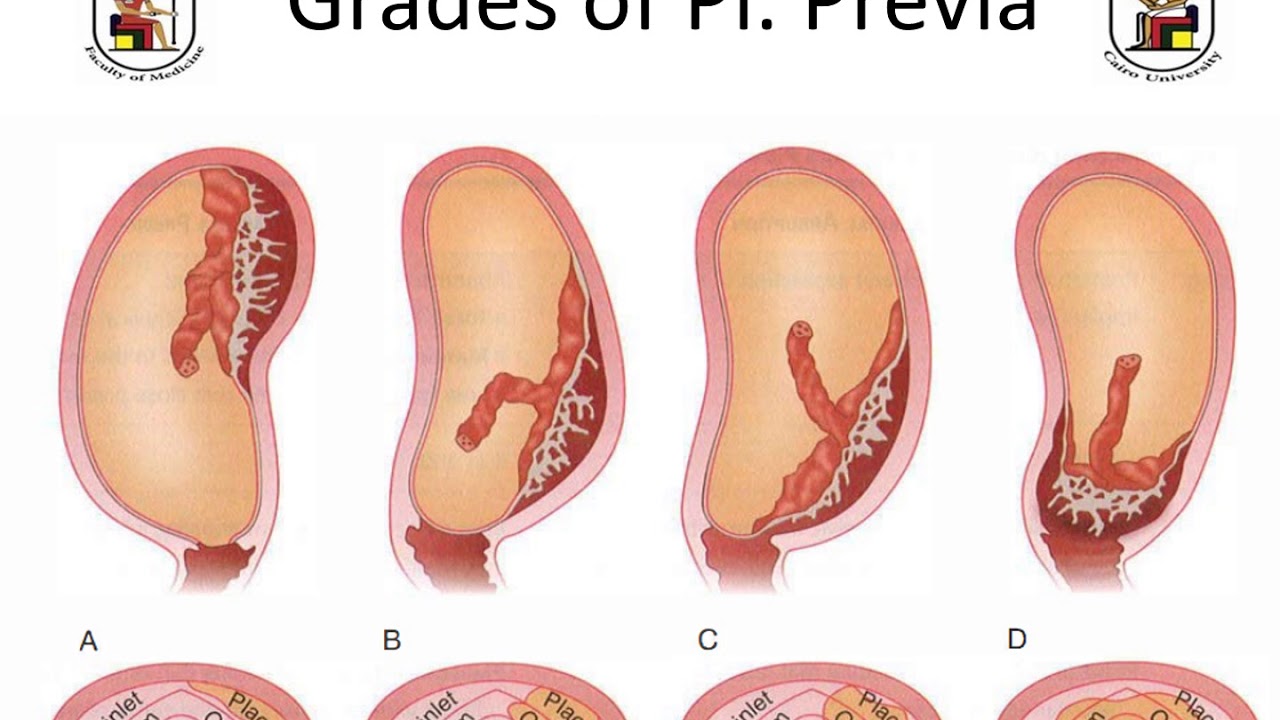
При 2 степени зрелости волнистость хориальной пластины увеличивается. На хориальной пластине появляются углубления, переходящие в перпендикулярные линейные уплотнения, но не доходящие до базального слоя. Видны множественные мелкие эхопозитивные включения в виде линий и точек, так называемая конфигурация «точка-тире-точка».
Вторая степень зрелости плаценты
Степень зрелости плаценты – 3
Третья степень зрелости плаценты наблюдается после 37 недели гестации и характерна для доношенной беременности. Наступление 3 стадии до 37 недель беременности обычно расценивают как преждевременное созревание – один из показателей фетоплацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Для 3 степени зрелости характерным является выраженная извилистость хориальной мембраны, наличие углублений в хориальной пластине, переходящих в перпендикулярные линейные уплотнения, которые доходят до базального слоя. Плацента приобретает дольчатую структуру. Видная значительная кальцификация базальной пластинки (определяются округлые участки повышенной эхоплотности).
Видная значительная кальцификация базальной пластинки (определяются округлые участки повышенной эхоплотности).
Третья степень зрелости плаценты
Несоответствие сроку беременности (преждевременное или раннее созревание плаценты)
В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей.
Если плацента изменяет структуру раньше положенного срока (например, появление 1 степени зрелости ранее 27 недели беременности, 2 степени до 32 недели, а 3 степени зрелости до 36 недели), то это свидетельствует о преждевременном ее созревании и говорят о преждевременном старении – один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Причины преждевременного созревания плаценты различные: нарушением кровотока, внутриутробные инфекции, гестоз, кровянистые выделения в первом триместре беременности, гормональные нарушения (например, сахарный диабет мамы), угрозой прерывания беременности, беременность двойней и другие.
Поэтому, при определении 1, 2, 3 степени зрелости плаценты раннее установленных сроков, врач ультразвуковой диагностики в заключение исследования выносит диагноз «преждевременное созревание плаценты».
При выявлении преждевременного созревания плаценты лечащим врачом назначается комплексное лечение при помощи лекарственных препаратов по улучшению функции плаценты и профилактики гипоксии плода. Также рекомендуется допплерометрия (наблюдения за состоянием кровообращения в системе мать—плацента—плод), КТГ плода (кардиомониторное исследование) – в 33-34 недели и повторное УЗИ через 1 месяц. Назначаются препараты, улучшающие кровообращение в плаценте (например, курантил), витамины, отдых и полноценное питание.
Позднее созревание плаценты встречается реже и характерно чаще всего для врожденных пороков развития плода. Однако факторами риска могут являться наличие сахарного диабета у будущей мамы, резус-конфликт, курение во время беременности. При задержке созревания плаценты повышается риск рождения мертвого ребенка.
Определение степени зрелости плаценты играет важную роль в тактике ведения беременности. Однако, степень зрелости – фактор субъективный, устанавливается только при ультразвуковом исследовании и так как оценка данного показателя определяется «на глаз», то степень зрелости может отличаться у каждого врача-диагноста.
Критерии оценки зрелости плаценты очень субъективны и могут отличаться у каждого врача УЗ-диагностики.
Если имеет место незначительное несоответствие степени зрелости плаценты сроку беременности, то в этом нет ничего страшного. Скорее всего, раннее её созревание является особенностью беременной женщины. Если же старение плаценты началось гораздо раньше положенного срока, то это служит одним из важных диагностических признаков фетоплацентарной недостаточности.
При преждевременном старении проявляется уменьшение или увеличение толщины плаценты. Так «тонкая» плацента (менее 20 мм в 3 триместре беременности) характерна для позднего токсикоза, угрозы прерывания беременности, гипотрофии плода, в то время как при гемолитической болезни и сахарном диабете о плацентарной недостаточности свидетельствует «толстая» плацента (50 мм и более).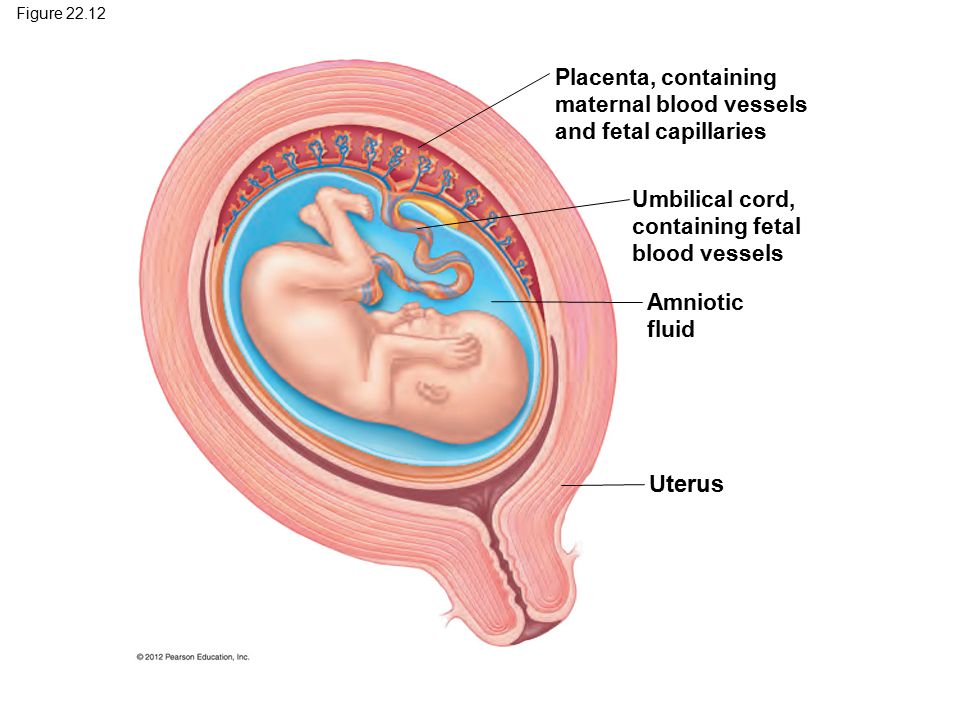 Истончение или утолщение плаценты указывает на необходимость проведения лечебных мероприятий и требует повторного ультразвукового исследования.
Истончение или утолщение плаценты указывает на необходимость проведения лечебных мероприятий и требует повторного ультразвукового исследования.
Позднее созревание плаценты (длительная незрелость) наблюдается редко, чаще у беременных с сахарным диабетом, резус-конфликтом, а также при врожденных пороках развития плода. Задержка созревания плаценты приводит к тому, что она неправильно выполняет свои функции. Часто позднее созревание ведет к мертворождениям и умственной отсталости у плода.
Что такое плацента
Она связывает между собой два организма — матери и плода, обеспечивая его необходимыми питательными веществами.
Где находится и как выглядит плацента?
При нормально протекающей беременности плацента располагается в теле матки по ее задней (чаще) или передней стенке. Она полностью формируется к 15 16-й неделе беременности, после 20-й неделиначинается активный обмен через плацентарные сосуды. С 22 по 36 неделюбеременности происходит увеличение массы плаценты, и к 36 неделе она достигает полной функциональной зрелости.
По внешнему виду плацента похожа на круглый плоский диск. К моменту родов масса плаценты составляет 500-600 г, диаметр — 15-18 см и толщину — 2-3 см. В плаценте различают две поверхности: материнскую, прилегающую к стенке матки, и противоположную — плодовую.
Функции плаценты
- Во-первых, через плаценту осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ транспортируется в обратном направлении.
- Во-вторых, плод получает через плаценту питательные вещества, необходимые для его роста и развития. Необходимо помнить, что многие вещества (алкоголь, никотин, наркотические средства, многие лекарственные препараты, вирусы) легко проникают через нее и могут оказывать повреждающее действие на плод. Кроме того, с ее помощью плод избавляется от продуктов своей жизнедеятельности.
- В-третьих, плацента обеспечивает иммунологическую защиту плода, задерживая клетки иммунной системы матери, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции его отторжения.

- В-четвертых, плацента играет роль железы внутренней секреции и синтезирует гормоны (хорионический гонадотропин человека (ХГЧ), плацентарный лактоген, пролактин и т.д.), необходимые для сохранения беременности, роста и развития плода.
В норме плацента вместе с оболочками (послед) рождается через 10-15 минут после рождения плода. Ее внимательно осматривают и отправляют на морфологическое исследование. Во-первых, очень важно убедиться в том, что плацента родилась целиком (то есть на ее поверхности отсутствуют повреждения и нет оснований считать, что кусочки плаценты остались в полости матки). Во-вторых, по состоянию плаценты можно судить о течении беременности (не было ли отслойки, инфекционных процессов и т.п.).
Что хотят знать о плаценте врачи?
Во время беременности важно выявить признаки нарушения функции плаценты — плацентарной недостаточности. Для этого во время ультразвукового исследования изучают структуру плаценты, ее расположение в полости матки, толщину, соответствие размеров плода сроку беременности. Кроме того, изучается кровоток в плацентарных сосудах.
Кроме того, изучается кровоток в плацентарных сосудах.
Степень зрелости
Этот параметр, как говорят врачи, «ультразвуковой», то есть он зависит от плотности определяемых при ультразвуковом исследовании структур плаценты.
Различают четыре степени зрелости плаценты:
- В норме до 30 недель беременности должна определяться нулевая степень зрелости плаценты.
- Первая степень считается допустимой с 27 по 34 неделю.
- Вторая — с 34 по 39.
- Начиная с 37 недели может определяться третья степень зрелости плаценты.
В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей.
Место прикрепления
Определяется с помощью УЗИ. Как было сказано выше, при нормальной беременности плацента располагается в теле матки. Иногда при ультразвуковом исследовании в первой половине беременности обнаруживается, что плацента располагается в нижних отделах матки, доходя или даже перекрывая область внутреннего зева шейки матки.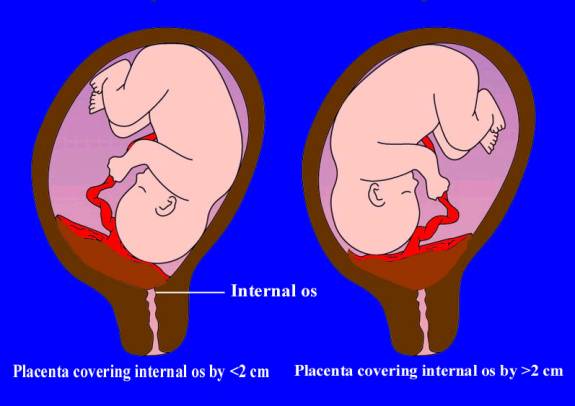
Предлежание плаценты может привести к развитию кровотечения, которое может возникать во II-III триместре беременности или во время родов.
Толщина
Тоже определяется посредством ультразвукового исследования— плацентометрии: после установления места прикрепления плаценты отыскивается участок, где она имеет наибольший размер, который и определяется. Толщина плаценты, как уже было сказано, непрерывно увеличивается до 36-37 недель беременности (к этому сроку она составляет от 20 до 40 мм). Затем ее рост прекращается, и в дальнейшем толщина плаценты либо уменьшается, либо остается на том же уровне.
Отклонение от нормы хотя бы одного из этих показателей может свидетельствовать о неблагополучии в течение беременности.
Источники
- Tiwari D., Das CR., Sultana R., Kashyap N., Islam M., Bose PD., Saikia AK., Bose S. Increased homocysteine mediated oxidative stress as key determinant of hepatitis E virus (HEV) infected pregnancy complication and outcome: A study from Northeast India. // Infect Genet Evol — 2021 — Vol — NNULL — p.104882; PMID:33905889
- Salmanian B., Belfort MA., Shamshirsaz AA. The risk of placenta accreta spectrum in women with in vitro fertilization in different populations. // Am J Obstet Gynecol — 2021 — Vol — NNULL — p.; PMID:33905744
- Olmos-Ortiz A., Olivares-Huerta A., García-Quiroz J., Zariñán T., Chavira R., Zaga-Clavellina V., Avila E., Halhali A., Durand M., Larrea F., Díaz L. Placentas associated with female neonates from pregnancies complicated by urinary-tract infections have higher cAMP content and cytokines expression than males. // Am J Reprod Immunol — 2021 — Vol — NNULL — p.e13434; PMID:33905581
- Tandl V., Hoch D., Bandres-Meriz J.
 , Nikodijevic S., Desoye G., Majali-Martinez A. Different regulation of IRE1α and eIF2α pathways by oxygen and insulin in ACH-3P trophoblast model. // Reproduction — 2021 — Vol — NNULL — p.; PMID:33904834
, Nikodijevic S., Desoye G., Majali-Martinez A. Different regulation of IRE1α and eIF2α pathways by oxygen and insulin in ACH-3P trophoblast model. // Reproduction — 2021 — Vol — NNULL — p.; PMID:33904834 - Ji S., Gumina D., McPeak K., Moldovan R., Post MD., Su EJ. Human placental villous stromal extracellular matrix regulates fetoplacental angiogenesis in severe fetal growth restriction. // Clin Sci (Lond) — 2021 — Vol — NNULL — p.; PMID:33904582
- Shmeleva EV., Colucci F. Maternal natural killer cells at the intersection between reproduction and mucosal immunity. // Mucosal Immunol — 2021 — Vol — NNULL — p.; PMID:33903735
- Moreno-Sepulveda J., Espinós JJ., Checa MA. Lower risk of adverse perinatal outcomes in natural versus artificial frozen-thawed embryo transfer cycles: a systematic review and meta-analysis. // Reprod Biomed Online — 2021 — Vol — NNULL — p.; PMID:33903031
- Owen MD., Cassidy AL., Weeks AD. Why are women still dying from obstetric hemorrhage? A narrative review of perspectives from high and low resource settings.

- Liu CN., Yu FB., Xu YZ., Li JS., Guan ZH., Sun MN., Liu CA., He F., Chen DJ. Prevalence and risk factors of severe postpartum hemorrhage: a retrospective cohort study. // BMC Pregnancy Childbirth — 2021 — Vol21 — N1 — p.332; PMID:33902475
- Munoz JL., Kimura AM., Xenakis E., Jenkins DH., Braverman MA., Ramsey PS., Ireland KE. Whole blood transfusion reduces overall component transfusion in cases of placenta accreta spectrum: a pilot program. // J Matern Fetal Neonatal Med — 2021 — Vol — NNULL — p.1-6; PMID:33902384
Степень зрелости плаценты в зависимости от срока беременности
Фото: UGCМногие женщины осведомлены о том, что во время беременности кроху в утробе защищает плацента. Однако детально о ее функциях знают не многие. Недоумение вызывает и термин «степень зрелости плаценты». Попробуем детально рассмотреть вопросы и ответить на них обывательским языком.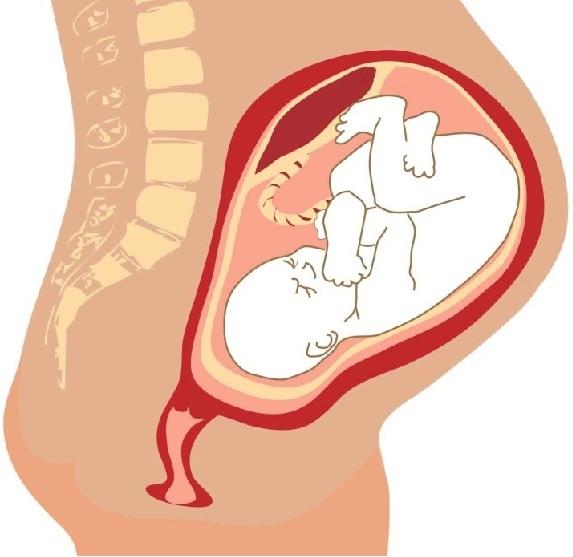
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Что такое плацента
Прежде чем приступать к обсуждению вопроса зрелости, узнаем, что такое плацента. Возможно, вам о чем-то скажет название «послед». Также можете встретить термин «детское место».
Практика показывает, что, несмотря на обилие источников информации, не все женщины осведомлены о плаценте и ее функциях. Я лично не раз наблюдала, как удивляются будущие мамочки, узнав о том, что такое на самом деле послед.
Читайте также
Как повысить гемоглобин у беременных женщин
Плацента — это орган, который находится непосредственно в матке. Это связующее звено между организмами матери и ребенка. Плацента есть не только у людей, но и также у некоторых животных.
Внешне плацента похожа на большую лепешку, пронизанную кровеносными сосудами. От нее отходит небольшой хвостик — пуповина.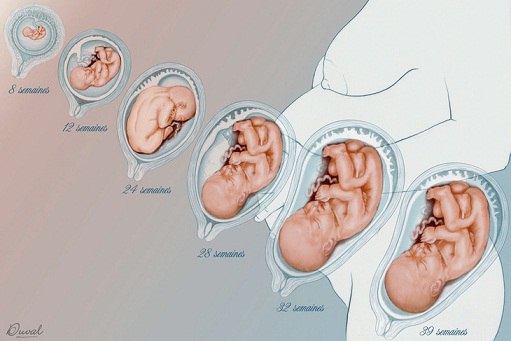 Циркуляция крови между матерью и ребенком проходит исключительно через этот отросток. Благодаря барьеру кровь малыша и матери никогда не соединяется.
Циркуляция крови между матерью и ребенком проходит исключительно через этот отросток. Благодаря барьеру кровь малыша и матери никогда не соединяется.
Детское место формируется из ворсинок, которые потом превращаются в клетки и оболочки. Со стороны ребенка плацента гладкая, а со стороны женщины — бугристая. Изначально толщина органа составляет всего около 10 мм, а затем в процессе беременности он утолщается до 33 мм.
Читайте также
14 неделя беременности: что происходит с малышом и будущей мамой (фото, УЗИ)
Фото: Цузмер А.М., Петришина О.Л. Биология. Человек и его здоровье. 9 класс. — 19-е изд., перераб. — М.: Просвещение, 1990. — 239 с.: UGCПлацента, фото которой выглядит не очень эстетично, выполняет сразу несколько функций. Среди них:
- Газообменная. Кислород, который получает мама, через орган доставляется к малышу. Обратно выходит углекислый газ.
- Трофическая. С помощью детского места ребенок получает воду, питательные вещества, витамины.
- Выделительная.
 Мочевина и другие продукты жизнедеятельности распадаются вследствие работы плаценты.
Мочевина и другие продукты жизнедеятельности распадаются вследствие работы плаценты. - Гормональная. Детское место также вырабатывает важные гормоны, необходимые для матери и ребенка.
- Защитная. Плацента выполняет роль иммунной системы. Однако этот орган не может защитить организм малыша от никотина, спирта, лекарств.
Женщины, которые уже рожали, знают, что плацента выходит из организма после малыша. Иногда процедура доставляет не слишком приятные ощущения.
Меня часто спрашивают: зачем врачи обязательно детально рассматривают плаценту? Доктора анализируют структуру, цвет последа. Это позволяет узнать, не страдал ли ребенок в матке, не было ли у него гипоксии и других отклонений в развитии. Также врачи проверяют, не остались ли кусочки последа в матке.
Читайте также
Пубертатный период у девочек: когда начинается и заканчивается, психология, признаки
Фото: Матяш Н.Ю. Биология. 8 класс. — К.: Наука, 2016. — 288 с.: UGCТаким образом, понятно, что один из самых важных органов, которые формируются во время беременности, — это плацента. Строение органа позволяет ему выполнять все необходимые функции. Отклонение в деятельности, размере или структуре детского места могут привести к серьезным последствиям.
Строение органа позволяет ему выполнять все необходимые функции. Отклонение в деятельности, размере или структуре детского места могут привести к серьезным последствиям.
Степень зрелости плаценты: что это такое
Плацента формируется, меняется и растет вместе с крохой. Однако она защищает малыша далеко не сразу и не возникает при зачатии. Когда образуется плацента? Это происходит приблизительно на двенадцатой неделе беременности.
Созревание плаценты происходит в несколько этапов. Всего их четыре. Обозначаются степени цифрами, однако отсчет начинается не с единицы, а с ноля. Чем выше цифра, тем больше зрелость плаценты. Толщина плаценты по неделям также увеличивается в прогрессии. Определить степень зрелости плаценты по неделям можно с помощью ультразвукового исследования.
Читайте также
Через сколько дней наступает беременность после зачатия
Рассмотрим каждую стадию подробнее, основываясь на статье моей коллеги Татьяны Смирновой:
Нулевая
Период зрелости плаценты с 12 по 30 неделю оценивается цифрой ноль.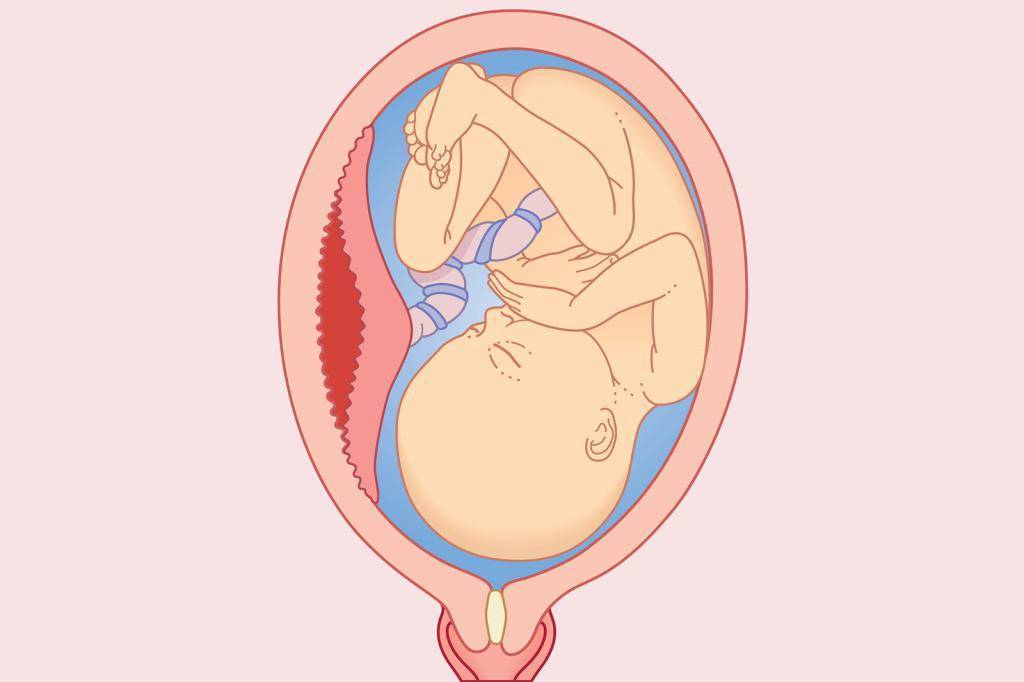 В степени зрелости эта цифра означает, что структура органа однородная, гладкая. В этот период еще пока тонкая плацента выполняет все свои функции.
В степени зрелости эта цифра означает, что структура органа однородная, гладкая. В этот период еще пока тонкая плацента выполняет все свои функции.
Первая
С тридцатой недели развитие плаценты переходит в первую стадию. Структура последа начинает немного видоизменяться. На плаценте можно увидеть небольшие образования кальция, она приобретает волнистые очертания. Первая степень длится примерно до 34-й недели развития плода.
Читайте также: Желтые выделения при беременности: есть ли повод для волнения
Вторая
На УЗИ можно увидеть, что структура плаценты стала еще более волнистой и плотной. На последе проявляются углубления, становятся заметнее кальциевые отложения и извилистые мембраны. Степень зрелости плаценты 2 может длиться до 37–39-й недели вынашивания малыша.
Читайте также
Первые симптомы беременности, о которых знают не все
Фото: Зенкина В.Г., Сахоненко В.А., Зенкин И.С. Патоморфологические особенности плаценты на разных этапах гестации / Современные проблемы науки и образования.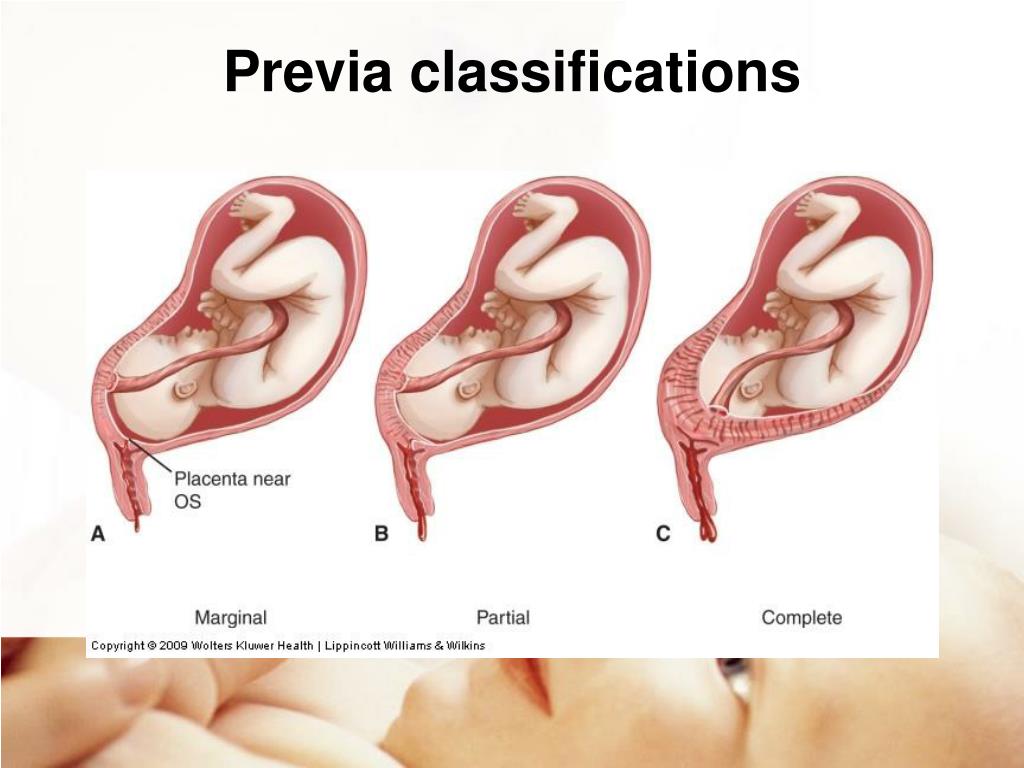 – 2019. – №6.: UGC
– 2019. – №6.: UGCТретья
Приблизительно с 38-й недели начинается старение плаценты. Это естественный процесс. Период 3 степень зрелости плаценты продолжается до самых родов. В этот момент можно наблюдать крупную волнистость структуры последа, множество отложений, углублений. Толщина плаценты достигает максимума.
Такие сроки и структура плаценты по степеням считается нормой. В этом случае никакой опасности для женщины и малыша нет. Однако если плацента стареет раньше, чем положено, это несет серьезную угрозу здоровью крохи.
Чем опасно преждевременное старение плаценты
В моей практике бывало немало случаев, когда во время ультразвукового исследования врачи диагностировали у будущей мамы преждевременное старение плаценты. Обычно эта формулировка очень пугает женщину.
Действительно, ничего хорошего в таком диагнозе нет. Однако современная медицина умеет бороться и с такими случаями. Поэтому, если столкнулись с тем, что планета постарела раньше, не паникуйте.
Читайте также
40 неделя беременности: полное описание, когда рожать, советы
Чем опасно преждевременное старение плаценты? Вы уже знаете, какие функции выполняет детское место. Поэтому при преждевременном старении плацента уже не может должным образом защищать ребенка, вырабатывает меньше гормонов.
Также в организм крохи поступает мало витаминов и питательных веществ. Однако главная опасность, которую несет в себе преждевременное старение, — это гипоксия плода. Если малышу не будет хватать воздуха, его развитие может быть нарушено.
Фото: Зенкина В.Г., Сахоненко В.А., Зенкин И.С. Патоморфологические особенности плаценты на разных этапах гестации /Современные проблемы науки и образования. – 2019. – №6.: UGCВажно вовремя заметить старение плаценты и начать действовать. В противном случае в самых тяжелых случаях малыш может даже погибнуть. Поэтому не пускайте ситуацию на самотек.
Почему наблюдается раннее старение плаценты? Исследуя данную тему, ученые Э. Айламазян, Е.Лапина и И.Кветной говорят о том, что наиболее важный аспект — это образ жизни будущей мамы. Если у женщины:
Айламазян, Е.Лапина и И.Кветной говорят о том, что наиболее важный аспект — это образ жизни будущей мамы. Если у женщины:
Читайте также
32 неделя беременности: особенности, что происходит с малышом и будущей мамой
- недостаток или избыток веса;
- много стрессовых ситуаций в жизни;
- мало активности;
- недостаток прогулок на свежем воздухе;
- есть вредные привычки, — то факторы риска старения последа повышаются.
Провоцируют развитие отклонений предыдущие аборты, вирусные инфекции, различные заболевания, диабет и поздний токсикоз беременных.
Не волнуйтесь, если отклонения от нормы составляют период около двух недель. Например, вторая степень зрелости на сроке в 32 недели считается не такой страшной. Обязательно стоит пройти доплерометрию, чтобы убедиться в нормальном функционировании кровеносной системы матери и малыша.
Фото: Савельева Г.М., Кулаков В.И. Акушерство. — М.: Медицина, 2000: UGCНаучный опыт моих коллег показывает, что наиболее опасным становится раннее старение плаценты третьей степени. В таком случае будущей маме стоит обязательно наблюдаться в стационаре. Часто последняя стадия развития плаценты на 36-й неделе беременности и позже вынуждает врачей идти на кесарево сечение.
В таком случае будущей маме стоит обязательно наблюдаться в стационаре. Часто последняя стадия развития плаценты на 36-й неделе беременности и позже вынуждает врачей идти на кесарево сечение.
Читайте также
34 неделя беременности: развитие плода, что происходит с будущей мамой
Я настоятельно рекомендую будущим мамам не пропускать процедуры обязательного ультразвукового исследования. Это никоим образом не вредит будущему малышу. Напротив, с помощью УЗИ можно выявить ряд проблем, в том числе и преждевременное старение плаценты.
Вы узнали, когда формируется плацента, какие важные функции выполняет орган и чем опасно его раннее старение. Внимательно следите за своим состоянием и регулярно посещайте врача. Будьте здоровы!
Читайте также: Беременность: ранние признаки, этапы, правила и запреты
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам без предварительной консультации с врачом.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Читайте также
Кальций при беременности: зачем нужен и как принимать
Оригинал статьи: https://www.nur.kz/family/beauty/1841581-stepen-zrelosti-placenty-v-zavisimosti-ot-sroka-beremennosti/
19 — 27 недель беременности
19-я неделя беременности
Плацента (лат. «лепешка») — это связующее звено между Вами и малышом. На протяжении 17ти недель она формировалась. Она образовалась на том месте, где зародыш прикрепился к стенкам матки. (Это очень важный показатель для врачей, его буду оценивать во время УЗИ. Редко, но бывает, что плацента перекрывает шейку матки, в таких случаях назначается кесарево сечение). Плацента — это очень важный орган. Через нее из крови матери поступают питательные вещества и кислород, а обратно выводится углекислый газ; она вырабатывает ряд гормонов, которые способствуют адаптации организма к беременности; именно плацента накапливает витамины и через нее плод восполняет их нехватку их организма матери в случае необходимости.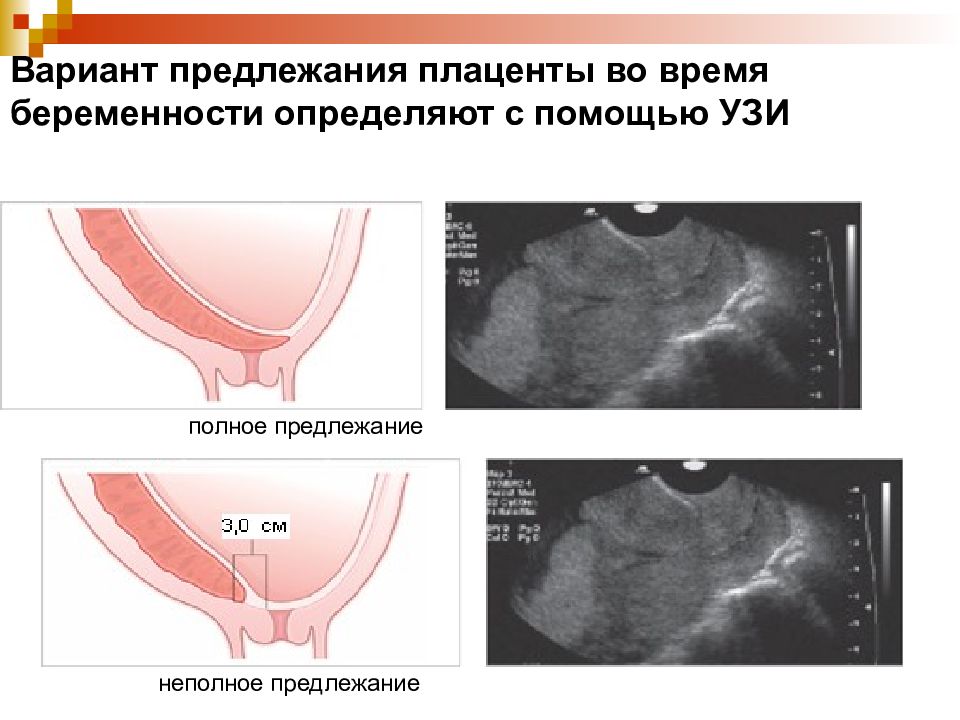 Она защищает плод от воздействия многих токсинов и предотвращает возникновение иммунного конфликта между организмами матери и плода. Сформированная плацента имеет форму овала, шириной в несколько сантиметров. Сторона, которая обращена к плоду, имеет очень гладкую поверхность.
Она защищает плод от воздействия многих токсинов и предотвращает возникновение иммунного конфликта между организмами матери и плода. Сформированная плацента имеет форму овала, шириной в несколько сантиметров. Сторона, которая обращена к плоду, имеет очень гладкую поверхность.
К началу родов плацента будет весить 500-600 граммов и иметь в диаметре около 15-17 см. Плацента имеет несколько степеней зрелости:
- до 30 недель беременности — нулевая степень
- 27-34 недели — 1-ая степень зрелости
- 34-39 недели — 2-ая степень зрелости
- с 37 недели — 3-я степень зрелости
Еще на УЗИ будут смотреть толщину плаценты, которая непрерывно растет до 36-37 недель. В норме она составляет от 20 до 40 мм. Размер плода составляет 24 см, вес 280-300 г. Тело малыша покрывается пушком. Он исчезнет только перед рождением. Зачатки постоянных зубов окончательно сформировались.
20-я неделя беременности
Половина беременности уже позади — поздравляем! Оптимальная прибавка в весе в первой половине беременности составляет 3 кг. С этого времени Вам желательно прибавлять в весе не более 300 граммов в неделю.
С этого времени Вам желательно прибавлять в весе не более 300 граммов в неделю.
Вес плода — около 300г, рост 25-26см. С этого времени плод будет расти более интенсивно. Во второй половине беременности сердечко вашего малыша бьется с частотой 130-150 ударов в минуту. Глаза малыша еще закрыты, но он уже отлично ориентируется в пространстве. А близнецы и двойни могут нащупать друг друга и взяться за руки. Тело плода покрывает белая смазка — она защищает кожу малыша и остается на ней вплоть до самых родов.
21-я неделя беременности
У Вас начинает появляться животик, возможно, прежняя одежда Вам тесна. Самое время пройтись по магазинам для беременных.
22-я неделя беременности
Во второй половине беременности врачи особенно ревностно следят за прибавками в весе и часто советуют делать разгрузочные дни. Вес плода — 500 граммов, рост — 26-28 см. У плода появились брови!
23-я неделя беременности
Вес плода — чуть больше 500 граммов, рост — 28 см. Малыш начинает видеть сны — по быстрым движениям глаз можно определить фазу быстрого сна. Ногти почти полностью сформированы. Пушковый волос темнеет. Появляется первый кал — меконий.
Малыш начинает видеть сны — по быстрым движениям глаз можно определить фазу быстрого сна. Ногти почти полностью сформированы. Пушковый волос темнеет. Появляется первый кал — меконий.
24-я неделя беременности
Дно вашей матки теперь находится чуть выше уровня пупка. Оптимальная прибавка в весе составляет 4,5 кг. Вес плода на этой неделе — около 600 граммов, а длина — 30 сантиметров. Плод продолжает запасать бурую жировую ткань под кожей. Общее число нервных клеток в составе ЦНС достигает максимальной величины. Рожденный на этом сроке плод уже может выжить при условии нахождения в специальном кювезе при интенсивной терапии.
25-я неделя беременности
Ваш животик продолжает расти. Если Вам стало трудно его носить, можно приобрести специальный бандаж. Длина плода — 30 см, вес — 650 граммов. В легких начинают развиваться альвеолы. Развивается костный мозг. К этому времени он выполняет функцию основного кроветворного органа.
26-я неделя беременности
Движения малыша уже могут почувствовать окружающие. Из-за растущего живота спать может стать неудобно. Можно подкладывать под спину и ноги подушки или класть ноги на мужа. Длина плода — 30-32 см, вес — 700-800 граммов. Впервые открываются глаза. Малыш реагирует на яркий свет, если поднести лампу к вашему животу. Если он сейчас родится, то будет пытаться дышать.
Из-за растущего живота спать может стать неудобно. Можно подкладывать под спину и ноги подушки или класть ноги на мужа. Длина плода — 30-32 см, вес — 700-800 граммов. Впервые открываются глаза. Малыш реагирует на яркий свет, если поднести лампу к вашему животу. Если он сейчас родится, то будет пытаться дышать.
27-я неделя беременности
Практически у каждой беременной наблюдается увеличение размеров и массы молочных желез. В среднем масса груди у небеременных женщин составляет примерно 200 граммов, а у беременных средняя масса молочной железы составляет 780 граммов! Чтобы избежать травмирования железы, приобретите специальный бюстгальтер. Длина плода — 33-35 см, вес — 900-1000 граммов. Продолжается активное развитие легких. Несмотря на то, что дыхание малыш осуществляет посредством плаценты, легкие находятся в расправленном состоянии — они заполнены амниотической жидкостью и жидкостью, которая выделяется альвеолами. Малыш учится дышать — совершая дыхательные движения он вызывает прилив крови к сердцу, тренирует дыхательную мускулатуру.
Календарь беременности
Вы беременны! Ваш малыш через 40 недель появится на свет. Какие изменения произойдут в Вашем организме, как будет расти Ваш малыш расскажет «Календарь беременности».
1-2 неделя
Беременность начинается с момента оплодотворения или зачатия.
Оплодотворение — это сложный биологический процесс слияния женской и мужской половых клеток (яйцеклетки и сперматозоида). Образовавшаяся при этом клетка (зигота) представляет собой новый дочерний организм.
Созревшая яйцеклетка выходит из яичника приблизительно на 12-14 день менструального цикла (овуляция) и попадает в маточную трубу, где сохраняет жизнеспособность 24 часа. Во время оргазма мужчина извергает во влагалище женщины от 200 до 400 млн. сперматозоидов. Часть из них проникает через шейку матки в полость матки, а оттуда в маточные трубы. Здесь сперматозоиды сохраняют способность к оплодотворению в течение 48 часов. Таким образом, в течение 6-7 дней менструального цикла женщины возможно зачатие.
Оплодотворение женской яйцеклетки совершается одним сперматозоидом в верхней части маточной трубы. Существует два типа сперматозоидов: содержащие У-хромосому («мужскую») и Х-хромосому («женскую»). При слиянии яйцеклетки (содержащей Х-хромосому) со сперматозоидом их генетический материал соединяется и определяется пол ребенка. Если в генетическом наборе ребенка две Х-хромосомы — это девочка, если Х-хромосома и У-хромосома — это мальчик. Изменить пол ребенка невозможно, поэтому не стоит следовать «народным поверьям», гарантирующим рождение ребенка заданного пола.
Оплодотворенная яйцеклетка начинает делиться с образованием многоклеточного организма и двигаться по маточной трубе в полость матки. В этот период питание зародыша осуществляется за счет тех веществ, которые были накоплены в яйцеклетке. Если перистальтика трубы замедлена (вследствие воспалительных заболеваний), эмбрион проникает в стенку маточной трубы с возникновением внематочной беременности.
Имплантация (внедрение) эмбриона в стенку матки происходит на 7-8 сутки после оплодотворения.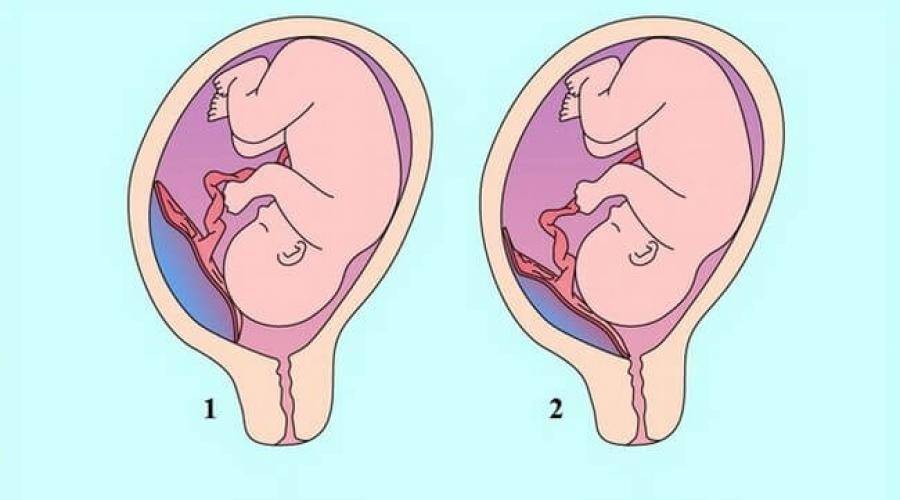
На седьмой день беременности наружный слой зародыша (трофобласт) начинает продуцировать гормон — хорионический гонадотропин. Этот гормон дает организму матери информацию о том, что наступила беременность, и начинает его функциональную перестройку. Диагностические тест-полоски обнаруживают хорионический гонадотроп в моче беременной женщины, что позволяет уже на ранних сроках диагностировать беременность.
3-4 недели
У Вас не наступила ожидаемая менструация, по утрам беспокоит тошнота, в течение дня — учащенное мочеиспускание. Вы становитесь эмоционально лабильными, раздражительными, плаксивыми. Базальная температура — выше 37°С.
По внешнему виду Ваш будущий ребенок напоминают маленькую ушную раковину размером 4 мм, окруженную небольшим количеством околоплодных вод. На 21 день после зачатия формируются головной и спинной мозг. К концу первого месяца устанавливается циркуляция эмбриональной крови, сформировалась пуповина — связь эмбриона с будущей плацентой. Появились глазные впадины, зачатки рук и ног, идет закладка и развитие других внутренних органов плода: печени, почек, мочевыводящих путей, органов пищеварения.
Появились глазные впадины, зачатки рук и ног, идет закладка и развитие других внутренних органов плода: печени, почек, мочевыводящих путей, органов пищеварения.
5-6 недель
Вы уже не сомневаетесь, что беременны. Не зависимо от самочувствия, всем беременным женщинам необходимо посетить женскую консультацию и пройти обследование, которое позволит выявить и вовремя скорректировать имеющиеся нарушения здоровья.
Начиная с 5-й недели может возникнуть угроза прерывания беременности. Об этом будут свидетельствовать: периодические боли внизу живота и в поясничной области, чувство давления на прямую кишку, повышенное количество слизи. При возникновении таких симптомов необходимо обратиться к врачу.
К 6 неделе у эмбриона формируются лицо: глаза, нос, челюсти и конечности.
7-8 недель
С 7 недели желтое тело беременности подвергается обратному развитию, выработка гормонов начинает осуществляться формирующейся плацентой.
У малыша формируются крупные кровеносные сосуды, сердце становится четырехкамерным. В печени появляются желчные протоки. Идет развитие эндокринных желез, мозга. Уже сформированы ушные раковины, на конечностях появились пальчики. Эмбрион начинает двигаться. На 8 неделе под влиянием У-хромосомы происходит формирование мужских гонад (яичек). Они начинают продуцировать тестостерон — мужской половой гормон, что и приведет к формированию половых признаков мальчика.
В печени появляются желчные протоки. Идет развитие эндокринных желез, мозга. Уже сформированы ушные раковины, на конечностях появились пальчики. Эмбрион начинает двигаться. На 8 неделе под влиянием У-хромосомы происходит формирование мужских гонад (яичек). Они начинают продуцировать тестостерон — мужской половой гормон, что и приведет к формированию половых признаков мальчика.
9-10 недель
Ваш обмен веществ существенно меняется для обеспечения растущего организма всеми необходимыми «строительными материалами» – аминокислотами, энергией. Дезадаптация к подобной перестройке может вылиться в токсикоз 1-ой половины беременности. Он характеризуется тошнотой, рвотой, слюнотечением, снижением веса. При появлении первых симптомов обратитесь к врачу.
На десятой неделе у эмбриона заканчивается развитие полости рта, кишечника, прямой кишки, желчных протоков. Завершилось формирование лица и полушарий мозга. Начинается развитие мозжечка — основного координатора движений.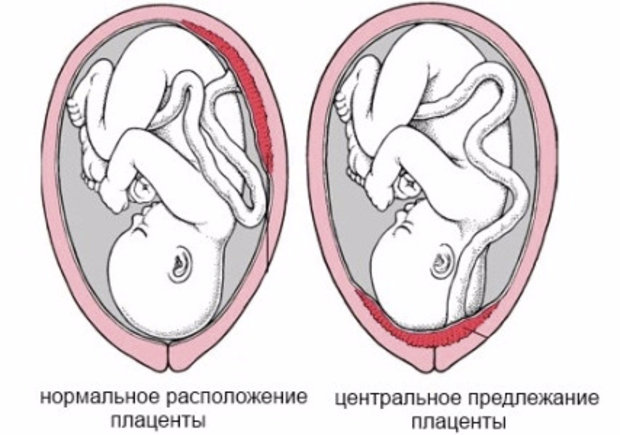
11-12 недель
Организм адаптировался к новым условиям. К этому времени практически исчезают тошнота, рвота, слюнотечение. Вы становитесь уравновешенной, спокойной.
После 12-ти недель становится заметным рост матки
13-14 недель
К этому сроку у будущего ребенка завершается формирование основных органов. По внешнему виду плод напоминает маленького человека.
15-16 недель
Возможно изменение кожной пигментации — потемнели срединная линия живота, соски и кожа вокруг них. Эти явления должны пройти вскоре после родов.
Заканчивается формирование плаценты. Плод и плацента представляют единую функциональную систему. В этот период беременности плод свободно плавает в околоплодных водах. По составу околоплодных вод можно определить состояние плода.
17-18 недель
В эти дни начинает шевелиться Ваш будущий ребенок. Его конечности, связочный аппарат, мозжечок уже достаточно развились. К этому времени заканчивается формирование иммунной системы.
19-20 недель
В Вашем организме произошли большие изменения. Участился пульс, значительно увеличился сердечный выброс (на 40 % выше исходного уровня) и объем циркулирующей крови (почти на 500 мл).
Из-за увеличенного объема плазмы по сравнению с массой эритроцитов в анализах крови снижается гемоглобин.
Некоторые женщины в этот период испытывают частое и болезненное мочеиспускание, боли в поясничной области справа или слева, слабость. Большая матка придавливает мочевой пузырь, устья мочеточников, нарушая отток мочи. Застой мочи и неполное опорожнение лоханок почек создают условия для развития инфекции. Развивается бактериурия и может возникнуть пиелонефрит беременных. При появлении любого подозрения на пиелонефрит необходимо немедленно обратиться к врачу, т. к. это заболевание не только опасно для вашего здоровья, но и для дальнейшего роста и развития плода.
Масса малыша 300-350 граммов, он часто и достаточно активно двигается, глотает околоплодные воды, начинает приоткрывать глаза.![]()
21-22 недели
На этих неделях плод уже имеет массу 400-500 граммов, и у него очень интенсивно развиваются кости и мышцы, для которых необходим кальций Вашего организма. Поэтому если вы не хотите лишиться белозубой улыбки, то по совету Вашего врача акушера-гинеколога начинайте регулярно принимать препараты кальция. Это поможет сохранить зубы и избавиться от судорог в ногах. Они появляются по той же причине дефицита кальция.
23-24 недели
В это время масса плода составляет 500-600 г. Он уже имеет все органы и системы вполне сформированными. До этого срока оставались незрелыми только его легкие. И вот теперь к 24 неделям, начинают созревать и они. А клетки, выстилающие легочные альвеолы, продуцируют сурфактант — вещество, которое, смазывая альвеолы, препятствует их слипанию при дыхании. Однако количество сурфактанта так мало, что ребенок, родившийся в этот срок, сам дышать не сможет. Для выживания вне матки ему необходима сложная дыхательная аппаратура, инкубаторы, система контроля, инфузоры для питания, инфузионные среды, искусственный сурфактант.
Существуют перинатальные центры, где выхаживают детишек, родившихся и в эти сроки беременности. Это очень сложно. И поэтому, чем дольше пролонгируется беременность, тем больше вероятность рождения здорового и жизнеспособного ребенка. Поэтому постарайтесь сделать все, чтобы ребенок родился вовремя, доношенным и здоровым.
К этому сроку беременности матка находится на высоте примерно 24 см выше лонной кости, и сейчас не только наращивает мускулатуру, но и растягивается полностью заполнившим ее полость плодом.
25-26 недель
Плод уже имеет массу 700-750 г. За счет совершенствования структур мозга в его организме налаживается связь с корой надпочечников и начинается продукция ими кортикоидов — гормонов, необходимых для адаптации. Гипофиз плода достигает такой степени зрелости, что начинается выработка адренокортикотропного гормона, также стимулирующего гормональную продукцию надпочечниками. Короче говоря, все силы брошены к предстоящему «выходу в свет».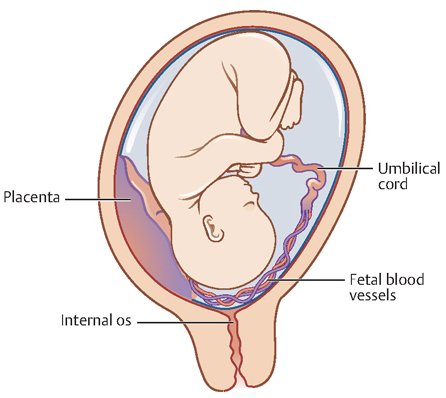 Но наиболее явные изменения на этих неделях происходят в легких — идет усиленное созревание клеток, продуцирующих сурфактант. Однако, плод, родившийся в этот срок, может выжить только в инкубаторах при искусственной вентиляции легких, искусственном вскармливании специальными инфузионными средами. Поэтому старайтесь удержать и его, и себя от необдуманных шагов.
Но наиболее явные изменения на этих неделях происходят в легких — идет усиленное созревание клеток, продуцирующих сурфактант. Однако, плод, родившийся в этот срок, может выжить только в инкубаторах при искусственной вентиляции легких, искусственном вскармливании специальными инфузионными средами. Поэтому старайтесь удержать и его, и себя от необдуманных шагов.
В этот срок самое время начинать подготовку к будущему кормлению ребенка. Под влиянием плацентарного лактогена у Вас быстро растет грудь, то есть, молочные железы. Время от времени на сосках могут появляться и капельки молозива. Ежедневные воздушные ванны, обмывание прохладной водой, обтирание сосков грубым полотенцем — помогут подготовить соски к кормлению. Если соски плоские, начинайте их понемногу вытягивать.
27-28 недель
Этот срок завершает II триместр беременности. К этому моменту плод весит до 1000 г и имеет рост до 35 см. Однако он еще самостоятельно не может жить, т.к. его легкие недостаточно зрелые и для его выхаживания все еще необходима специальная аппаратура. В эти сроки беременности отмечается интенсивный рост плода, формирование мышц. Его движения становятся более активными. Периоды движения чередуются с относительно спокойным его состоянием, когда плод спит. При УЗИ можно видеть, что он уже умеет сосать палец и даже улыбаться!
В эти сроки беременности отмечается интенсивный рост плода, формирование мышц. Его движения становятся более активными. Периоды движения чередуются с относительно спокойным его состоянием, когда плод спит. При УЗИ можно видеть, что он уже умеет сосать палец и даже улыбаться!
Дно матки стоит в среднем на высоте 27-28 см над лоном.
29-30 недель
Начинается III триместр беременности. Матка стоит на высоте 29-30 см, вам становится труднее дышать. Сейчас может развиться одно из самых серьезных осложнений — токсикоз второй половины беременности, который характеризуется появлением отеков, повышением артериального давления и появлением белка в моче. Для ранней диагностики этого осложнения необходимо тщательно наблюдаться врачом акушер-гинекологом и соблюдать все его рекомендации, в т.ч. строгий контроль веса. В III триместре беременности суточная прибавка веса должна составлять не более 50 г, т.е. не более 300 г в неделю. Следует также следить за соотношением выпиваемой и выделяемой жидкости.
31-32 недели
Вы спросили у своего врача, как лежит плод? Узнайте, сейчас это очень важно. Его положение может быть продольное, поперечное, косое. Правильным, нормальным является продольное положение плода. Роды безопаснее при головном предлежании. С этого срока беременности надо надеть дородовый бандаж, который будет поддерживать переднюю брюшную стенку и способствовать сохранению правильного положения и предлежания плода. В случае, если предлежание плода тазовое, т.е. над входом в таз находится тазовый конец плода, то бандаж пока надевать не стоит. Существует гимнастика для исправления предлежания плода.
Утром и вечером в течение 1 часа занимайтесь по следующей инструкции: ложитесь на постель на левый бок и лежите спокойно 15 минут, потом переворачиваетесь на правый бок и лежите следующие 15 минут, и повторяете затем эти повороты еще 2 раза.
Беременным с резус-отрицательной кровью и с О (I) группой крови необходимы исследования крови на резус — или групповые иммунные антитела. Иммунизация беременных с резус-отрицательной принадлежностью крови производится с 28 недель и в течение 72 часов после родов по показаниям, о которых расскажет наблюдающий Вас врач в женской консультации.
Иммунизация беременных с резус-отрицательной принадлежностью крови производится с 28 недель и в течение 72 часов после родов по показаниям, о которых расскажет наблюдающий Вас врач в женской консультации.
33-34 недели
Плод уже имеет массу 1800-2100 г, рост 40-41 см. К концу этого срока его легкие начнут во всю продуцировать сурфактант и будут способны дышать без специальной аппаратуры. Плод полностью развит, его шансы выжить в случае преждевременных родов значительно повысилось. Однако подкожной жировой клетчатки еще чрезвычайно мало, поэтому его кожа тоненькая и имеет красный цвет. Такой новорожденный очень плохо удерживает тепло и при рождении нуждается в инкубаторе или грелке. Тельце его все пока покрыто пушком и сыровидной смазкой, ушные раковины еще очень малы, но уже начинают расправляться, у мальчика яички опускаются в мошонку.
Выхаживание недоношенного ребенка — это тяжелейший труд для всей семьи, связанный с большими материальными издержками, физическими перегрузками родителей, и этот труд не всегда бывает вознагражден, поскольку ребенок может родиться и остаться больным. Поэтому до 37 недель беременности женщина должна быть особенно внимательна к своему состоянию и при малейшем подозрении на повышение тонуса матки, начинающихся частых и регулярных схватках, немедленно обратиться к врачу.
Поэтому до 37 недель беременности женщина должна быть особенно внимательна к своему состоянию и при малейшем подозрении на повышение тонуса матки, начинающихся частых и регулярных схватках, немедленно обратиться к врачу.
Врачи знают, что женщины в ожидании прихода в дом нового человека именно в этот период начинают клеить стены и красить потолки. Не рискуйте напрасно. Для этого и предоставляется с 30 недель дородовый отпуск, чтобы вы могли избежать переутомления, не толкались в транспорте, имели возможность выспаться. Так что ремонт, душные магазины, очереди уже не для Вас.
35-36 недель
Плод уже имеет массу 2100-2700 г и рост 44-45 см. Наблюдаться у врача в этот период беременности желательно не реже 1 раза в 10 дней.
37-38 недель
С этого срока Ваша беременность считается доношенной. И если вы родите ребенка на этих неделях, он будет жить. Его развитие полностью завершилось. Сейчас он имеет массу примерно 2700-3000 г. рост 49-50 см. Оставшиеся две недели он чуть-чуть прибавит в массе и росте.
Вам становиться легче дышать, так как головка плода плотно прижалась ко входу в таз, матка больше оттягивает переднюю брюшную стенку, и поэтому дно ее опустилось ниже. Напряжение матки; небольшие резкие тянущие боли в поясничной области.
При обострении экстрагенитальных заболеваний, появлении признаков токсикоза второй половины беременности, при неправильном положении плода, при некоторых гинекологических заболеваниях, на фоне которых развивается беременность, рубце на матке и др., требуется досрочная дородовая госпитализация. Не забудьте взять в роддом обменную карту, паспорт, страховой медицинский полис и родовый сертификат.
39-40 недель
Узнать примерный день родов можно по дате последней нормальной менструации — отсчитайте назад три месяца и прибавьте 7 дней. Полученное число и будет предполагаемой датой родов. Точнее по многим параметрам, данным УЗД, дополнительных исследований, дате первого шевеления плода, дате первой явки к врачу акушер-гинеколгу, особенно если явка была до 11-12 недель беременности.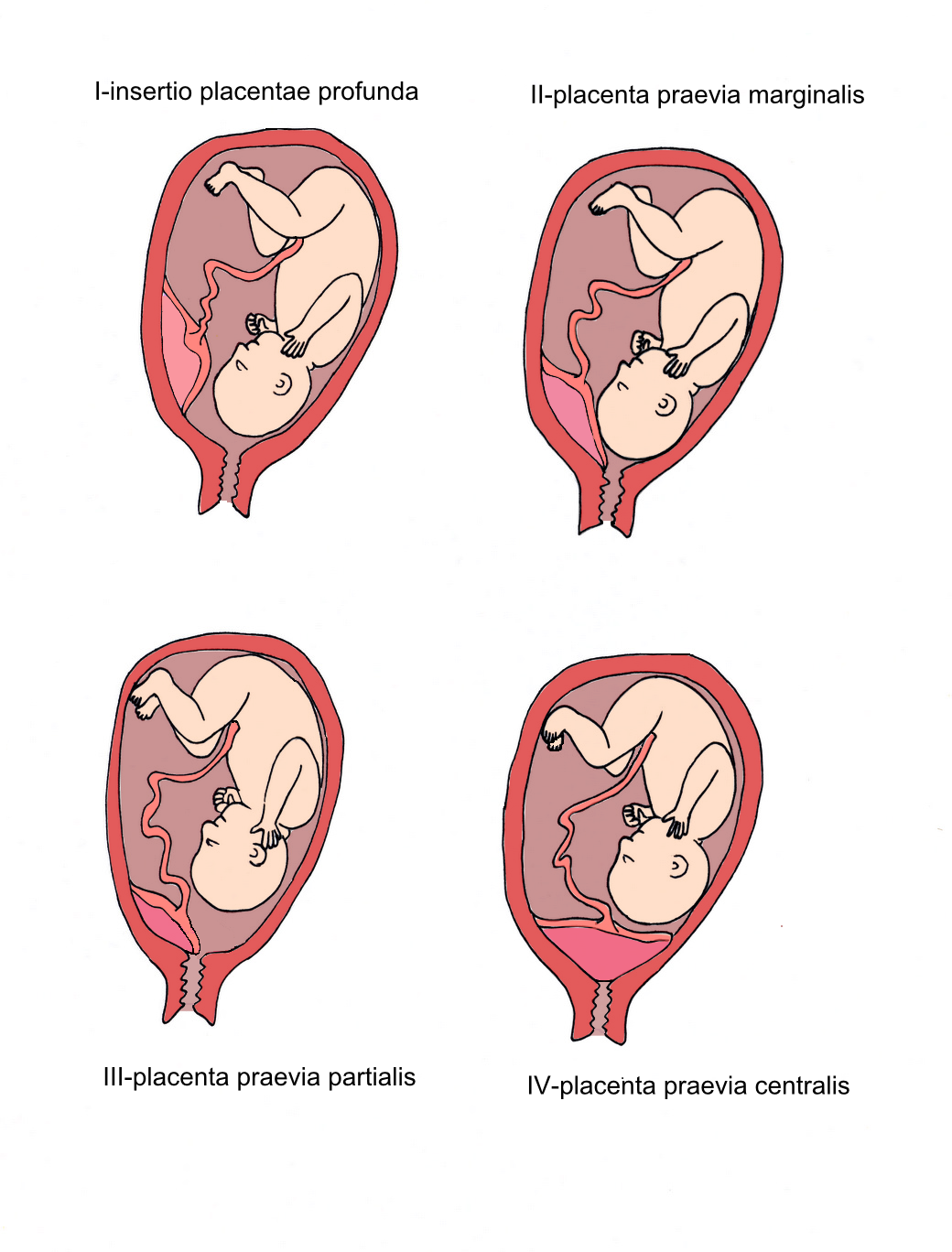
Ребенок уже имеет все признаки зрелости. Его масса более 3000 г, а рост более 50 см, у него светлая кожа, достаточное количество подкожно жировой клетчатки, он удерживает тепло и не нуждается в специальном обогреве. Он будет громко кричать, дышать, сосать, На коже имеется совсем небольшое количество смазки, которая уже не сможет защитить ее от воздействия околоплодной жидкости.
Для Вас показателем начинающегося процесса родов станут регулярные схватки (1 схватка за каждые 10 минут) или почувствуете излитие околоплодных вод, увидите скудные кровянистые выделения — без паники вызывайте «Скорую», телефон перевозки для беременных написан на полях Вашей обменной карты. Пока она едет, переоденьтесь, приготовьте паспорт, обменную карту, страховой медицинский полис и родовый сертификат.
Сохранить любой ценой: причины прерывания беременности
По данным Википедии, самопроизвольным абортом заканчиваются 15-20 % клинически установленных случаев беременности. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Каковы причины прерывания беременности на разных сроках? Как подготовиться к беременности после неудачного опыта, завершившегося выкидышем? На эти вопросы ответил врач акушер-гинеколог высшей категории МЦ «Bullfinch» АЛЕКСАНДР ГИЛЬ.
— Александр Вадимович, большинство выкидышей случается в начале беременности, и многие женщины недоумевают: отчего это могло произойти?
— Главная причина выкидышей на сроке до 6 недель — это естественный отбор. Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Вы никогда не узнаете точную причину выкидыша на этом сроке, даже если после абразии (выскабливания слизистой оболочки матки), содержимое отправят на исследование.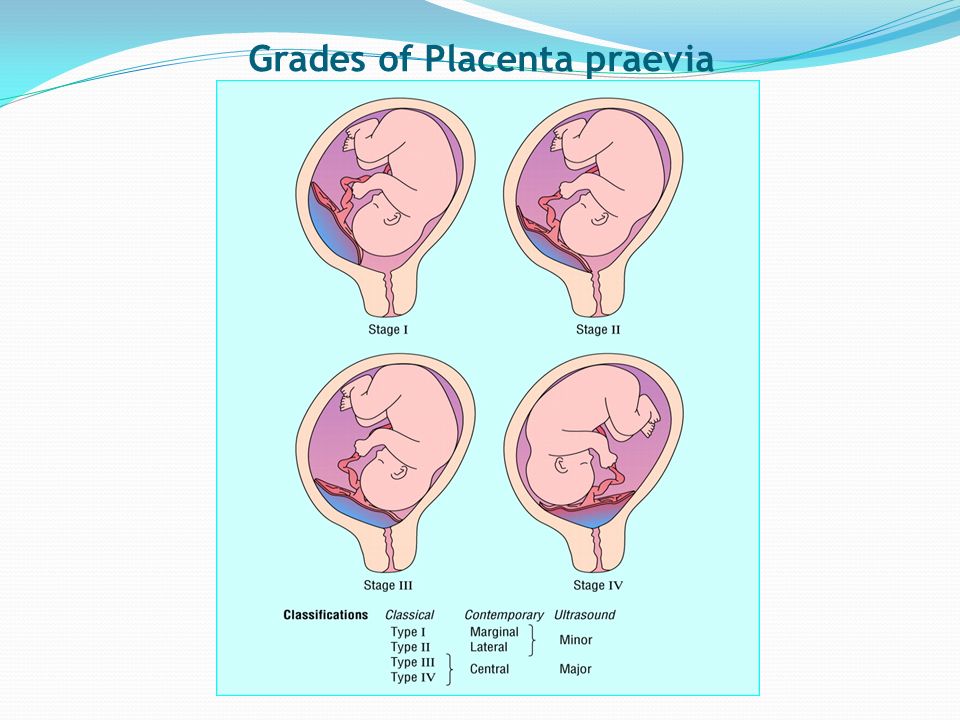 Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Есть еще одна причина прерывания беременности, особенно если она не первая, — резус-конфликт (когда у женщины кровь резус-отрицательная, а мужчины — резус-положительная). Но в нашей стране применяется эффективная профилактика резус-конфликта, так что неприятностей можно избежать на этапе планирования беременности.
В структуре раннего прерывания беременности никто не исключает инфекции и проблемы, связанные с гормонами. На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
К сожалению, функционирование желтого тела заканчивается примерно к 7 неделям беременности, и если изначально не хватало эндогенного прогестерона, беременность перестает развиваться: происходит отслойка плодного яйца и наступает так называемая замершая беременность.
В некоторых случаях при отслойке плодного яйца, беременность можно сохранить, главное: обратиться вовремя к специалисту. Если по результатам УЗИ-исследования врач видит, что эмбрион ещё живой, беременным женщинам назначают экзогенный прогестерон в таблетках или в свечах. Также существует этот гормон в виде инъекций, — используется, чтобы быстрее насытить организм и предотвратить выкидыш.
— Согласитесь, когда женщина забеременела, она не может подозревать, что у неё в организме не хватает прогестерона. Что должно её насторожить? Какие признаки на это указывают?
— Любые выделения от скудных тёмно-коричневых до более обильных кровянистых — плохой признак. Стоит, не медля, обратиться к гинекологу.
При появлении мажущих кровянистых выделений показано ультразвуковое исследование, анализ крови на прогестерон.
Хочу сказать, что нехватка прогестерона может быть причиной выкидыша до 15 недель. В 15-16 недель окончательно формируется плацента, которая будет выделять (продуцировать) этот гормон.
— Александр Вадимович, а какие проблемы могут возникнуть с плацентой во время беременности?
— На ранних сроках хорион (несформировавшаяся плацента) может перекрывать внутренний зев, может быть краевое его расположение — это большой риск прерывания беременности. В таком случае женщину кладут в больницу и наблюдают до 16 недель — к этому сроку хорион, как правило, поднимается. Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
— Какова тактика лечения инфекций, появившихся на фоне беременности?
— Инфекции могут появиться даже у тех женщин, которые до беременности тщательно обследовались. Нередко такая проблема возникает из-за кровянистых выделений — это благоприятная среда для развития инфекций.
Эктопия (эрозия) шейки матки — это тоже инфекция, которая является явной угрозой для беременности. Поэтому так важно перед зачатием пройти кольпоскопию и пролечиться от эктопии, если её обнаружат.
Инфекция восходящим путём может проникать внутриутробно и негативным образом отражаться на здоровье плода. Есть такое осложнение, как внутриутробная пневмония плода, которая лечится очень плохо и занимает большой процент в структуре младенческой смертности.
И мы лечим инфекции по возможности любым способом, который прописан в протоколе. Есть такая тактика, которая заключается в приёме антибиотиков. Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
— Какие угрозы могут повлиять на беременность в середине срока?
— Среди многих причин, которые приводят к самопроизвольным выкидышам — истмико-цервикальная недостаточность. Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Есть показания для профилактики этого состояния — наложение кругового подслизистого шва на шейку матки. Самый лучший срок — 16-17 недель. Можно сделать данную процедуру и после 20 недель, но эффект будет меньше.
В середине беременности у женщины может произойти отслойка плаценты. В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Я призываю женщин в положении воздержаться от перелётов на самолете. В моей врачебной практике было несколько случаев, когда отслойка плаценты у пациенток случилась во время полета. Кто вам окажет квалифицированную помощь в таком случае? Советую не рисковать.
В Беларуси, как и в других европейских странах, роды начинаются со срока 22 недель, но они считаются преждевременными. Врачи делают всё возможное, чтобы любыми способами сохранить перспективную беременность. Главное, всегда быть под наблюдением у специалиста и соблюдать все его рекомендации.
— Александр Вадимович, самовольное прерывание желаемой беременности — всегда большая психологическая травма для женщины. Пережить такое повторно никому не хочется. Каковы особенности подготовки к следующей беременности после выкидыша?
— Прежде, чем задумываться о повторной беременности, женщинам, которые испытывают душевные муки, целесообразно пройти курс психотерапии. Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Главное правило: не беременеть после выкидыша 6 месяцев. Предохраняться в это время лучше всего оральными контрацептивами, которые назначит врач. Это нужно для того, чтобы восстановить нормальную детородную функцию.
Набор обследований для женщин, у которых был выкидыш, назначается индивидуально. Но общие рекомендации такие:
1. Диагностика инфекций, передающихся половым путем: микоплазмоз, уреаплазмоз, хламидиоз, вирус простого герпеса, папилломавирус человека (ВПЧ).
Также нужно обследоваться на те инфекции, которые были возможной причиной выкидыша при предыдущей беременности.
2. Анализ на половые гормоны — если назначит врач.
3. Гормоны щитовидной железы (ТТГ, Т4 свободный, АТПО), УЗИ щитовидной железы, консультация эндокринолога.
4. По необходимости, консультация терапевта и других специалистов, анализ крови на сахар, на сифилис, ВИЧ.
5. УЗИ брюшной полости и почек. При беременности многие хронические заболевания обостряются, в т.ч. и заболевания почек. Нужно пролечиться до зачатия.
6. Кольпоскопия (осмотр шейки матки под микроскопом).
7. Анализ спермограммы партнера.
Обследование у врача-генетика показано, если при планировании беременности женщине 36 лет, а мужчине 45 лет и выше. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
— Когда женщина забеременела после выкидыша, должна ли она более тщательно наблюдаться у врача?
— Конечно, ведь эта женщина уже входит в группу риска по какой-то определенной группе (невынашивание, инфицирование, преждевременная отслойка и т.д.).
Врачи рекомендуют в такой ситуации женщинам вести более размеренный и спокойный образ жизни, т.е. беречься. Важно оградить беременную от переживаний, не давать ей впечатляться «страшилками» по поводу беременности. Надо четко настроиться, что в этот раз всё будет хорошо.
Еще один совет из практики. Многие женщины, едва забеременев, спешат подтвердить это на УЗИ. Конечно, нет прямых доказательств того, что подобное исследование приносит вред плоду, однако нет и обратных доказательств, что оно абсолютно безвредно. Раз вы так желаете эту беременность, рисковать не стоит и грамотный доктор обязательно предостережет женщину от того, чтобы делать УЗИ на раннем сроке без особых к тому показаний.
Определить беременность и её перспективность можно при помощи анализа крови на ХГЧ (хорионический гонадотропин человека), а проще — гормон беременности. Это абсолютно безвредно для беременности. Целесообразно сдать кровь в начале задержки, через неделю — ещё раз. Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Первый раз на УЗИ-диагностику женщина должна прийти на сроке беременности — 11-12 недель.
Источник: infodoktor.by
Интервью давал врач акушер-гинеколог высшей гкатегории/врач УЗИ МЦ «Bullfinch» Гиль Александр Вадимович
Другие статьи по этой теме
28 Июня 2021 Стоматология
Восстановление коронковой части зубаНаддесневые или коронковые части зубов формируют зубной ряд. Функциональная состоятельность жевательного аппарата зависит от целостности всех его элементов. Утрата или разрушение даже одной коронки является не только косметическим дефектом, но также провокатором функциональных нарушений. Восстановление наддесневой зоны возможно при условии удовлетворительного состояния корней.
28 Июня 2021 Стоматология
Порядок протезирования зубовПротезирование зубов подразумевает замену утраченных жевательных единиц на искусственные. Восстановление целостности ряда возможно с помощью съемных или несъемных протезов. Способ протезирования определяется индивидуально, с учетом размеров, локализации дефекта, состояния мягких тканей полости рта и сохранившихся зубов, наличия у пациента сопутствующих заболевания и его личных пожеланий.
толщина плаценты по неделям беременности — 25 рекомендаций на Babyblog.ru
Толщина плаценты во время беременности – это очень важный диагностический критерий, ведь здесь очень важно соответствие норме: и слишком тонкая, и слишком толстая плацента являются показателями различных патологий.
Единственный способ определения толщины плаценты – это УЗИ. Еще один показатель, определяемый им – это степень зрелости плаценты. Все эти показатели так важны потому что плацента обеспечивает ребенка питательными веществами и кислородом, значит, любые отклонения в ее развитии чреваты осложнениями в развитии плода.
Для определения толщины плаценты УЗИ делается после 20 недели беременности. Для этого выявляется ее участок с наибольшим размером и измеряется его толщина. При нормальном течении беременности толщина плаценты в 34 недели почти достигает максимума, а в 36 недель рост плаценты останавливается, толщина остается такой же или даже немного уменьшается. Но бывает, что все идет не так гладко, и показатели основных характеристик плаценты отличаются от нормальных.
Слишком тонкая плацента при беременности
Даже если вам ставят диагноз «гипоплазия плаценты», означающий, что у вас тонкая плацента, не огорчайтесь – это не редкость. На плод влияет только серьезное уменьшение размеров плаценты.
Чаще всего это происходит вследствие генетической предрасположенности, под влиянием различных неблагоприятных факторов и из-за некоторых заболеваний матери. В последнем случае уменьшение толщины плаценты лечится, в остальных – назначается поддерживающая терапия.
Один из факторов, влияющий на размер плаценты – это вес и телосложение женщины: у хрупких миниатюрных женщин размер плаценты нередко значительно меньше, чем у высоких дам с пышными формами.
Утолщение плаценты при беременности
В случае утолщения плаценты при беременности речь идет о патологии, которая может привести к прерыванию беременности и гибели плода, однако при современных методах лечения, ребенка зачастую удается сохранить.
Толщина плаценты может увеличиваться вследствие резус-конфликта, железодефицитной анемии, гестоза, сахарного диабета, перенесенного инфекционного заболевания, поэтому беременные женщины «группы риска» всегда ставятся на особый учет и более тщательно наблюдаются врачом.
Впрочем, в 1 и 2 триместрах причиной утолщения плаценты в основном становятся вирусные или инфекционные заболевания, причем женщина может являться только переносчиком вируса, а значит, даже не догадываться о нем. Это происходит потому что организм «включает» свои защитные механизмы, и плацента разрастается, чтобы предотвратить заражение плода.
Чем опасно утолщение плаценты при беременности?
Быстрый рост плаценты приводит к быстрому ее созреванию, и соответственно, старению: структура плаценты становится дольчатой, на ее поверхности образуются кальцификаты, плацента постепенно перестает обеспечивать плод необходимым ему количеством кислорода и питательных веществ.
Из-за отека плаценты нарушается ее гормональная функция, а это грозит преждевременными родами или прерыванием беременности.
При отклонениях в толщине плаценты (в ту или иную сторону) вам, скорее всего, назначат повторное УЗИ, доплерографию и кардиотокографию. Если ребенок развивается нормально, лечения никакого не потребуется, только усиленное наблюдение.
Если же в развитии плода врач заметит какие-то сбои, он обязательно подберет для вас подходящую терапию. Опять же, ни «омолодить», ни «вылечить» плаценту нельзя, но с помощью правильного лечения можно улучшить обмен веществ между ребенком и плацентой, тем самым сохранив беременность и обеспечив плоду нормальное развитие.
Чего ожидать во время родов плаценты
Ваши роды окончены! Ваш милый ребенок наконец-то у вас на руках, и тяжелая работа по родам почти завершена. Остается лишь связать концы с концами, так сказать, а это означает отхождение плаценты, также известной как послед.
Это может показаться немного неприятным («это плацента!»), Но эта часть родов и родов на самом деле является очень важным моментом, а для некоторых — довольно символическим.
Во время беременности этот удивительный орган обеспечивает все, что нужно вашему ребенку (включая питание, воду и кислород), и удаляет то, что ему не нужно (продукты жизнедеятельности, такие как углекислый газ).Рождение плаценты представляет собой конец эпохи материнского дома вашего ребенка и начало новой, его внешней жизни.
Подробнее о том, как обычно протекает этот последний этап родов, есть ли боль и что происходит с плацентой после родов, читайте дальше.
Как выглядит плацента?
Плацента — плоский орган, напоминающий диск и прикрепленный к пуповине. Этот невероятный орган рос в вашей матке на протяжении всей вашей беременности, обеспечивая будущего ребенка всеми необходимыми ему витаминами, минералами и кислородом через пуповину.
Что значит родить плаценту?
Выведение плаценты через естественные родовые пути — это третий период родов, который происходит после того, как вы вытолкнули ребенка из родовых путей. При доставке плаценты вы будете испытывать легкие сокращения, которые длятся около минуты каждое (хотя вы можете даже не заметить их, если можете в это поверить), которые помогут отделить плаценту от стенки матки и продвинуть ее к выходу. так что вы можете изгнать его.
Врач также может помочь ускорить роды через плаценту, либо осторожно потянув за пуповину одной рукой, а другой надавливая и разминая матку, либо надавив вниз на верхнюю часть матки, прося вас надавить.Вы можете ожидать, что этот последний этап родов продлится около 20 минут, хотя, если вам сделали кесарево сечение, ваш врач просто удалит плаценту во время процедуры.
Когда плацента выйдет наружу, ваш врач осмотрит ее, чтобы убедиться, что она не повреждена, и, в некоторых случаях, отправит в отделение патологии, если у вас возникнут какие-либо осложнения во время родов. Если вы планируете забрать плаценту домой, самое время высказаться (подробнее об этом ниже).
Больно ли выводить плаценту?
Выдвижение плаценты похоже на несколько легких сокращений, хотя, к счастью, выход плаценты обычно не вызывает боли.Ваш врач, скорее всего, даст вам немного питоцина (окситоцина) в виде инъекции или внутривенного введения, если он у вас уже есть. Этот препарат будет способствовать сокращению матки, что, в свою очередь, ускоряет изгнание плаценты, помогает уменьшить матку до размеров, а также минимизировать кровотечение.
После того, как плацента выйдет наружу, врачу остается зашить любые влагалищные или промежностные слезы (если вы еще не почувствовали онемение, вам сделают местный анестетик) и очистить вас. Скорее всего, вы получите пакет со льдом, чтобы надеть его на промежность, чтобы уменьшить отек, но вы можете попросить его, если его не предлагают.
Медсестра поможет вам надеть макси-прокладку или подложить под ягодицы толстые прокладки, так как кровотечение все равно будет. Как только вы будете готовы к этому, вас переведут в послеродовую палату (если вы не родили в палате LDRP — палате родов, выздоровления и послеродового периода, и в этом случае вы останетесь на месте).
Что такое задержка плаценты?
Целью этой третьей фазы родов является изгнание плаценты в течение примерно 30-60 минут после того, как ребенок выйдет на свет. Если этого не происходит, это называется задержкой плаценты — заболеванием, которое при отсутствии лечения может вызвать тяжелое и даже смертельное кровотечение и серьезную инфекцию.
Причины задержки плаценты могут быть обусловлены рядом факторов. У некоторых плацента может застрять за частично закрытой шейкой матки, оставляя мало места для выхода. В других случаях плацента или ее часть все еще может быть прикреплена к стенке матки. Может потребоваться хирургическое вмешательство для удаления плаценты или, возможно, гистерэктомия, если орган нельзя удалить самостоятельно. К счастью, задержка плаценты встречается очень редко и встречается примерно в 2–3 процентах всех родов.
Что происходит с плацентой после рождения?
После родов плаценту можно отправить на патологоанатомическое обследование, если у вас возникли какие-либо осложнения во время родов.Но если все прошло гладко, у вас есть несколько вариантов послеродовой плаценты. Некоторые пациенты хотят забрать его домой и закопать в специально отведенном месте, что является традицией в определенных культурах.
Возможно, вы слышали, что некоторые женщины предпочитают есть плаценту, что называется плацентофагией. Причина? Сторонники этой практики считают, что, употребляя в пищу послед, женщины могут минимизировать риск анемии (поскольку этот орган богат железом), увеличить количество грудного молока, восстановить баланс гормонов и, возможно, снизить вероятность развития послеродовой депрессии или PPD.
Имейте в виду, что нет крупных исследований, подтверждающих употребление плаценты в пищу, и, фактически, могут быть некоторые проблемы со здоровьем, связанные с этой практикой. Основные медицинские эксперты в подавляющем большинстве говорят, что нет доказанной причины есть плаценту, и Центры по контролю и профилактике заболеваний (CDC) предостерегли от этого после того, как новорожденный, чья мать съела зараженные капсулы плаценты, был инфицирован стрептококком группы B.
Какой бы выбор вы ни сделали в отношении плаценты после родов, знайте, что в больницах обычно требуется, чтобы этот орган забрали и вывезли из учреждения в течение определенного периода времени.Если вы все же решите съесть плаценту, несмотря на риски, вам следует позаботиться о том, чтобы она была должным образом охлаждена и забрана из больницы относительно вскоре после родов, а затем отправить ее для профессиональной подготовки и следовать правилам безопасной подготовки.
Нижняя строка? Постарайтесь не беспокоиться об этом заключительном этапе родов! Обычно он короткий, в основном безболезненный и может привести к быстрому наложению швов, пока вы обнимаете своего милого ребенка и связываете его новой семьей.Поедание плаценты: безопасность, преимущества и риски
Животные делают это.Китайская медицина отстаивала это на протяжении веков. Хотя употребление плаценты в пищу, так называемая плацентофагия, не новость, в последние годы она вызывает много шума. Мамы, постоянно находящиеся в центре внимания, сообщают, что пробуют эту практику в надежде, что употребление в пищу плаценты поможет избежать детской хандры и повысит уровень послеродовой энергии.
Теоретически эта тенденция имеет определенный смысл. В конце концов, плацента — это внутриутробный источник питания ребенка, обеспечивающий плод всеми витаминами, минералами и питательными веществами, не говоря уже о кислороде, чтобы из нескольких клеток он превратился в полноценного крошечного человека.
Плацента также богата железом и витаминами B6 и B12, а также эстрогеном и прогестероном, репродуктивными гормонами, которых много во время беременности, но снижается после родов, что потенциально может способствовать послеродовой депрессии (PPD).
Почему люди едят плаценту?
Поклонники практики говорят, что употребление в пищу плаценты может предотвратить анемию, помочь увеличить выработку молока, сбалансировать гормоны и снизить ваши шансы на PPD — но только если вы едите самостоятельно.( Никогда не ешьте плаценту другой женщины; плаценты не стерильны, поэтому существует риск заболевания.) Сторонники также отмечают, что большинство других млекопитающих обычно едят свою плаценту.
Каковы преимущества поедания плаценты?
На самом деле существует не так много доказательств того, что эта практика действительно приносит пользу людям. Несколько небольших исследований связали поедание плаценты с увеличением количества грудного молока и облегчением боли — последнее только у крыс. Но никакие исследования не изучали возможные риски, если таковые имеются, проглатывания тканей человека.
В случае некоторых состояний беременности, таких как, например, преэклампсия, плацента может содержать некоторые стрессовые белки. Никто на самом деле не знает, какой эффект оказывают эти белки, если они есть, если вы их потребляете. Итог: в подавляющем большинстве случаев основные медицинские эксперты считают — и крупные исследования показали, — что нет доказанной причины есть плаценту.
Фактически, Центры по контролю и профилактике заболеваний (CDC) предостерегли от употребления в пищу плаценты, отчасти из-за инцидента, когда новорожденный был инфицирован стрептококком группы B после того, как мать съела зараженные капсулы плаценты.
Что делать, если вы решили съесть плаценту, несмотря на риски
Вам все еще любопытно попробовать, если вы не воспользуетесь некоторыми из животворных сил плаценты? Тогда имейте в виду следующее:
- Проконсультируйтесь в своей больнице или родильном доме — до , когда у вас начнутся роды. Большинство больниц обрабатывают плаценту как медицинские или биологически опасные отходы и утилизируют ее вместе с другими отходами, такими как иглы и кровь. Если вы хотите сохранить свою, вам нужно об этом заранее договориться.Также посоветуйтесь со своим практикующим. Если он или она не является поклонником плацентофагии, вы можете попытаться найти более услужливого поставщика услуг или подать прошение об изменении процедуры.
- Отправьте его на профессиональную подготовку. Самый распространенный способ съесть плаценту — и его легче всего проглотить — это таблетки. В процессе, называемом инкапсуляцией плаценты, ваша плацента сушится, измельчается и запечатывается в капсулы размером с витамин. Многие компании сделают это за вас, но за это придется заплатить.Кроме того, CDC предупреждает, что нет стандартов эффективности или безопасности для стерилизации и обработки плаценты. Поэтому, хотя медицинские учреждения проверяют мам до родов на наличие ранее существовавших инфекций, таких как ВИЧ, гепатиты B и C, герпес, хламидиоз, сифилис и болезнь Лайма, некоторые из них не изучают инфекции, возникающие во время или после родов. И хотя компании предпринимают шаги по уничтожению бактерий, этих шагов может хватить, а может и хватить, чтобы избавиться от всех потенциальных вредоносных ошибок.
- Соблюдайте правила безопасной подготовки. Если вы решите подготовить плаценту дома, в Интернете можно будет найти все необходимое для самостоятельного приготовления, наборы и инструкции.Заморозьте его в чистом контейнере или сразу приготовьте, так как плацента, как и любое «мясо», может испортиться. Некоторые молодые мамы нанимают профессиональных подготовителей плаценты — многие акушерки теперь знают, как подготовить и плаценту, — которые обезвоживают ее, измельчают в порошок и превращают порошок в таблетки, которые можно глотать ежедневно. Если вы идете этим путем, убедитесь, что в смесь не добавлены другие травы или неизвестные ингредиенты. Другие матери с более сильным желудком отрезают оболочки (тонкий слой ткани) от плаценты, а затем готовят его, как любой другой вид мяса: в тушеном мясе, соусе для спагетти, чили или котлетах.Или вы можете приготовить смузи из замороженной плаценты.
- Следите за собой. Независимо от того, как вы решили помыть плаценту, прекратите принимать таблетки или есть мясо, если вы почувствуете себя плохо после его проглатывания. И если вы действительно испытываете PPD, не ждите, пока сработает «магия» плаценты. Немедленно поговорите со своим врачом, чтобы получить надлежащее лечение для защиты себя и своего ребенка, которое может включать терапию или антидепрессанты.
Первый триместр беременности — от 0 до 8 недель
Недели с 1 по 2 — подготовка к овуляции
Ваши недели беременности начинаются с первого дня последней менструации.Это означает, что в первые две недели вы фактически не беременны. Ваше тело будет готовиться к овуляции как обычно.
Вы овулируете (выпускаете яйцеклетку) примерно через две недели после первого дня менструации. Это будет зависеть от продолжительности вашего менструального цикла.
Неделя 3 — оплодотворение
Как только вы выпускаете яйцеклетку, она начинает перемещаться по маточной трубе. Это трубка, по которой яйцеклетка из яичника попадает в матку. После секса в маточной трубе может быть сперма.В момент зачатия один из сперматозоидов входит в яйцеклетку и оплодотворяет ее.
После оплодотворения оплодотворенная яйцеклетка продолжает двигаться к матке. Он начинается с единой клетки, которая снова и снова делится.
К тому времени, когда оплодотворенная яйцеклетка достигает матки, она становится полым шаром клеток, известным как бластоциста. Как только бластоциста достигнет матки, она превратится в эмбрион. Это называется имплантацией.
Неделя 4 — имплантация
На 4–5 неделях ранней беременности бластоциста растет и развивается в слизистой оболочке матки.Внешние клетки тянутся, образуя связь с кровоснабжением матери. Через некоторое время в них образуется плацента (послед). Внутренняя группа клеток разовьется в эмбрион. Эти внутренние клетки сначала образуют три слоя.
Каждый из этих слоев превратится в разные части тела:
- внутренний слой — он становится дыхательной и пищеварительной системами и включает легкие, желудок, кишечник и мочевой пузырь.
- средний слой — это сердце, кровь. сосуды, мышцы и кости
- Внешний слой — это мозг и нервная система, линзы глаза, зубная эмаль, кожа и ногти.
В эти первые недели эмбрион прикрепляется к крошечному желточному мешку.Этот мешок обеспечивает питание эмбриона. Через несколько недель плацента полностью сформируется и возьмет на себя передачу питательных веществ эмбриону.
Клетки плаценты прорастают глубоко в стенку матки. Здесь они налаживают обильное кровоснабжение. Это гарантирует, что эмбрион получит весь необходимый ему кислород и питательные вещества.
5 неделя беременности
Это время первой задержки менструации. Это когда большинство женщин только начинают думать, что они беременны.
Эмбрион производит больше гормона беременности (ХГЧ) — из-за этого яичники перестают выделять яйцеклетки. Ваши яичники также будут производить больше эстрогена и прогестерона — эти гормоны останавливают менструальный цикл и помогают плаценте (последу) расти.
Гормон беременности, ХГЧ, также присутствует в вашей моче (моча). На этом этапе у вас может быть достаточно гормона в моче, чтобы домашний тест на беременность оказался положительным.
На этом этапе нервная система уже развивается.Основы для основных органов также на месте. Эмбрион составляет около 2 мм в длину и размером с кунжутное семя.
Внешний слой клеток эмбриона образует бороздку и складки, образуя полую трубку, называемую нервной трубкой. Это станет головным и спинным мозгом.
В то же время сердце формируется как простая трубчатая структура. У эмбриона уже есть собственные кровеносные сосуды, и кровь начинает циркулировать. Нить этих кровеносных сосудов соединит вас с эмбрионом и станет пуповиной.
6 неделя беременности
На 6–7 неделе у эмбриона появляется большая выпуклость в области сердца и шишка на головном конце нервной трубки. Эта шишка станет мозгом и головой. Эмбрион изогнут и имеет хвост — немного похож на маленького головастика.
Иногда на этой стадии можно увидеть сердцебиение на УЗИ влагалища.
Развивающиеся руки и ноги становятся видимыми в виде небольших вздутий (зачатков конечностей). Маленькие ямочки на голове станут ушами, а там, где будут глаза, будут утолщения.У эмбриона тонкий слой прозрачной кожи. К концу 6 недели эмбрион размером с чечевицу.
7 неделя беременности
К 7 неделям эмбрион от головы до низа вырастает примерно до 10 мм в длину. Это измерение называется длиной от макушки до крестца.
Мозг быстро растет, и в результате голова растет быстрее, чем остальное тело. У эмбриона большой лоб, а глаза и уши продолжают развиваться.
Внутреннее ухо начинает развиваться, но внешнее ухо сбоку головы не появляется еще пару недель.
Зачатки конечностей начинают формировать хрящи, которые переходят в кости ног и рук. Зачатки рук становятся длиннее, а концы сглаживаются — они станут руками.
Нервные клетки продолжают размножаться и развиваться. Головной и спинной мозг (нервная система) начинает формироваться. К концу 7-й недели эмбрион становится примерно такого же размера, как горошина.
8-я неделя беременности
К 8-й неделе беременности эмбрион называется «плодом».
На этом этапе ноги удлиняются и немного напоминают лопасти.Различные части ноги еще не различимы. Пройдет немного больше времени, прежде чем разовьются колени, лодыжки, бедра и пальцы ног.
Плод все еще находится в околоплодных водах. Плацента продолжает развиваться и образует структуры, которые помогают прикрепить плаценту к стенке матки.
Плод все еще получает питание из желточного мешка. К концу 8 недели зародыш примерно такой же длины, как малина.
Связанная тема
9-12 неделя беременности
Чего ожидать в первом триместре
Вакцины, необходимые во время беременности
Последняя проверка страницы: 14.11.2018
Срок следующей проверки: 14.11.2021
Когда образуется плацента? Все о развитии плаценты
South_agency / Getty ImagesКогда дело доходит до беременности, плацента играет большую роль.В конце концов, это совершенно новый орган, который ваше беременное тело растет вместе с вашим малышом, чтобы служить своего рода универсальным магазином для нужд вашего ребенка. Но даже если вы знаете основы этого физиологического чуда, у вас, вероятно, есть другие вопросы. Когда образуется плацента? И что именно он делает?
На протяжении всей беременности ваш акушер или поставщик медицинских услуг будет следить как за вашим ребенком, так и за плацентой, потому что они неизменно связаны. Итак, чтобы вы лучше узнали об этом новом жизненно важном органе для беременных, мы предлагаем вам ускоренный курс по развитию плаценты.
Хотите расширить свои знания о беременности, чтобы помочь вам на пути к материнству? Ознакомьтесь с нашим пакетом статей, посвященных беременности, на такие темы, как стимулирование родов, планы здорового питания, идеи, связанные с настоящим, и борьба с болью в ребрах.
Что такое плацента?
Плацента — это временный орган, который развивается в матке во время беременности. Согласно клинике Mayo Clinic, он «обеспечивает вашего растущего ребенка кислородом и питательными веществами, а также удаляет продукты жизнедеятельности из пищи вашего ребенка.По сути, это спасательный круг между растущим ребенком и кровоснабжением.
Материнский орган плода, плацента функционирует с двумя компонентами: плацентой плода (хорион frondosum) и материнской плацентой (decidua basalis). Они развиваются из тех же бластоцист, которые образуют ткань матки ребенка и матери соответственно.
Когда образуется плацента?
Чтобы понять, когда образуется плацента, нужно взглянуть на весь путь. Итак, вот небольшое напоминание.Во время овуляции яйцеклетка покидает яичник и направляется через маточную трубу. Надежда? Это будет удобрение. Если это произойдет, яйцеклетка (называемая зиготой) и сперматозоид начнут формировать плод. Находясь в фаллопиевой трубе, зигота завершает деление клеток, которое продолжается, когда достигает матки. В этот момент он становится бластоцистой. Некоторые из этих клеток начинают формировать плаценту, в то время как другие идут к формированию плода с внедрением бластоцисты в эндометрий (процесс, известный как имплантация).
К концу 8-й недели оплодотворения или примерно 10-й недели беременности эмбрион считается плодом. Плацента сформировалась, начала расти и развиваться. К 18–20 неделе плацента полностью формируется, но продолжает расти на протяжении всей беременности. К 34 неделе беременности плацента официально считается «зрелой».
Когда начинает действовать плацента?
Плацента, очевидно, выполняет некоторые важные функции, такие как выработка гормонов и доставка питательных веществ к вашему маленькому самородку.Любопытно, когда он займется этими делами? Что ж, каждая женщина и каждая беременность индивидуальны, поэтому нет абсолютного правила. Тем не менее, плацента обычно берет верх на сроке от 8 до 12 недель беременности. Среднее время составляет около 10 недель.
Что такое передняя плацента?
Передняя плацента — это место расположения плаценты внутри матки. В большинстве случаев матка находится спереди, ближе всего к животу. Обычно оплодотворенная яйцеклетка располагается на задней части матки, которая находится ближе к позвоночнику.Но когда плацента вырастает в передней части матки, ребенок плывет за ней. Но не волнуйтесь — это положение никак не повлияет на вашего ребенка. Они не прочь отойти буквально на заднее сиденье плаценты! К тому же это вам ни капли не навредит.
Однако это действительно означает, что вы, вероятно, не сможете почувствовать толчки или движения вашего ребенка, потому что плацента будет смягчать крошечные удары вашего ребенка. Из-за этого врачу может быть трудно услышать сердцебиение ребенка.
Какие возможны плацентарные осложнения?
Если все идет по плану, плацента прикрепляется к стенке матки и растет вместе с ней. К сожалению, все может пойти наперекосяк. Вот несколько возможных нарушений плаценты:
- Предлежание плаценты : Когда плацента растет в самой нижней части матки, покрывая всю или часть шейки матки.
- Отслойка плаценты : Когда плацента отделяется от стенки матки.
- Приросшая плацента : Когда плацента полностью или частично проникает слишком глубоко в стенку матки.
- Кальцинированная плацента : Когда небольшие отложения кальция накапливаются на плаценте.
- Передняя плацента : Когда плацента прикрепляется к передней части желудка (что, к сведению, не столько проблема, сколько разновидность развития плаценты).
- Плацентарная недостаточность : Когда плацента не может обеспечить плод достаточным количеством кислорода и питательных веществ, состояние, требующее наблюдения.
На протяжении всей беременности ваш акушер будет проверять состояние вашей плаценты и ее положение. Они сообщат вам о любых потенциальных проблемах как можно скорее, чтобы вы вместе выбрали лучший курс лечения.
Что такое амниотический мешок?
Амниотический мешок — это тонкая прозрачная оболочка, удерживающая плод и являющаяся частью плаценты. Он состоит из двух мембран. Внутренний называется амнионом и содержит околоплодные воды и плод.Внешний член называется хорионом и содержит амнион. Назначение этого мешочка — защитить ребенка от повреждений и поддерживать температуру внутри плода. В начале беременности околоплодные воды наполняются водой матери, но по мере роста ребенка она состоит из мочи ребенка. (Ага. Вы правильно прочитали.) Амниотический мешок также наполнен питательными веществами, гормонами и антителами.
Каковы преимущества поедания плаценты?
Некоторые женщины едят свою плаценту, и, хотя это может показаться немного странным, те, кто действительно считают, что перекусывание последа приносит большую пользу для здоровья.
Если говорить полностью, ни одно из этих преимуществ для здоровья не было научно доказано. Однако некоторые женщины считают, что употребление плаценты может помочь предотвратить послеродовую депрессию; улучшить настроение, энергию и количество молока; и лечить послеродовое кровотечение. Итак, если вы хотите попробовать свою плаценту, вы можете приготовить ее, съесть сырой, превратить в таблетку или бросить в смузи.
5 проблем с плацентой, о которых должна знать каждая женщина
Ее вторая беременность, однако, была почти идеальной до родов.Ей было 32 года, и из-за ее истории она ежедневно принимала детский аспирин. Глобальные исследования показали, что ежедневный прием аспирина улучшает результаты и снижает риск преэклампсии на 30%. Исследования показывают, что это помогает сосудам лучше прикрепляться к матке и оставаться открытыми во время беременности.
«Моя вторая беременность, я принимала аспирин, ребенок рос хорошо, у меня истек срок родов, но у меня все еще развилась преэклампсия, но на этот раз это была одна неделя после родов», — говорит она.
Через неделю после родов она все еще была опухшей, никогда не теряла жидкости после родов, чувствовала усталость и одышку.У нее было высокое кровяное давление. В итоге она была госпитализирована на 72 часа, чтобы получить магний для предотвращения судорог.
Опыт сделал ее более опытным врачом.
«Каждый раз, когда я начинаю принимать магний женщине, я говорю с ней из личного кабинета о том, как он может заставить ее себя чувствовать, о проблемах высокого кровяного давления во время беременности и о том, как вы с ним справляетесь», — говорит Таунсел.
Предлежание плацентыПредлежание плаценты возникает, когда плацента блокирует или частично блокирует шейку матки, которая является входом в матку.Это проблема, потому что ребенок проходит через шейку матки и родовые пути во время родов через естественные родовые пути.
Симптомы этого состояния включают судороги и кровотечение, обычно через 20 недель. Лечение включает прием лекарств, тазовый отдых и ограничения активности, включая секс. Если состояние не может разрешиться само по себе, что случается часто, обычно рожают путем кесарева сечения.
Исследователи не уверены в причине предлежания плаценты, но часто это связано с женщинами, которые ранее рожали, имели шрамы на матке или вынашивали нескольких детей.Чаще встречается у небелых женщин, лиц старше 35 лет и пациентов, курящих или употребляющих кокаин.
«Хотя риск кровотечения и преждевременных родов выше, часто эти беременности проходят нормально, если диагностировано предлежание плаценты», — говорит Таунсель.
Отслойка плацентыОчень опасное состояние как для мамы, так и для ребенка. Отслойка плаценты возникает, когда плацента преждевременно отделяется от стенки матки. Это может привести к прекращению поступления кислорода и питательных веществ к ребенку, ограничению его роста или к преждевременным или мертворожденным родам.
«Это также может привести к сильному кровотечению у мамы и быть опасным для ее жизни», — говорит Таунсел. Это может привести к переливанию крови, почечной недостаточности, проблемам со свертыванием крови или гистерэктомии.
Иногда это происходит, когда мама переживает травму, например, падение, автомобильную аварию или удар в живот. Причиной также может быть быстрая потеря околоплодных вод, которые смягчают матку ребенка.
Другие факторы, увеличивающие риск:
Гипертония или любые состояния, связанные с высоким кровяным давлением, такие как преэклампсия
Курение
Употребление кокаина
Инфекция в матке
Возраст, особенно старше 40 лет
Это не то, что вы можете предотвратить, говорит Таунсел, но вы можете снизить риски, отказавшись от курения и употребления наркотиков.В случае травмы живота немедленно обратитесь к врачу.
Спектр вросшей плацентыИногда плацента слишком хорошо прикрепляется к матке. Если он распространяется слишком далеко в матку, это называется приросшей плацентой. Он может даже достигнуть мочевого пузыря или обернуться вокруг прямой кишки.
Часто это состояние остается незамеченным до тех пор, пока после родов не отделяется плацента от стенки матки. Иногда часть или все зависает. Удаление может привести к серьезной кровопотере после родов.Иногда в таком случае врач должен выполнить гистерэктомию.
«Сообщается, что у Ким Кардашьян была эта проблема (во время первой беременности), когда ее плацента вторглась в матку и не могла быть безопасно отсоединена во время родов», — говорит Таунсел.
Еще одно родственное заболевание — прирост плаценты, когда плацента проникает в мышцы матки. Перкрета плаценты возникает, когда плацента прорастает через стенку матки.
Причина неизвестна, но риски выше для тех, кто ранее перенес операцию на матке (предыдущее кесарево сечение или другие операции на матке), ранее были дефекты маточных мышц или у женщин старше 35 лет.Иногда это происходит без видимой причины.
«Медицинское образование, санитарная грамотность и защита интересов себя и других очень важны», — говорит Таунсел. «Женщинам просто нужно знать, что могут возникнуть проблемы с плацентой. Вот как мы улучшаем результаты ».
Вы и ваш ребенок на 4 неделе беременности
Ваш ребенок на 4 неделе
На 4–5 неделях беременности эмбрион растет и развивается в слизистой оболочке матки.
Внешние клетки соединяются с кровью матери.Внутренние клетки образуют 2, а затем 3 слоя.
Каждый из этих слоев превращается в разные части тела ребенка:
- внутренний слой становится дыхательной и пищеварительной системами, включая легкие, желудок, кишечник и мочевой пузырь
- средний слой становится сердцем, кровеносными сосудами , мышцы и кости
- внешний слой становится мозгом и нервной системой, линзами глаз, зубной эмалью, кожей и ногтями
В эти первые недели беременности эмбрион прикрепляется к крошечному желточному мешку, который обеспечивает питание.
Через несколько недель плацента полностью сформируется и возьмет на себя передачу питательных веществ эмбриону.
Эмбрион окружен жидкостью внутри амниотического мешка. Это внешний слой этого мешка, который перерастает в плаценту.
Клетки плаценты прорастают глубоко в стенку матки, обеспечивая хорошее кровоснабжение. Это гарантирует, что ребенок получит весь необходимый ему кислород и питательные вещества.
Вы в 4 недели
Зачатие обычно происходит примерно через 2 недели после последней менструации, примерно в то время, когда вы выпускаете яйцеклетку (овуляцию).
В первые 4 недели беременности вы, вероятно, не заметите никаких симптомов.
Первое, что замечает большинство женщин, — это то, что у них не наступают месячные или у них могут быть другие признаки и симптомы беременности, такие как болезненность груди.
Большинство женщин подтверждают беременность с помощью теста на беременность.
Вы можете определить дату рождения ребенка. Эта дата может быть изменена при проведении ультразвукового исследования.
О чем следует подумать
На сайте Start4Life есть больше информации о вас и вашем ребенке на 4 неделе беременности.
Вы можете подписаться на еженедельную рассылку Start4Life, чтобы получать советы экспертов, видео и советы по беременности, родам и не только.
Видео: нужно ли принимать добавки во время беременности?
В этом видео акушерка объясняет, какие добавки вы можете принимать во время беременности.
Последний раз просмотр СМИ: 5 февраля 2020 г.
Срок сдачи обзора СМИ: 5 февраля 2023 г.
Последняя проверка страницы: 17 июля 2018 г.
Срок следующей проверки: 17 июля 2021 г.
Неделя 10 | Изучение плаценты
На 10 неделе беременности вы приближаетесь к концу первого триместра.Надеюсь, ваше утреннее недомогание начинает исчезать, и вы даже можете почувствовать себя немного более энергичным. Самым захватывающим событием на этой неделе является то, что сердце вашего ребенка полностью сформировано и бьется со скоростью 180 ударов в минуту (вдвое больше вашей скорости!), А его плацента достигает полного развития.
Ниже показано, как одна мама понимает, что на самом деле происходит внутри, на 10 неделе.
Плацента дает о себе знать — точка зрения одной мамы
Когда я ввела двузначные числа для количества недель беременности, я действительно почувствовала себя так, как будто мой ребенок и я куда-то шли; черты его лица формировались, а в крошечных деснах образовались молочные зубы.Осталось всего 30 недель! Я знала все о невероятных изменениях, которые произошли внутри моей матки с первого дня моей беременности, но я поняла, что у меня гораздо меньше понимания того, как мое тело достигло этого.
Всем известно, что с каждой беременностью есть плацента (ну, во всяком случае, самые умеренно заинтересованные стороны!), Но не все на самом деле поймут ее структуру и функцию и откуда она взялась. Информации о развитии плода очень много, но о плаценте гораздо меньше.Я лично понятия не имела, что это было одним из самых тревожных моментов моей беременности.
Я впервые начала испытывать ужасное утреннее недомогание, когда была на пятой неделе беременности. Однажды это началось очень внезапно. Я был в полном порядке и съел на обед бутерброд с тунцом. Я вернулся к работе на важной встрече и, пытаясь сосредоточиться на прогнозах первого квартала, меня внезапно охватила сильная тошнота. Совершенно ниоткуда. Излишне говорить, что мое участие во встрече было минимальным; все, что я мог сделать, это сразу же не вырвать.
С этого момента в течение пяти недель меня постоянно тошнило. Меня никогда не рвало, но тошнота никогда не проходила.
Я мог есть только определенные продукты, я не переносил большинство запахов и в основном питался бананами. На том этапе беременность была неблагодарным занятием, и попытаться скрыть это и то, как плохо я себя чувствовала, было почти невозможно.
Сестре моего партнера приближалась трапеза на день рождения, и я понятия не имел, как я собираюсь пережить это перед его семьей, едва могу смотреть на еду, не говоря уже о том, чтобы ее съесть.А за день до еды тошнота прекратилась так же внезапно, как и началась. Я была на 10 неделе беременности. Я не чувствовал себя идеально, но я определенно чувствовал себя намного лучше, и я снова мог есть полунормально. Я всегда ожидал, что болезнь вернется в какой-то момент, но этого не произошло.
После нескольких дней, когда я чувствовала себя относительно нормально, меня начал мучить тревожный страх, что тошнота прошла из-за того, что с беременностью что-то не так. Я читал все о выкидышах и пропущенных выкидышах, и я практически заставил себя снова почувствовать себя плохо.Но я этого не сделал. Я совсем не чувствовал недомогания.
Так продолжалось несколько дней, и беспокойство стало мешать моей работе, семейной жизни — всему. Я просто не могла избавиться от страха, что мой ребенок умер в утробе матери, и именно поэтому симптомы моей беременности исчезли. В конце концов, со слезами на глазах я решил позвонить своей акушерке и узнать, что она скажет. И я был так рад, что сделал это, потому что она мгновенно успокоила меня.
«Плацента развивается вместе с ребенком с момента оплодотворения, — сказала она мне, — но на самом деле она не достигает своей полной функции до 10 недели беременности.После того, как плацента полностью сформировалась, она берет на себя работу по поддержке ребенка, и гормоны, которые циркулируют по вашему телу, заставляя вас чувствовать себя больным и больным, уводятся через нее. У некоторых женщин это означает, что их утреннее недомогание проходит довольно быстро ».
Я объяснила, что со мной случилось, и как я волновалась, и она смогла убедить меня, что потеря симптомов беременности на этом этапе — это совершенно нормально. Я понятия не имел, что именно моя плацента делает внутри меня, поэтому я собрал некоторые плацентарные факты, которые помогли мне понять, что на самом деле происходило внутри моего тела на 10 неделе.
Что такое плацента?
Для тех, кто не в курсе, плацента — это многофункциональный орган, который развивается во время беременности, чтобы стать внутриутробной системой жизнеобеспечения вашего ребенка. Да, это действительно так важно; он связан с вашим ребенком через пуповину и будет поддерживать его на протяжении всей беременности.
Откуда это?
Я предположил, что плацента была создана исключительно матерью. Но на самом деле отец вашего ребенка тоже сыграл свою роль в его создании.На самых ранних стадиях после оплодотворения яйцеклетки образуется бластоциста (крошечный пучок клеток, который впоследствии станет вашим ребенком). И младенец, и плацента происходят из этой бластоцисты, а это означает, что мужская гамета приложила руку к ее формированию. Кто знал?!
Что на самом деле делает плацента?
Сама плацента прикрепляется к стенке матки и становится воротами для прохождения необходимого питания, кислорода и антител из организма матери к ребенку.

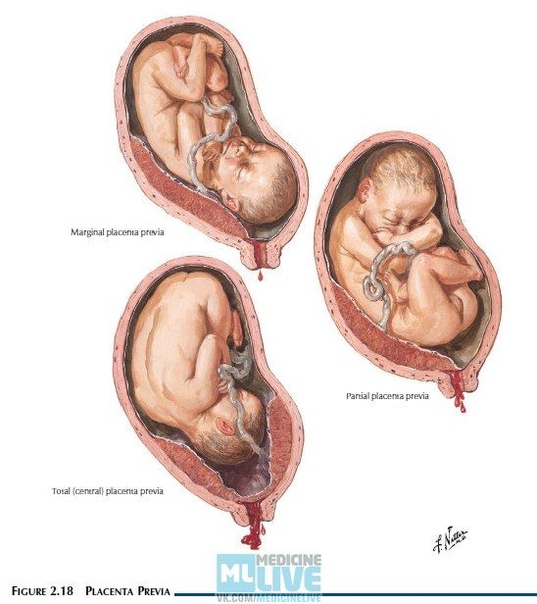 , Nikodijevic S., Desoye G., Majali-Martinez A. Different regulation of IRE1α and eIF2α pathways by oxygen and insulin in ACH-3P trophoblast model. // Reproduction — 2021 — Vol — NNULL — p.; PMID:33904834
, Nikodijevic S., Desoye G., Majali-Martinez A. Different regulation of IRE1α and eIF2α pathways by oxygen and insulin in ACH-3P trophoblast model. // Reproduction — 2021 — Vol — NNULL — p.; PMID:33904834
 Мочевина и другие продукты жизнедеятельности распадаются вследствие работы плаценты.
Мочевина и другие продукты жизнедеятельности распадаются вследствие работы плаценты.