Плоский плодный пузырь при родах причины: »»Идем на прорыв»». Зачем вскрывать плодный пузырь?
Плодный пузырь. Амниотомия | Mammyclub
В каком периоде родов проводится прокол плодного пузыря? Когда показана амниотомия? В чем именно заключается и как проводится процедура, разберем в этой статье.
Амниотомия. Что это такое?
От женщин, которые уже побывали на родах иногда можно услышать такое выражение, как «прокол пузыря». Если собеседницей молодой мамы является беременная женщина, после этой фразы ее глаза выражают неподдельный ужас.
Ключевое слово, которое так сильно пугает будущих мам — «прокол», поскольку оно сразу вызывает ассоциацию с неким болезненным уколом.
На самом деле это совсем не так.
Медицинский термин, обозначающий прокол, или вскрытие плодного пузыря, носит название «амниотомия». Проводят такую процедуру непосредственно в родильном отделении и только при условии, что для нее существуют серьезные показания.
Сразу нужно сказать, что прокол пузыря, также, как его естественный разрыв, — явление абсолютно безболезненное.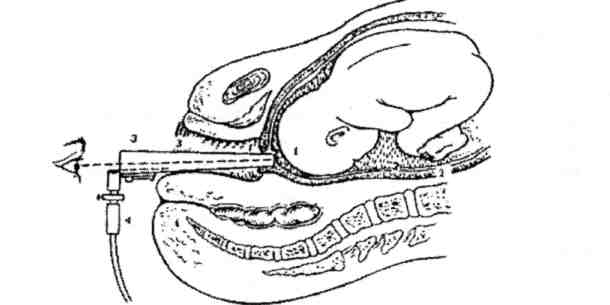
Чтобы понять, для чего в родах иногда требуется амниотомия, давайте разберем родовой процесс подробнее.
Плодный пузырь. Когда должен произойти разрыв плодных оболочек?
Считается, что в норме, роды должны начинаться с периодических сокращений матки – схваток. В первом периоде родов, нарастание частоты и интенсивности схваток способствуют сглаживанию и раскрытию шейки матки, а это в свою очередь помогает малышу беспрепятственно продвигаться по родовым путям. Но качественному раскрытию шейки помогает и плодный пузырь.
Во время увеличения давления в матке, он сильно напрягается, из-за чего амниотическая жидкость «стекает» в нижнюю область, внедряется в зев матки и способствует раскрытию шейки.
У женщин, которые рожают впервые, раскрытие шейки матки происходит в следующей последовательности:
- Сначала открывается внутренний зев матки;
- Затем происходит сглаживание и истончение шейки;
- В завершении открывается внешний шеечный зев.

У повторнородящих, наружный зев может оказаться открытым уже за несколько дней или даже недель до родов. А непосредственный процесс полного раскрытия происходит параллельно с процессом сглаживания и истончения.
Ко второму периоду родов, как правило шейка матки полностью раскрывается на 10-12 сантиметров, открывая «дорогу» для малыша. При нормальном течении родов, именно в этот период происходит естественный разрыв плодного пузыря, и передние околоплодные воды вытекают наружу.
Врачи называют этот небольшой объем амниотической жидкости – передним, поскольку он находится перед предлежащей частью плода, чаще всего, перед головкой. По мере того, как малыш двигается дальше, выливаются и остальные околоплодные воды, наибольший объем, безусловно «выходит» уже непосредственно после полного рождения ребенка.
Что происходит, если плодный пузырь разрывается до наступления схваток?
Иногда роды идут «не по порядку», и началу схваток предшествует излитие околоплодных вод.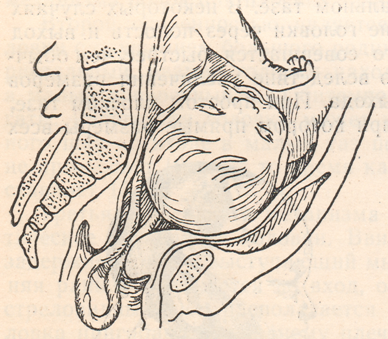
Не заметить подобного явления женщина не может, она либо сразу наблюдает «вытекший стакан воды», либо замечает на белье мокрое пятно, которое постепенно увеличивается в размерах.
Цвет и запах околоплодных вод имеет значение, обычно амниотическая жидкость полностью прозрачная или слегка розоватая. Но если к ней примешивается зеленый, черный или коричневый цвет, это означает, что в них присутствует мекконий – первородный кал плода. Такая ситуация требует ускорения родового процесса, поскольку малыш испытывает кислородное голодание. Примесь желтого цвета может говорить о наличии резус-конфликта, что тоже требует экстренной помощи.
Если воды отошли вне родильного отделения, нужно сразу же отправляться в роддом, при этом нужно знать точное время их излития, и по прибытию назвать его медперсоналу.
Если организм женщины готов к родам, схватки начнутся буквально сразу после разрыва пузыря, либо в ближайшие несколько часов. Но иногда родовая деятельность развивается очень медленно, либо полностью отсутствует.
То, что малыш уже не защищен плодными оболочками, может негативно сказаться на его здоровье, теперь он открыт для проникновения инфекции. Также, преждевременное излитие околоплодных вод может стать причиной гипоксии плода и затянуть родовой процесс в целом.
Амниотомия. Показания к вскрытию плодного пузыря
- Слабая родовая деятельность.
Характеризуется тем, что схватки присутствуют, но они не выразительные и непродолжительные, а их частота очень редкая.
- Нерегулярные и абсолютно неэффективные схватки, которые не приводят к раскрытию шейки матки

В медицине такое явление называется – прелиминарный период.
Выделяют физиологический (нормальный) прелиминарный период (НПП) и патологический (ППП).
НПП характеризуется опущением живота беременной, нерегулярными по частоте схваткообразными болями внизу живота, большими интервалами между ними, (так называемые «ложные» схватки), «зрелой» шейкой матки, отхождением слизистой пробки.
Подготовительные схватки могут длиться несколько часов и даже дней, прекращаться и возобновляться через сутки и более. Не лишают женщину сна и покоя. В этом периоде женщину наблюдают.
Патологический прелиминарный период (ППП) – сокращения матки (подготовительные схватки) болезненные, возникают в любое время суток, носят нерегулярный характер.
- Длительность ППП может составлять от 24 до 240 ч, лишая женщину сна и покоя.
- Созревания шейки матки не происходит, шейка матки «незрелая», не готова к родам.
- Часть плода расположена высоко, относительно входа в малый таз женщины.

- Частота схваток не увеличивается, сила не возрастает.
Необходимо лечение ППП, которое заключается в ускорении «созревания» шейки матки, убрать болезненное сокращение матки, добиться родовой деятельности. Максимальная продолжительность лечения 3-5 дней. При достижении «зрелости» шейки матки проводится ранняя амниотомия.
Вскрывать плодный пузырь при незрелой шейке – нельзя!
- Переношенная беременность.
Речь идет о действительном перенашивании плода, когда в плаценте начинаются необратимые процессы, которые уже не позволяют снабжать малыша кислородом и всеми необходимыми веществами. Ситуация опасна развитием внутриутробной гипоксии плода.
- Тяжелая преэклампсия.
Это одно из самых грозных осложнений беременности вызывает сбой работы многих внутренних органов и систем матери. У женщины повышается артериальное давление, происходит патологический скачек веса, за счет отека всего тела, появляется белок в моче – нарушается работа почек.
В наиболее тяжелых случаях появляются судороги и наступает кома. Безусловно, подобные осложнения могут отражаться и на здоровье малыша. В этом случае необходимо срочное родоразрешение, поэтому прокол пузыря является одной из первых процедур, которые позволяют ускорить процесс родов.
- Болезни матери.
Часто они связаны с нарушением работы сосудов, например, гипертония, проблемы с сердцем или почками. Также опасны сахарный диабет, хронические заболевания легких и пр.
Во время проведения амниотомии размеры матки уменьшаются, поскольку большая часть околоплодных вод уходит. Соответственно сама матка перестает оказывать повышенное давление на близлежащие сосуды, что в целом улучшает процесс кровообращения и снижает давление.
- Резус-конфликт.
Поскольку беременность с таким диагнозом считается проблемной, амниотомия может применяться, как один из методов стимуляции родовой деятельности.
Проводится редко, чаще при появлении признаков гемолитической болезни плода, что подтверждается на УЗИ, после результатов амниоцентеза и при повышении антител в крови беременной.
Существует вероятность, что при таком расположении плаценты, родовая деятельность вызовет ее отторжение. Безусловно, это очень опасно для плода, поскольку он перестает получать кислород.
При проведении вскрытия плодного пузыря, происходит излитие амниотической жидкости и головка плода прижимает плаценту. Таким образом, преждевременной отслойки не происходит.
Прокол пузыря проводится для того, чтобы сократить количество амниотической жидкости, которое вызывает перерастяжение стенок матки и может являться истинной причиной слабости родовой деятельности.
Также, эта процедура может помочь избежать выпадения петель пуповины, мелких частей тела плода, если бы околоплодные воды отошли самостоятельно.
- Слишком плотная структура плодной оболочки.
Иногда плодный пузырь вообще не разрывается, даже при полном раскрытии шейки матки. Это может произойти, если плодные оболочки слишком плотные или эластичные, иногда такой ситуации способствует слишком малое количество передних вод.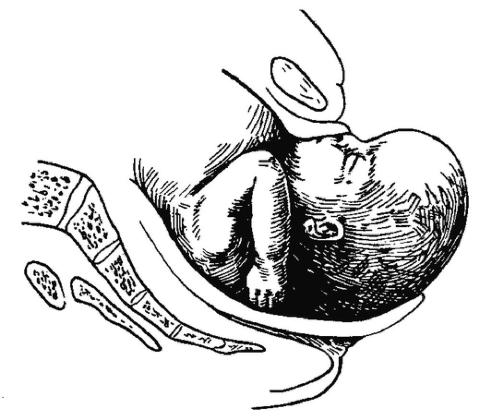
К сожалению, подобные роды могут стать достаточно сложными, поскольку малыш, «укутанный» в оболочки плода продвигается через родовые пути достаточно медленно. Кроме того, повышается риск преждевременной отслойки плаценты и внутриутробной гипоксии, если малыш сделает вдох сразу же после рождения.
В старину ребенок, прошедший через такие роды назывался, «рожденный в рубашке», и это считалось чудом. На самом деле, такие малыши действительно являлись счастливчиками, поскольку для них риск погибнуть был достаточно велик.
- Плоский плодный пузырь.
Это тот случай, когда особенность оболочек плода растягиваться может обернуться не в лучшую сторону. Чаще всего это происходит при маловодии, а передних вод может не быть во все, либо их количество очень незначительное.
Получается, что из-за отсутствия передних вод оболочка плода натягивается на его головке. В результате повышается вероятность аномального течения родов и преждевременной отслойки плаценты.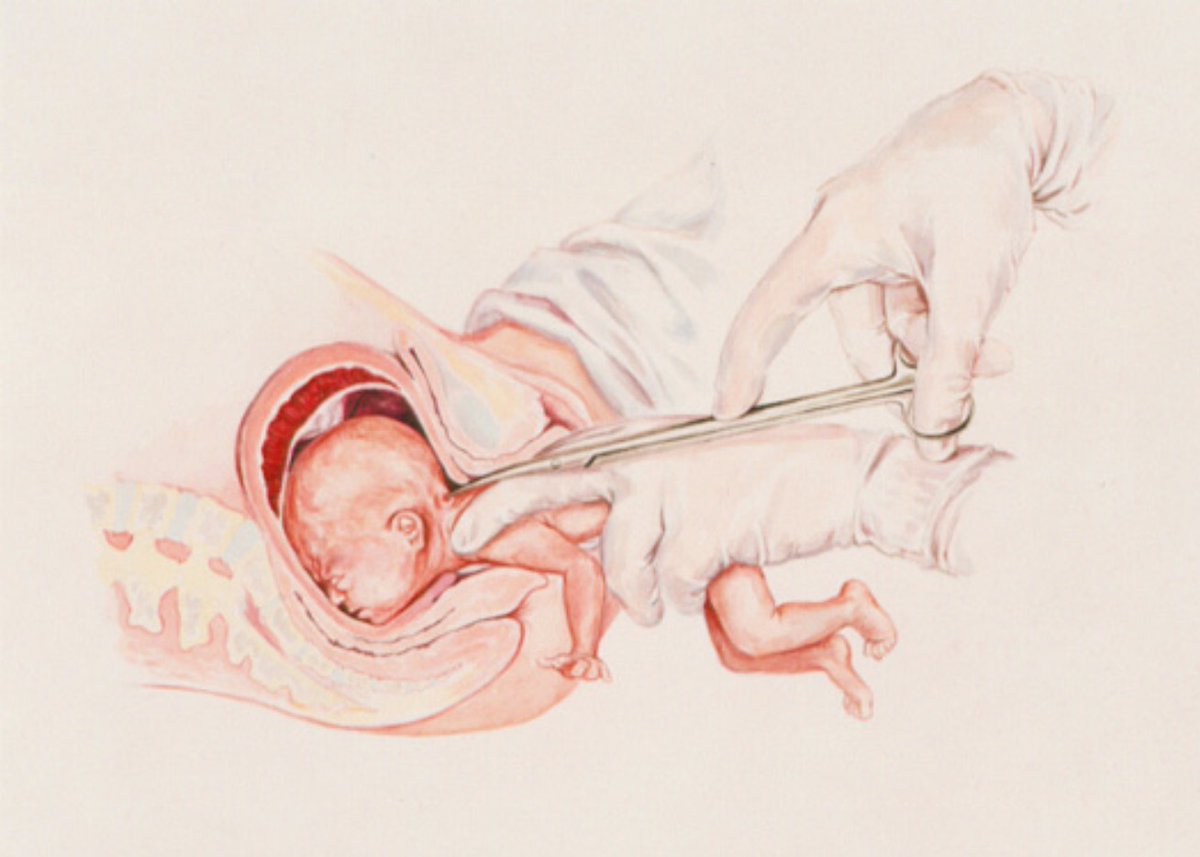
Амниотомию нельзя делать, если ребенок расположился высоко, появляется риск выпадения петель пуповины, а это вызывает очень серьезные последствия. Раннее, несвоевременное вскрытие плодных оболочек может привести к частичному сдавливанию пуповины, гипоксии плода и необходимости срочного проведения операции кесарева сечения.
- Многоплодная беременность.
Своевременное вскрытие плодного пузыря после рождения первого плода помогает предотвратить преждевременную отслойку плаценты, как родившегося, так и еще неродившегося второго плода, или их общей плаценты.
Преждевременная отслойка плаценты может произойти из-за быстрого уменьшения объема матки и понижения внутриматочного давления после рождения первого плода.
- Вскрытие плодного пузыря при раскрытии шейки матки на 6-8 см
В данной ситуации плодный пузырь уже не нужен, а его наличии наоборот может привести к внутриутробной гипоксии плода.
Амниотомия. Как проводится процедура?
Прокол плодного пузыря проводит врач акушер-гинеколог при влагалищном исследовании.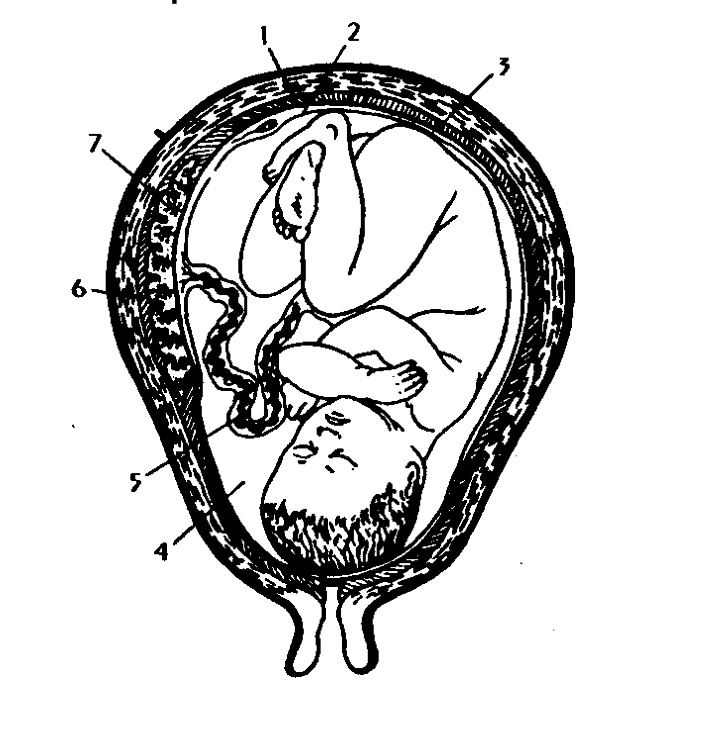 Для того, чтобы вскрыть плодные оболочки используется специальный стерильный медицинский инструмент, напоминающий длинный крючок (бранши пулевые щипцы). Этим инструментом врач подцепляет и прокалывает плодные оболочки.
Для того, чтобы вскрыть плодные оболочки используется специальный стерильный медицинский инструмент, напоминающий длинный крючок (бранши пулевые щипцы). Этим инструментом врач подцепляет и прокалывает плодные оболочки.
Сам прокол проводится на пике маточного сокращения, для того, чтобы плодные оболочки оазались максимально натянуты. Это препятствует травмированию (оцарапыванию) предлежащей части плода, — кожи головы младенца. Отверстие, полученное после прокола, врач расширяет вручную, постепенно вводит в него указательный, а затем, средний палец. Это позволяет околоплодной жидкости вытекать постепенно.
Еще раз напомним, процедура эта, абсолютно безболезненна, поскольку плодный пузырь лишен каких бы то ни было нервных рецепторов и окончаний. Женщине может быть неприятен сам влагалищный осмотр, но никаких болевых ощущений при проколе она не испытывает.
Понятно, что вскрытие плодного пузыря в каждом конкретном случае должно быть оправдано, поскольку он выполняет очень важные функции:
- Служит защитой плода от инфекций;
- Является своеобразной «подушкой безопасности» малыша от внешних повреждений;
- Создает условия для движения плода;
- Способствует развитию легких плода.

Получается, что в период максимально напряженных схваток, тело ребенка, защищенное плодными оболочками не испытывает сильного давления, а головка не меняет анатомической формы при прохождении через родовые пути. Если же оболочек нет, все эти неприятные ощущения усиливаются, а головка под воздействием сильного давления деформируется. С другой стороны, тоже самое происходит и в момент естественного разрыва плодных оболочек.
Плодный пузырь смягчает сами роды, делает их менее болезненными, а процесс раскрытия шейк матки более плавным. Некоторые женщины утверждают, что прокол пузыря вызвал у них ощущение грубого вмешательства в родовой процесс, поскольку идущие в нормальном темпе схватки, после вскрытия пузыря резко стали слишком болезненными и интенсивными.
В любом случае, рутинная амниотомия необоснована. Специалист обязан четко аргументировать причину, по которой появилась необходимость проведения этой процедуры.
показания и последствия.
 Что представляет собой плодный пузырь
Что представляет собой плодный пузырьПока женщина вынашивает плод, она открывает для себя множество новых фактов, интересуется всеми процессами, происходящими в ее организме. Любая будущая мамочка сильно переживает, если что-то идет не так. Очень важно, чтобы врач делился с беременной мнением о ее состоянии и давал ответы на все вопросы.
Например, актуальна тема плодных оболочек, поскольку с ними связаны многие нюансы, влияющие на вынашивание беременности и процесс родов.
Что представляет собой плодный пузырь
Орган включает в себя плодные оболочки и плаценту, заполнен амниотической жидкостью, формируется сразу после того, как зародыш закрепляется в матке. На протяжении всей беременности он окружает и защищает развивающийся организм.
Внутренняя часть (амнион) расположена со стороны плода, состоит из эпителиальной и соединительной ткани. Амнион играет основную роль в выведении продуктов распада, секретирует и резорбцирует амниотическую жидкость.
Хорион – средняя оболочка, в которой находится большое количество кровеносных сосудов. С его помощью плод получает через кровь питательные вещества и кислород для дыхания. Трофобласт – один из составляющих гладкого хориона, продуцирующий гормон, сохраняющий беременность (хорионический гонадотропин).
Наружная оболочка органа называется децидуальной или базальной. Основная функция децидуальной оболочки – защитная, но еще она участвует в обмене жидкостей между матерью и ребенком, а в первые дни зародыша насыщает его питательными веществами.
Пролабирование плодного пузыря
При такой патологии, как истмико-цервикальная недостаточность, несвоевременное размягчение и расширение шейки матки, может произойти пролабирование плодного яйца, то есть выпирание плодных оболочек в шейку матки. Это очень опасно преждевременными родами и выкидышем, поскольку давящий плод вместе с маткой, плацентой и амниотической жидкостью стимулируют цервикальный канал к его полному раскрытию и излитию околоплодных вод. Еще одна опасность в том, что при возникновении воспалительного процесса во влагалище инфекция переходит на плодный пузырь.
Еще одна опасность в том, что при возникновении воспалительного процесса во влагалище инфекция переходит на плодный пузырь.
Причинами, приводящими к истмико-цервикальной недостаточности (ИЦН), обычно являются:
- избыток мужского гормона или нехватка прогестерона в женском организме;
- многоплодная беременность;
- рубцы на матке после пережитых ранее травм, абортов;
- пороки развития матки.
Диагностировать патологию самим очень сложно. Одним из симптомов может быть подтекание вод, но это уже будет говорить о наличии необратимого процесса, когда беременность очень сложно сохранить. Чтобы не доводить до критического состояния, обязательно необходимо посещать все гинекологические осмотры и кабинеты УЗИ. При малейших подозрениях на ИЦН (наличие факторов, способствующих развитию болезни, тяжесть и дискомфорт во влагалище, нижней части живота) обратитесь к врачу за помощью и регулярно проходите все обследования.
Для того чтобы предупредить пролабирование плодного пузыря назначают постановку пессария либо наложение швов на шейку матки на ранних сроках беременности, до 18 недель. Перед родами швы и пессарий извлекаются.
Перед родами швы и пессарий извлекаются.
Рекомендуется постельный режим, особенно в моменты обострений, чтобы не нагружать шейку матки. За полгода до планируемой беременности, при явных показаниях, женщина может сделать пластику шейки, и, если необходимо, пройти гормональное лечение.
Плоский плодный пузырь – опасно ли это?
В норме между предлежащей частью органа и нижней оболочкой содержится примерно 200 мл жидкости. Если же объем передних вод составляет меньше указанной нормы, ставится диагноз плоский плодный пузырь. Причины возникновения подобного нарушения могут быть различны: инфекции матери и малыша (в том числе и TORCH), маловодие, любые отклонения от нормы во внутриутробном развитии, хронические заболевания женских половых органов у беременной.
При данном состоянии нижние оболочки органа натягиваются на головку ребенка, что препятствует давлению матки на цервикальный канал в период родовой готовности. Из-за этого роды приходится стимулировать. Иногда патология может приводить к отслоению плаценты, которая угрожает жизни малыша.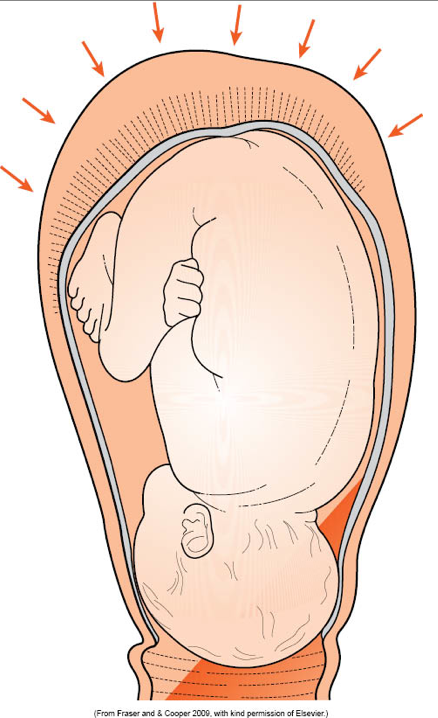
Обычно прокол пузыря во время родов решает проблему: начинает выделяться окситоцин, стимулирующий сокращения матки и возникновение схваток. Если не происходит никаких других осложнений, женщина рожает здорового малыша. При постановлении диагноза во время беременности врач назначает женщине обследование, прием некоторых препаратов и полноценное питание с преобладанием мясных и молочных продуктов, фруктов, овощей, рыбы.
Зачем и когда делаются процедура прокола?
Бывают случаи, когда оболочки, покрывающие плод, не лопаются самостоятельно при родах либо существует риск тяжелых осложнений на поздних сроках, и приходится искусственно вызывать роды. Тогда производится амниотомия – прокол плодного пузыря, то есть разрыв его оболочек специальным инструментом.
Процедура проводится только по показаниям:
- стимуляция родов при перенашивании беременности, более 41 недели, резус-конфликте, гестозе беременной;
- слабая родовая активность;
- затяжные роды, длящиеся несколько суток;
- плоский плодный пузырь;
- слишком плотные оболочки, которые не разрываются самостоятельно во время родов;
- предлежание плаценты.

Удобнее всего проводить процедуру на гинекологическом кресле во время осмотра.
Только после оценки степени раскрытия маточного зева и готовности женщины к родам, а также получив согласие роженицы, врач имеет право приступить к амниотомии. Соблюдая все правила антисептики, акушер-гинеколог вводит браншу пулевых щипцов в цервикальный канал и производит прокол плодных оболочек. Во время проведения процедуры врач задействует свои пальцы, чтобы помочь передним водам отойти. Амниотомия длится до 5 минут. Женщина при этом ощущает лишь вытекание амниотической жидкости.
В зависимости от периода проведения процедуры прокол бывает:
- своевременным – когда шейка матки раскрыта на 7 см и уже готова к родам;
- ранним – когда родовая деятельность уже началась, но маточный зев еще не раскрылся полностью;
- запоздалым – произошло полное раскрытие цервикального канала, родовая деятельность прогрессирует, а разрыва оболочек так и не наблюдается;
- преждевременным – еще до того, как начнутся роды.
 Когда существует риск осложнений, и при этом родовая активность отсутствует, прокол плодного пузыря производят без схваток.
Когда существует риск осложнений, и при этом родовая активность отсутствует, прокол плодного пузыря производят без схваток.
Отслоение органа
Одним из методов искусственной стимуляции родов является отслоение пузыря. Проводится процедура в том случае, когда по неделям беременности выявляется перенашивание, а схваток и других признаков родовой активности не наступает. Особое внимание следует заострить на состоянии маточного зева: если он хоть немного раскрыт, можно приступать к манипуляции. В случае полностью сомкнутого канала шейки матки отслоение оболочек откладывается на другой день.
Чтобы отслоить часть плодного пузыря, врач вводит свой палец в маточный зев и производит им круговое движение между нижней частью оболочек плода и краем шейки матки. Подобная манипуляция отделяет пузырь от нижней части матки. В результате этого происходит выработка специальных гормонов, возбуждающих родовую деятельность.
Проводится прокол плодного пузыря? Когда показана амниотомия? В чем именно заключается и как проводится процедура, разберем в этой статье.
Амниотомия. Что это такое?
От женщин, которые уже побывали на родах иногда можно услышать такое выражение, как «прокол пузыря». Если собеседницей молодой мамы является беременная женщина, после этой фразы ее глаза выражают неподдельный ужас.
Ключевое слово, которое так сильно пугает будущих мам — «прокол», поскольку оно сразу вызывает ассоциацию с неким болезненным уколом.
На самом деле это совсем не так.
Медицинский термин, обозначающий прокол, или вскрытие плодного пузыря, носит название «амниотомия». Проводят такую процедуру непосредственно в родильном отделении и только при условии, что для нее существуют серьезные показания.
Сразу нужно сказать, что прокол пузыря, также, как его естественный разрыв, — явление абсолютно безболезненное. Дело в том, что плодный пузырь не имеет нервных окончаний, поэтому женщина практически ничего не чувствует, за исключением вытекания теплой амниотической жидкости.
Чтобы понять, для чего в родах иногда требуется амниотомия, давайте разберем родовой процесс подробнее.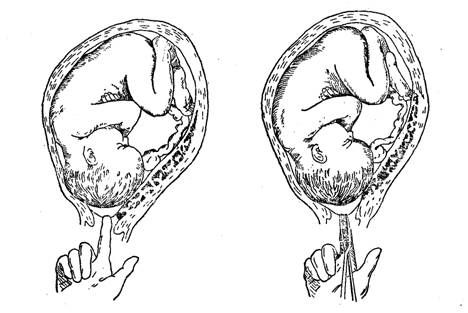
Плодный пузырь. Когда должен произойти разрыв плодных оболочек?
Считается, что в норме, должны начинаться с периодических сокращений матки — схваток. В первом периоде родов, нарастание частоты и интенсивности схваток способствуют сглаживанию и раскрытию шейки матки, а это в свою очередь помогает малышу беспрепятственно продвигаться по родовым путям. Но качественному раскрытию шейки помогает и плодный пузырь.
Во время увеличения давления в матке, он сильно напрягается, из-за чего амниотическая жидкость «стекает» в нижнюю область, внедряется в зев матки и способствует раскрытию шейки.
У женщин, которые рожают впервые, раскрытие шейки матки происходит в следующей последовательности:
- Сначала открывается внутренний зев матки;
- Затем происходит сглаживание и истончение шейки;
- В завершении открывается внешний шеечный зев.
У повторнородящих, наружный зев может оказаться открытым уже за несколько дней или даже недель до родов. А непосредственный процесс полного раскрытия происходит параллельно с процессом сглаживания и истончения.
А непосредственный процесс полного раскрытия происходит параллельно с процессом сглаживания и истончения.
Ко второму периоду родов, как правило шейка матки полностью раскрывается на 10-12 сантиметров, открывая «дорогу» для малыша. При нормальном течении родов, именно в этот период происходит естественный разрыв плодного пузыря, и передние околоплодные воды вытекают наружу.
Врачи называют этот небольшой объем амниотической жидкости — передним, поскольку он находится перед предлежащей частью плода, чаще всего, перед головкой. По мере того, как малыш двигается дальше, выливаются и остальные , наибольший объем, безусловно «выходит» уже непосредственно после полного рождения ребенка.
Что происходит, если плодный пузырь разрывается до наступления схваток?
Иногда роды идут «не по порядку», и началу схваток предшествует излитие околоплодных вод. Причем, амниотическая жидкость может, как незначительно подтекать, так и выливаться одномоментно. Специалисты говорят, что подобное отклонение от нормы происходит лишь у 12% рожениц и обозначают его термином, «преждевременное излитие околоплодных вод». Если же воды отошли уже в период активного, но не полного раскрытия шейки матки, говорят о «раннем отхождении».
Если же воды отошли уже в период активного, но не полного раскрытия шейки матки, говорят о «раннем отхождении».
Не заметить подобного явления женщина не может, она либо сразу наблюдает «вытекший стакан воды», либо замечает на белье мокрое пятно, которое постепенно увеличивается в размерах.
Цвет и запах околоплодных вод имеет значение, обычно амниотическая жидкость полностью прозрачная или слегка розоватая. Но если к ней примешивается зеленый, черный или коричневый цвет, это означает, что в них присутствует мекконий — первородный кал плода. Такая ситуация требует ускорения родового процесса, поскольку малыш испытывает кислородное голодание. Примесь желтого цвета может говорить о наличии резус-конфликта, что тоже требует экстренной помощи.
Если воды отошли вне родильного отделения, нужно сразу же отправляться в , при этом нужно знать точное время их излития, и по прибытию назвать его медперсоналу.
Если организм женщины готов к родам, схватки начнутся буквально сразу после разрыва пузыря, либо в ближайшие несколько часов.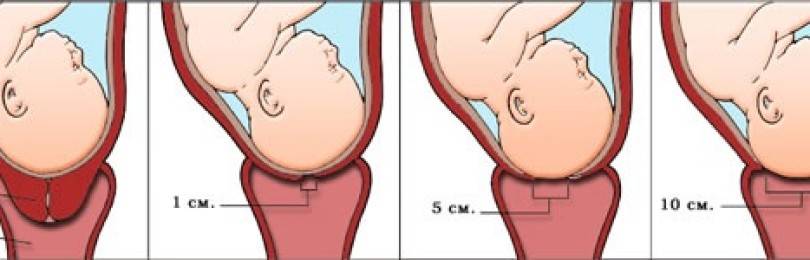 Но иногда родовая деятельность развивается очень медленно, либо полностью отсутствует.
Но иногда родовая деятельность развивается очень медленно, либо полностью отсутствует.
То, что малыш уже не защищен плодными оболочками, может негативно сказаться на его здоровье, теперь он открыт для проникновения инфекции. Также, преждевременное излитие околоплодных вод может стать причиной гипоксии плода и затянуть родовой процесс в целом.
Амниотомия. Показания к вскрытию плодного пузыря
- Слабая родовая деятельность.
Характеризуется тем, что присутствуют, но они не выразительные и непродолжительные, а их частота очень редкая.
- Нерегулярные и абсолютно неэффективные схватки, которые не приводят к раскрытию шейки матки на протяжении нескольких дней.
В медицине такое явление называется — прелиминарный период.
Выделяют физиологический (нормальный) прелиминарный период (НПП) и патологический (ППП).
НПП характеризуется опущением живота беременной, нерегулярными по частоте схваткообразными болями внизу живота, большими интервалами между ними, (так называемые «ложные» схватки), «зрелой» шейкой матки, отхождением слизистой пробки.
Подготовительные схватки могут длиться несколько часов и даже дней, прекращаться и возобновляться через сутки и более. Не лишают женщину сна и покоя. В этом периоде женщину наблюдают.
Патологический прелиминарный период (ППП) — сокращения матки (подготовительные схватки) болезненные, возникают в любое время суток, носят нерегулярный характер.
- Длительность ППП может составлять от 24 до 240 ч, лишая женщину сна и покоя.
- Созревания шейки матки не происходит, шейка матки «незрелая», не готова к родам.
- Часть плода расположена высоко, относительно входа в малый таз женщины.
- Частота схваток не увеличивается, сила не возрастает.
Необходимо лечение ППП, которое заключается в ускорении «созревания» шейки матки, убрать болезненное сокращение матки, добиться родовой деятельности. Максимальная продолжительность лечения 3-5 дней. При достижении «зрелости» шейки матки проводится ранняя амниотомия.
Вскрывать плодный пузырь при незрелой шейке — нельзя!
- Переношенная беременность.

Речь идет о действительном перенашивании плода, когда в плаценте начинаются необратимые процессы, которые уже не позволяют снабжать малыша кислородом и всеми необходимыми веществами. Ситуация опасна развитием внутриутробной гипоксии плода.
- Тяжелая преэклампсия.
Это одно из самых грозных осложнений беременности вызывает сбой работы многих внутренних органов и систем матери. У женщины повышается артериальное давление, происходит патологический скачек веса, за счет отека всего тела, появляется белок в моче — нарушается работа почек.
В наиболее тяжелых случаях появляются судороги и наступает кома. Безусловно, подобные осложнения могут отражаться и на здоровье малыша. В этом случае необходимо срочное родоразрешение, поэтому прокол пузыря является одной из первых процедур, которые позволяют ускорить процесс родов.
- Болезни матери.
Часто они связаны с нарушением работы сосудов, например, гипертония, проблемы с сердцем или почками. Также опасны , хронические заболевания легких и пр.
Также опасны , хронические заболевания легких и пр.
Во время проведения амниотомии размеры матки уменьшаются, поскольку большая часть околоплодных вод уходит. Соответственно сама матка перестает оказывать повышенное давление на близлежащие сосуды, что в целом улучшает процесс кровообращения и снижает давление.
- Резус-конфликт.
Поскольку беременность с таким диагнозом считается проблемной, амниотомия может применяться, как один из методов стимуляции родовой деятельности.
Проводится редко, чаще при появлении признаков гемолитической болезни плода, что подтверждается на , после результатов амниоцентеза и при повышении антител в крови беременной.
Существует вероятность, что при таком расположении плаценты, родовая деятельность вызовет ее отторжение. Безусловно, это очень опасно для плода, поскольку он перестает получать кислород.
При проведении вскрытия плодного пузыря, происходит излитие амниотической жидкости и головка плода прижимает плаценту. Таким образом, преждевременной отслойки не происходит.
Таким образом, преждевременной отслойки не происходит.
Прокол пузыря проводится для того, чтобы сократить количество амниотической жидкости, которое вызывает перерастяжение стенок матки и может являться истинной причиной слабости родовой деятельности.
Также, эта процедура может помочь избежать выпадения петель пуповины, мелких частей тела плода, если бы околоплодные воды отошли самостоятельно.
- Слишком плотная структура плодной оболочки.
Иногда плодный пузырь вообще не разрывается, даже при полном раскрытии шейки матки. Это может произойти, если плодные оболочки слишком плотные или эластичные, иногда такой ситуации способствует слишком малое количество передних вод.
К сожалению, подобные роды могут стать достаточно сложными, поскольку малыш, «укутанный» в оболочки плода продвигается через родовые пути достаточно медленно. Кроме того, повышается риск преждевременной отслойки плаценты и внутриутробной гипоксии, если малыш сделает вдох сразу же после рождения.
В старину ребенок, прошедший через такие роды назывался, «рожденный в рубашке», и это считалось чудом. На самом деле, такие малыши действительно являлись счастливчиками, поскольку для них риск погибнуть был достаточно велик.
- Плоский плодный пузырь.
Это тот случай, когда особенность оболочек плода растягиваться может обернуться не в лучшую сторону. Чаще всего это происходит при маловодии, а передних вод может не быть во все, либо их количество очень незначительное.
Получается, что из-за отсутствия передних вод оболочка плода натягивается на его головке. В результате повышается вероятность аномального течения родов и преждевременной отслойки плаценты.
Амниотомию нельзя делать, если ребенок расположился высоко, появляется риск выпадения петель пуповины, а это вызывает очень серьезные последствия. Раннее, несвоевременное вскрытие плодных оболочек может привести к частичному сдавливанию пуповины, гипоксии плода и необходимости срочного проведения операции кесарева сечения.
- Многоплодная беременность.
Своевременное вскрытие плодного пузыря после рождения первого плода помогает предотвратить преждевременную отслойку плаценты, как родившегося, так и еще неродившегося второго плода, или их общей плаценты.
Преждевременная отслойка плаценты может произойти из-за быстрого уменьшения объема матки и понижения внутриматочного давления после рождения первого плода.
- Вскрытие плодного пузыря при раскрытии шейки матки на 6-8 см
В данной ситуации плодный пузырь уже не нужен, а его наличии наоборот может привести к внутриутробной гипоксии плода.
Амниотомия. Как проводится процедура?
Прокол плодного пузыря проводит врач акушер-гинеколог при влагалищном исследовании. Для того, чтобы вскрыть плодные оболочки используется специальный стерильный медицинский инструмент, напоминающий длинный крючок (бранши пулевые щипцы). Этим инструментом врач подцепляет и прокалывает плодные оболочки.
Сам прокол проводится на пике маточного сокращения, для того, чтобы плодные оболочки оазались максимально натянуты. Это препятствует травмированию (оцарапыванию) предлежащей части плода, — кожи головы младенца. Отверстие, полученное после прокола, врач расширяет вручную, постепенно вводит в него указательный, а затем, средний палец. Это позволяет околоплодной жидкости вытекать постепенно.
Это препятствует травмированию (оцарапыванию) предлежащей части плода, — кожи головы младенца. Отверстие, полученное после прокола, врач расширяет вручную, постепенно вводит в него указательный, а затем, средний палец. Это позволяет околоплодной жидкости вытекать постепенно.
Еще раз напомним, процедура эта, абсолютно безболезненна, поскольку плодный пузырь лишен каких бы то ни было нервных рецепторов и окончаний. Женщине может быть неприятен сам влагалищный осмотр, но никаких болевых ощущений при проколе она не испытывает.
Понятно, что вскрытие плодного пузыря в каждом конкретном случае должно быть оправдано, поскольку он выполняет очень важные функции:
- Служит защитой плода от инфекций;
- Является своеобразной «подушкой безопасности» малыша от внешних повреждений;
- Создает условия для движения плода;
- Способствует развитию легких плода.
Получается, что в период максимально напряженных схваток, тело ребенка, защищенное плодными оболочками не испытывает сильного давления, а головка не меняет анатомической формы при прохождении через родовые пути. Если же оболочек нет, все эти неприятные ощущения усиливаются, а головка под воздействием сильного давления деформируется. С другой стороны, тоже самое происходит и в момент естественного разрыва плодных оболочек.
Если же оболочек нет, все эти неприятные ощущения усиливаются, а головка под воздействием сильного давления деформируется. С другой стороны, тоже самое происходит и в момент естественного разрыва плодных оболочек.
Плодный пузырь смягчает сами роды, делает их менее болезненными, а процесс раскрытия шейк матки более плавным. Некоторые женщины утверждают, что прокол пузыря вызвал у них ощущение грубого вмешательства в родовой процесс, поскольку идущие в нормальном темпе схватки, после вскрытия пузыря резко стали слишком болезненными и интенсивными.
В любом случае, рутинная амниотомия необоснована. Специалист обязан четко аргументировать причину, по которой появилась необходимость проведения этой процедуры.
Примерно 7-10% женщин в роддоме проходят через амниотомию. Беременных, которые впервые слышат об этой манипуляции, она пугает. Возникают закономерные вопросы: амниотомия, что это такое? Не опасна ли она для ребенка? Не зная, для чего проводится эта процедура, многие будущие мамы заранее настроены отрицательно. Информация о показаниях, противопоказаниях и возможных последствиях амниотомии поможет понять, есть ли почва у страхов.
Информация о показаниях, противопоказаниях и возможных последствиях амниотомии поможет понять, есть ли почва у страхов.
Амниотомия – это акушерская операция (в переводе amnion – водная оболочка, tomie – рассечение), суть которой заключается во вскрытии околоплодного пузыря. Амниотический мешок и заполняющие его околоплодные воды играют важную роль в нормальном внутриутробном развитии ребенка. На протяжении беременности они защищают плод от внешнего механического воздействия и микробов.
После вскрытия или естественного разрыва амниона, матка получает сигнал о необходимости исторгнуть плод. В результате начинаются схватки и ребенок появляется на свет.
Манипуляция по вскрытию амниотического мешка проводится специальным инструментом в виде крючка в момент, когда пузырь наиболее выражен, чтобы не повредить мягкие ткани головки малыша. Амниотомия – совершенно безболезненная операция, так как на плодных оболочках отсутствуют нервные окончания.
Виды амниотомии
Вскрытие плодного пузыря, в зависимости от момента проведения манипуляции, делится на четыре вида:
- дородовая (преждевременная) амниотомия – производится до начала родовой деятельности с целью родовозбуждения;
- ранняя амниотомия – производится при открытии шейки матки до 7 см;
- своевременная амниотомия – вскрывается околоплодный пузырь при шеечном открытии 8-10 см;
- запоздалая амниотомия – вскрытие околоплодного пузыря на родовом столе, когда головка уже опустилась на дно малого таза.

Когда она необходима?
В основном амниотомия проводится во время родов, если плодный мешок не разорвался самостоятельно. Но существуют ситуации, при которых необходимо срочное родоразрешение. В этом случае, прокол околоплодного пузыря выполняют даже при отсутствии схваток. Показаниями к нему являются:
- Переношенная беременность. Нормальная беременность длится до 40 недель, если же срок 41 неделя или более, встает вопрос о необходимости родовозбуждении. При переношенной беременности плацента «стареет» и уже не может выполнять свои функции в полном объеме. Соответственно, это отражается на ребенке – он начинает испытывать недостаток кислорода. При наличии «зрелой» шейки матки (шейка мягкая, укороченная, пропускает 1 палец), согласии женщины и отсутствии показаний к кесареву сечению на данный момент, выполняют прокол пузыря для родовозбуждения. При этом головка плода прижимается ко входу в малый таз, а объем матки несколько уменьшается, что способствует возникновению схваток.

- Патологический прелиминарный период. Патологический прелиминарный период характеризуется длительными, в течение нескольких дней подготовительными схватками, которые не переходят в нормальную родовую деятельность и утомляют женщину. Ребенок в этот период испытывает внутриутробную гипоксию, что решает вопрос в пользу проведения дородовой амниотомии.
- Резус-конфликтная беременность. При отрицательном резусе крови у матери и положительном у плода возникает конфликт по резус-фактору. При этом в крови беременной накапливаются антитела, которые разрушают эритроциты плода. При нарастании титра антител и появлении признаков гемолитической болезни плода необходимо срочное родоразрешение. В этом случае также проводится прокол околоплодного пузыря без схваток.
- Гестоз. Это тяжелое заболевание беременных, характеризующееся возникновением отеков, появлением белка в моче и повышением артериального давления. В тяжелых случаях присоединяется преэклампсия и эклампсия.
 Гестоз отрицательно сказывается на состоянии женщины и плода, что является показанием к амниотомии.
Гестоз отрицательно сказывается на состоянии женщины и плода, что является показанием к амниотомии.
Если родовая деятельность уже началась, при определенных особенностях организма будущей мамы, также придется прибегнуть ко вскрытию плодного мешка. Показания, при которых проводится амниотомия в родах:
- Плоский плодный пузырь. Количество передних вод составляет примерно 200 мл. Плоский плодный пузырь – это практически отсутствие передних вод (5-6 мл), причем плодные оболочки натянуты на головке малыша, что препятствует нормальной родовой деятельности и может привести к замедлению и прекращению схваток.
- Слабость родовых сил. В случае слабых, коротких и непродуктивных схваток приостанавливается раскрытие шейки матки и продвижение головки плода. Поскольку в околоплодных водах содержатся простагландины, стимулирующие раскрытие шейки матки, с целью усиления родовой деятельности производится ранняя амниотомия. После процедуры роженицу наблюдают в течение 2 часов и, при отсутствии эффекта, решают вопрос о родостимуляции окситоцином.

- Низкое расположение плаценты. При таком положении плаценты в результате схваток может начаться ее отслойка и кровотечение. После амниотомии головка плода прижимается к входу в малый таз, тем самым предотвращая кровотечение.
- Многоводие. Матка, перерастянутая большим количеством вод, не может правильно сокращаться, что приводит к слабости родовой деятельности. Необходимость ранней амниотомии объясняется и тем, что ее проведение снижает риск выпадения петель пуповины или мелких частей плода при самопроизвольном излитии вод.
- Высокое артериальное давление. Гестоз, гипертоническая болезнь, заболевания сердца и почек сопровождаются повышенным артериальным давлением, что отрицательно сказывается на течение родов и состоянии плода. При вскрытии околоплодного пузыря матка, уменьшившись в объеме, освобождает близлежащие сосуды и давление снижается.
- Повышенная плотность амниотического мешка. Иногда плодные оболочки настолько прочные, что не могут вскрыться самостоятельно даже при полном открытии шейки матки.
 Если не произвести амниотомию, ребенок может родиться в плодном пузыре с водами и всеми оболочками (в рубашке), где способен задохнуться. Также эта ситуация может привести к преждевременной отслойке плаценты и кровотечению.
Если не произвести амниотомию, ребенок может родиться в плодном пузыре с водами и всеми оболочками (в рубашке), где способен задохнуться. Также эта ситуация может привести к преждевременной отслойке плаценты и кровотечению.
Есть ли противопоказания?
Хотя во многих ситуациях вскрытие околоплодного пузыря облегчает процесс появления ребенка на свет, существуют противопоказания к этой процедуре. Амниотомия при родах не проводится, если:
- у беременной генитальный герпес в стадии обострения;
- плод находится в ножном, тазовом, косом или поперечном предлежании;
- плацента расположена слишком низко;
- петли пуповины не позволяют выполнить процедуру;
- естественные роды запрещены женщине по тем или иным причинам.
В свою очередь, противопоказанием к родоразрешению естественным путем служит неправильное расположение плода и плаценты, наличие рубцов на матке и аномалий строения родовых путей. Также они запрещены при выраженном симфизите, патологиях сердца и других заболеваниях матери, создающих угрозу ее здоровью и жизни либо препятствующих нормальному родовому процессу.
Техника проведения
Хотя амниотомия является операцией, присутствие хирурга и анестезиолога не требуется. Вскрытие околоплодного пузыря (прокол) проводится акушером при вагинальном осмотре роженицы. Манипуляция абсолютно безболезненна и занимает несколько минут. Прокол при беременности выполняется стерильным пластиковым инструментом, напоминающим крючок.
Процедура состоит из следующих этапов:
- Перед амниотомией роженице дают Но-шпу или другой спазмолитический препарат. После начала его действия, женщина должна лечь на гинекологическое кресло.
- Затем, врач, надев стерильные перчатки, расширяет влагалище роженицы и вводит инструмент. Зацепив пластиковым крючком околоплодный пузырь, акушер тянет его наружу, пока оболочка не надорвется. После этого происходит излитие вод.
- По окончании процедуры женщине нужно около получаса оставаться в горизонтальном положении. На протяжении этого времени состояние ребенка контролируют с помощью специальных датчиков.

Околоплодный пузырь вскрывают вне схватки, что обеспечивает безопасность и удобство проведения процедуры. Если у женщины диагностировано многоводие, воды выпускают медленно, чтобы предотвратить выпадение во влагалище петель пуповины или конечностей плода.
Обязательные условия
Избежать осложнений при манипуляции позволяет соблюдение ряда правил. К обязательным условиям, без которых амниотомия не проводится, относятся:
- головное предлежание плода;
- роды не ранее 38 недель;
- отсутствие противопоказаний к естественному родоразрешению;
- беременность одним плодом;
- готовность родовых путей.
Важнейшим показателем является зрелость шейки матки. Для выполнения амниотомии она должна соответствовать 6 баллам по шкале Бишопа – быть сглаженной, укороченной, мягкой, пропускать 1-2 пальца.
Осложнения и последствия
При правильном проведении, амниотомия – безопасная манипуляция. Но, в редких случаях, роды после прокола пузыря могут осложниться. Среди нежелательных последствий амниотомии встречаются.
Среди нежелательных последствий амниотомии встречаются.
С наступлением беременности каждая женщина открывает для себя много нового. Будущие мамочки (особенно первородящие) начинают активно интересоваться вопросами, которые касаются вынашивания и рождения ребенка. Сегодня мы поговорим о том, что такое плодный пузырь, зачем он нужен, а также рассмотрим некоторые интересные моменты данной темы.
Если визуально представить, то внешне он похож на «мешок», наполненный амниотической жидкостью. Ребенок в плодном пузыре (фото можно посмотреть здесь) надежно защищен от попадания инфекций и микробов, которые могут проникнуть через отверстие влагалища.
К тому же с наступлением родовой деятельности такая оболочка «помогает» шейке матки раскрыться как можно лучше. Дело в том, что при маточных сокращениях происходит возрастание внутреннего давления. В результате этого околоплодные воды вместе с нижней частью оболочки давят на шейку матки, тем самым ускоряя ее раскрытие.
Пролабирование плодного пузыря
Что означает этот термин? Прежде, чем мы это узнаем, давайте выясним, какую роль выполняет шейка матки при беременности. Это — обеспечение защиты растущему плоду и надежное удержание его во временном «домике». Однако иногда по ряду причин этот орган не справляется со своими «обязанностями» и в таких случаях врачи ставят диагноз «истмико-цервикальная недостаточность».
Это — обеспечение защиты растущему плоду и надежное удержание его во временном «домике». Однако иногда по ряду причин этот орган не справляется со своими «обязанностями» и в таких случаях врачи ставят диагноз «истмико-цервикальная недостаточность».
В результате цервикальный канал расширяется и возникает пролабирование плодного пузыря (на фото это подробно показано). Этот термин означает выпирание плодной оболочки вместе с ее содержимым в шейку матки, что крайне нежелательно. Ведь при этом околоплодная жидкость и вес ребенка оказывают давление, вследствие чего цервикальный канал расширяется слишком быстро.
А если у женщины влагалищная инфекция — ведь при беременности это не редкость? В таком случае плодная оболочка может воспалиться. Так что пролабирование имеет неутешительные последствия — происходит разрыв плодного пузыря и прерывание беременности.
Как правило, предусмотреть такое явление сложно — женщина начинает ощущать уже последствия подобного провисания. Однако может насторожить наличие такого признака, как подтекание околоплодных вод. В этом случае лучше как можно скорее показаться врачу, поскольку повышается угроза выкидыша. Если плодный пузырь пролабирует (провисает), обычно доктор устанавливает на маточную шейку специальное пластмассовое кольцо (пессарий).
В этом случае лучше как можно скорее показаться врачу, поскольку повышается угроза выкидыша. Если плодный пузырь пролабирует (провисает), обычно доктор устанавливает на маточную шейку специальное пластмассовое кольцо (пессарий).
Плоский плодный пузырь
Бывает вследствие некоторых особенностей протекания беременности, а также наличия осложнений. Другими словами, это означает маловодие, вызванное разными причинами:
- Инфекция материнского организма или плода (например, TORCH)
- Недостаточное количество питательных веществ и жидкости, получаемых женщиной
- Дефицит витаминов
Что значит «плоский плодный пузырь»? При нормально протекающей беременности между головкой плода и оболочкой «водного мешка» находятся околоплодные воды — в объеме примерно 200 мл. При маловодии нижняя оболочка оказывается «натянутой» непосредственно на головку плода. Такое явление называется плоским плодным пузырем и требует проведения обследования и соответствующего лечения.
Для этого доктор назначит общий анализ крови, на TORCH — инфекции, биохимический, бак — посев мочи. Также будущая мама должна соблюдать правильное и здоровое питание (мясо, рыба, молокопродукты, овощи и фрукты). После обследования и анализов доктор назначит медикаментозное лечение.
Прокол плодного пузыря — амниотомия
- Проведение амниотомии может быть:
- Преждевременным — до начала родовой деятельности.
- Ранним — выполняется во временном промежутке от начала родов до того момента, когда зев матки раскроется на 7 см.
- Своевременным — маточный зев находится на стадии «7 см — полное раскрытие».
- Запоздалым — шейка матки полностью раскрылась, а разрыв плодного пузыря так и не произошел.
Зачем прокалывают плодный пузырь? Это производится в том случае, когда при полном раскрытии цервикального канала амниотический пузырь не лопнул «самостоятельно». Амниотомия призвана возбудить начало нормальной родовой деятельности. Например, женщина чувствует периодические тянущие боли внизу живота и пояснице (предвестники), а раскрытие не происходит.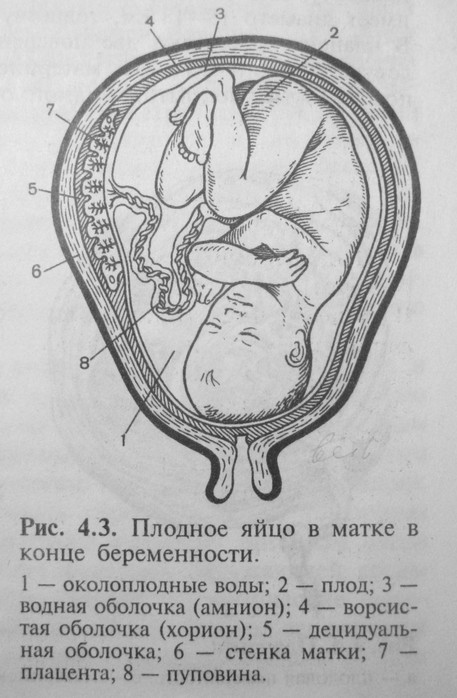 Прокол плодной оболочки даст своеобразный «толчок» запаздывающим родам.
Прокол плодной оболочки даст своеобразный «толчок» запаздывающим родам.
Отслоение плодного пузыря
Назначение этой процедуры — стимуляция родовой деятельности при перенашивании беременности. Врач пальцем проникает через влагалище и отделяет внешний слой амниотической оболочки от шейки матки, тем самым вызывая выработку гормонов простагландинов. Конечно, следует действовать осторожно, чтобы не произошло разрыва и преждевременного отхождения вод.
Действительно, воды далеко не у всех женщин отходят сами, давая сигнал о начале родового процесса . У многих будущих мам пузырь остается целым на протяжении многих часов родовой деятельности. Это нормально, и волноваться по этому поводу не стоит.
Плодные пузыри по своей природе бывают разными: у одних они совсем тонкие, лопающиеся от одного прикосновения пальца, у других — покрепче, у третьих они настолько тугие, что их очень сложно проколоть даже специальным прибором.
Что делают акушеры?
Многие специалисты придерживаются мнения, что вскрывать пузырь необходимо уже на раскрытии шейки матки на 6-8 см.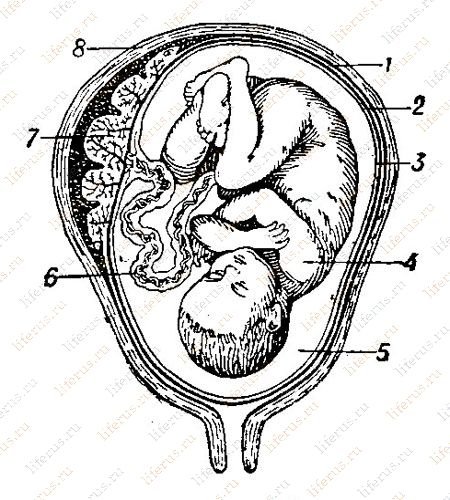 У этой точки зрения есть значительные недостатки. Бывают случаи, когда и на таком раскрытии и при нормальном количестве околоплодных вод могут возникнуть неприятности: выпадение частей пуповины, неправильное становление головки малыша. В этих случаях ребенку наличие пузыря не помешало бы. Ведь пузырь служит не чем иным, как буфером для головки, оберегающим ее от повреждении и помогающим ей принять нужное положение.
У этой точки зрения есть значительные недостатки. Бывают случаи, когда и на таком раскрытии и при нормальном количестве околоплодных вод могут возникнуть неприятности: выпадение частей пуповины, неправильное становление головки малыша. В этих случаях ребенку наличие пузыря не помешало бы. Ведь пузырь служит не чем иным, как буфером для головки, оберегающим ее от повреждении и помогающим ей принять нужное положение.
Поэтому современный подход к ведению родов, учитывая всю пользу плодного пузыря, — оставлять его целым до того момента, когда головка крохи попадет в малый таз женщины. Это увеличивает вероятность благополучно проведенных родов.
Однако по-прежнему этот вопрос сейчас активно обсуждается акушерами: одни врачи настаивают на вскрытии пузыря на раскрытии до 6-7 см, другие пользуются его полезными качествами и оставляет целым до полного открытия шейки матки.
Когда прокалывание плодного пузыря необходимо
Как бы женщине и акушеру ни хотелось оставить пузырь целым,в некоторых ситуациях это сделать невозможно.
- Проведение эпидуральной анастезии.
В этом случае нужно понимать, что такой вид обезболивания практически стопроцентно повлечет за собой слабость родовой деятельности. Ее стимуляция невозможна при целом пузыре, так как есть риск вызвать преждевременную отслойку плаценты , что может привести к осложнению.
- Плоский плодный пузырь .
Это функциональное состояние можно выявить только в родах, при схватках. Акушер пальпирует пузырь и смотрит, выпирает он или нет. Плоский пузырь тормозит родовую деятельность , препятствует нормальному сокращению матки
- При многоводии.
Это состояние, как правило, не является сюрпризом для женщины. Чрезмерное количество околоплодных вод выявляется на УЗИ на разных сроках беременности. Пропустить его на последнем исследовании перед родами попросту невозможно! В этом случае задача врача-не допустить излития вод на большом открытии.
- При маловодии.
Предполагает наличие плоского плодного пузыря, который необходимо вскрывать.
Искусственный разрыв плодного пузыря во время родов (амниотомия) | mamaclub
Бывают случаи, когда плодный пузырь при полном открытии шейки матки остается целым. Такое явление может быть связано с чрезвычайной эластичностью или плотностью пузыря. Роды в таком случае характеризуются затяжным этапом изгнания плода, а также появлением из половых путей кровянистых выделений. Вследствие чего появляется угроза преждевременного отслаивания плаценты, а также гипоксии плода. В таком случае делают искусственный разрыв плодного пузыря.
Амниотомия позволяет уменьшить размеры матки, так как изливаются околоплодные воды. Вследствие чего уменьшается давление матки на крупные сосуды, снижается кровяное давление, циркуляция крови улучшается.
Медицинские показатели
При амниотомии очень важны медицинские показатели, так как плодный пузырь выполняет важные функции: защищает плод от инфекции, а также делает роды естественными.
Перенашивание беременности
Видео дняПри перенашивании беременности в плаценте происходят изменения, из-за которых она не может обеспечить плод необходимым количеством кислорода. Вследствие чего наступает состояние гипоксии (недостаток кислорода). Амниотомия в этой ситуации может послужить стимулятором родовой деятельности.
Вследствие чего наступает состояние гипоксии (недостаток кислорода). Амниотомия в этой ситуации может послужить стимулятором родовой деятельности.
Гестоз беременных
Гестоз беременных — нарушение работы многих систем и органов беременной женщины. Основные симптомы гестоза: отеки, повышение массы тела, артериальная гипертензия, приступы судорог, белок в моче, кома. Это синдром, при котором организм матери не может обеспечивать потребности ребенка.
Прелиминарный период
Это период нерегулярных и неэффективных предродовых схваток, которые не приводят к раскрытию шейки матки и длятся несколько дней.
Резус-конфликтная беременность
Резус конфликтная беременность протекает без осложнений или с осложнениями. В таком случае если родоразрешение возможно естественным путем, а средством стимуляции родов может стать амниотомия.
Слабость родовой деятельности
При слабой родовой деятельности появляются короткие по продолжительности схватки, слабые по силе и редкие по частоте. Во время таких схваток раскрытие шейки матки и движение ребенка по родовым путям гораздо медленнее.
Во время таких схваток раскрытие шейки матки и движение ребенка по родовым путям гораздо медленнее.
Повышенная плотность плодного пузыря
Если шейка матки уже раскрылась полностью, а плодный пузырь не может самостоятельно разорваться, то единственным способом предотвратить рождение малыша «в рубашке» — это амниотомия. Такое мероприятие необходимо в данной ситуации, так как ребенок не может сделать самостоятельно первый вдох после рождения.
Многоводие
В данном случае амниотомия проводится потому, что причиной слабой родовой деятельности может служить большое наличие околоплодных вод.
Плоский плодный пузырь
Бывает так, что в плодном пузыре передних вод очень мало или вовсе нет — тогда оболочка пузыря оказываются натянутой на головку ребенка, что, в свою очередь, может привести к преждевременной отслойке плаценты и аномалиям родоразрешения.
Низкое расположение плаценты
В таком случае родовая деятельность может спровоцировать преждевременную отслойку плаценты. Это явление опасно для ребенка, так как прерывается доставка кислорода. После проведения амниотомии изливаются воды, головка ребенка прижимает плаценту, таким образом, препятствуя ее отслойке.
Это явление опасно для ребенка, так как прерывается доставка кислорода. После проведения амниотомии изливаются воды, головка ребенка прижимает плаценту, таким образом, препятствуя ее отслойке.
Ход процедуры
Прокол плодного пузыря проводится стерильным инструментом, который напоминает крючок, во время обследования. Данная процедура безболезненна, так как плодный пузырь не имеет болевых рецепторов. При искусственном разрыве плодного пузыря изливаются передние воды, а головка ребенка оказывает давление на шейку матки, раздражая при этом родовые пути.
Проткнули пузырь. Преждевременный разрыв плодного пузыря на разных сроках беременности. Отслоение плодного пузыря
Плодные воды помогают будущему малышу комфортно чувствовать себя в утробе матери, обеспечивая не только защиту, но и питание. Когда жидкости становится недостаточно, диагностируют плоский пузырь перед родами, который считается серьезной патологией.
Как только эмбрион закрепится к эндометрию матки, он начинает обрастать оболочкой, который заполняется питательной жидкостью (малыш как бы плавает в ней). При нормально протекающей беременности количество околоплодных вод составляет 200 мл.
При нормально протекающей беременности количество околоплодных вод составляет 200 мл.
Что такое плоский пузырь перед родами? Когда объем жидкости становится меньше нормы, оболочка прилипает к голове плода и натягивается (отсюда и название патологии). Ребенок не только недополучает питательных элементов, наблюдается нехватка воздуха. Если на ранних сроках беременности это не опасно, то плоский околоплодный пузырь при родах может стать причиной асфиксии.
Когда жидкости достаточно, рождение ребенка происходит естественным путем, детское место под давлением лопается, воды истекают, и малыш с комфортом появляется на свет. Плоский пузырь отягощает роды, так как плоду становится сложно оказывать давление на цервикальный канал. Это замедляет процесс и является причиной осложнений.
В некоторых случаях патология провоцирует отслоение плаценты, что приводит к преждевременным родам и гибели ребенка. Боли внизу живота и постоянное беспокойство плода как раз свидетельствуют о недостатке околоплодных вод.
Причины патологии
Чаще всего плоский пузырь является следствием маловодия. При этом женщина испытывает слабость и неприятную сухость во рту. Выявить патологию на ранних стадиях не всегда удается, ведь количество околоплодных вод периодически и постепенно начинает отличаться от нормы. Но при наличии ряда факторов можно подозревать развитие отклонения.
Причины плоского плодного пузыря при родах:
- болезни органов в малом тазу, если они носят хронический характер;
- нарушения, наблюдавшиеся в процессе развития плода;
- тяжелые инфекции;
- дефицит витаминов;
- малое потребление жидкости.
Даже если у будущей мамы нет никаких субъективных ощущений, вызывающих тревогу, она должна пройти ультразвуковое обследование. Это позволит вовремя определить риск образования плоского пузыря при родах. Исходя из диагностики определения степени проблемы, подбираются способы устранения.
Если у беременной наблюдаются герпес или краснуха, произошло заражение токсоплазмозом или обнаружены хламидии, — это уже повод проводить обследование на развитие аномалии.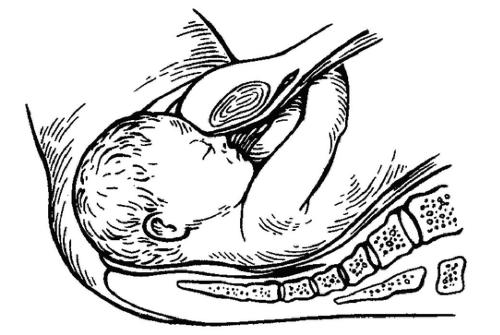 Если не осуществлять своевременного лечения, простудные инфекции так же провоцируют маловодие.
Если не осуществлять своевременного лечения, простудные инфекции так же провоцируют маловодие.
Лечение
Если исследования подтверждают наличие плоского пузыря, и прогноз не утешительный, беременную на любом из сроков помещают в стационар. Наиболее опасными считаются 28-32 недели в развитии плода.
В зависимости от причины, вызвавшей маловодие, женщине назначают соответствующую медикаментозную терапию и периодически проводят внеплановые УЗИ. При умеренном отклонении количества околоплодной жидкости от нормы реально сделать корректировку и без осложнений довести беременную до родов.
Обычно плоский плодный пузырь во время родов не лопается самостоятельно, отчего организм не получает команду начать процесс. Если малышу все-таки удается появиться на свет внутри детского места, необходимо быстрое реагирование по извлечению его оттуда. В противном случае ребенок задохнется из-за невозможности сделать первый вдох.
Чтобы этого не случилось, акушерка вскрывает оболочку еще на первом этапе родов, освобождая тем самым путь наружу.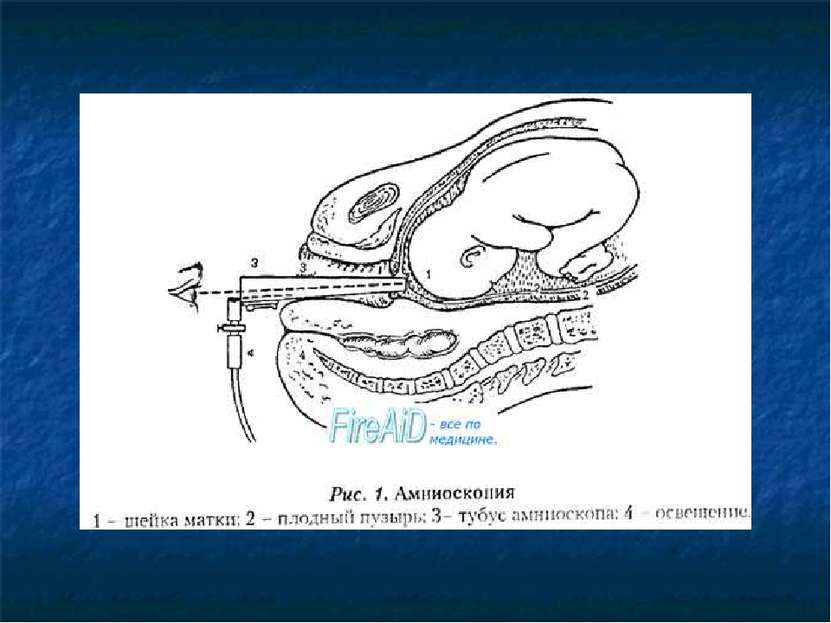 Разрыв околоплодной оболочки стимулирует выработку окситоцина. Под действием гормона начинает активнее работать мускулатура матки, отторгая ребенка наружу.
Разрыв околоплодной оболочки стимулирует выработку окситоцина. Под действием гормона начинает активнее работать мускулатура матки, отторгая ребенка наружу.
Процедура вскрытия пузыря проводится без анестезии. В оболочке отсутствуют нервные окончания, поэтому женщина ничего не почувствует. Зато амниотомия облегчит течение припозднившихся родов.
Домашняя терапия
Умеренное маловодие лечится без госпитализации, если нет явной угрозы для развития плода. Женщина наблюдается амбулаторно, проходя курс соответствующей терапии. В первую очередь назначают препараты, позволяющие устранить внешнюю причину плоского пузыря.
Необходимо наладить кровообращение в плаценте, и для этого выписываются такие препараты, как Курантин и Автовегил. Минерально-витаминные комплексы для беременных помогут поддержать организм, повысят сопротивляемость к болезням, наладят обменные процессы.
Нормальное развитие плода зависит от самой женщины. В данной ситуации будущей маме рекомендуется соблюдать постельный режим, не напрягаться физически и полностью отказаться от вредных привычек.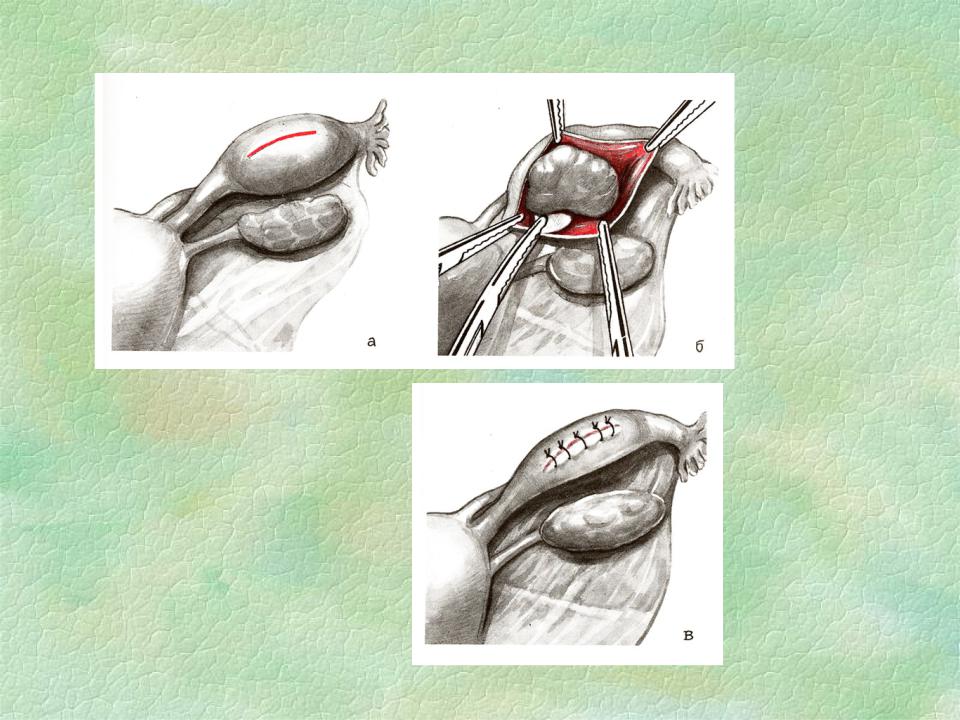
Важен переход на сбалансированное питание – полезные продукты не позволят организму дать сбой. Не стоит ограничиваться в жидкости, соблюдая норму потребления, установленную врачом.
Запрещено полагаться при плоском пузыре на народные рецепты, они не помогут. Допускается использовать некоторые из них при лечении внешних факторов, как сопутствующие основной терапии после согласовании с наблюдающим врачом Никакого самолечения.
Плоский пузырь – явление редкое, наблюдается всего лишь у 6% беременных. Чтобы исключить аномалию, женщина должна регулярно проходить обследования. Во время замеченная проблема легко поддается корректировке на ранних стадиях и тогда не придется прибегать к досрочному вскрытию околоплодной оболочки.
Слухи о том, что плодный пузырь вскрывают в роддомах всем подряд, несколько преувеличены. Однако эта процедура на самом деле не редкость. Многие будущие мамочки рассматривают эту процедуру, как грубое и ненужное вмешательство в естественный процесс. Безусловно, если роды протекают нормально, то и «помогать» не нужно, однако иногда вмешаться необходимо.
Безусловно, если роды протекают нормально, то и «помогать» не нужно, однако иногда вмешаться необходимо.
Да, вскрытие плодного пузыря – амниотомия, проводится часто. Но для этого должны быть показания, которые обязательно отражаются врачом в истории родов.
Функции плодного пузыря
Логично предположить, что если природой предусмотрено, что до определенного момента роды проходят с целым плодным пузырем, значит он зачем-то нужен.
Во-первых, плодный пузырь защищает малыша от инфекции. Считается, что риск инфицирования плода резко повышается, если после вскрытия плодного пузыря прошло более 10 часов. С момента отхождения первых околоплодных вод начинается отсчет «безводного периода», хотя изливаются не все воды сразу, а только те, которые находятся перед предлежащей частью плода.
Во-вторых, нормальный плодный пузырь способствует открытию шейки матки, надавливая на нее своим нижним полюсом.
В-третьих, околоплодные воды служат «прослойкой» между плодом и стенками матки, таким образом они защищают плод от давления матки при схватках.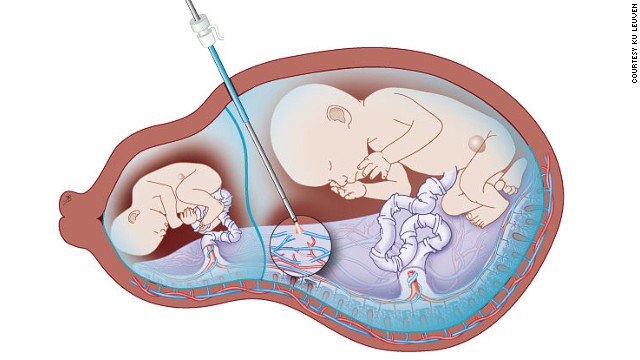 Но после вскрытия плодного пузыря малыш не остается совсем без этой защиты, так как не все воды изливаются сразу, они вытекают постепенно на протяжении всего родового акта, последняя порция вод выходит после рождения ребенка.
Но после вскрытия плодного пузыря малыш не остается совсем без этой защиты, так как не все воды изливаются сразу, они вытекают постепенно на протяжении всего родового акта, последняя порция вод выходит после рождения ребенка.
Однако, несмотря на то, что при амниотомии изливаются не все воды, есть наблюдения, что пока плодный пузырь цел, роды для матери менее болезненны.
Как должно быть и как бывает
В норме плодный пузырь разрывается при открытии шейки матки 4-6 см. Если разрыв произошел ранее, говорят о раннем излитии околоплодных вод. Если воды излились до начала родовой деятельности, это называется «преждевременное излитие околоплодных вод.
Желательно, чтобы безводный период был не более 10 часов. При безводном периоде более 12 часов ставят диагноз «длительный безводный период» и матери назначается антибактериальная терапия.
Показания для вскрытия плодного пузыря
Амниотомия в родах проводится в следующих случаях:
При функционально неполноценном плодном пузыре.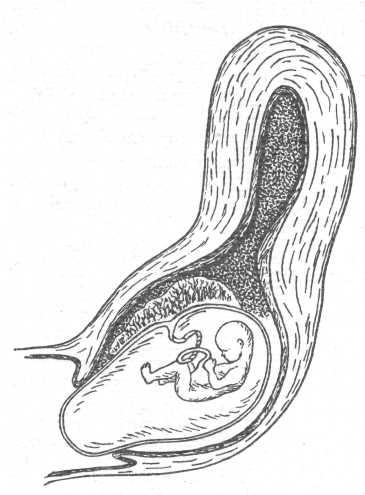 Таковым является плоский плодный пузырь, когда оболочки пузыря натягиваются на головку. При этом не образуется полюс в виде конуса, который должен вклиниваться в шейку матки, поэтому такой плодный пузырь не только не помогает нормальной родовой деятельности, но и задерживает ее.
Таковым является плоский плодный пузырь, когда оболочки пузыря натягиваются на головку. При этом не образуется полюс в виде конуса, который должен вклиниваться в шейку матки, поэтому такой плодный пузырь не только не помогает нормальной родовой деятельности, но и задерживает ее.
При многоводии, так как при нем матка перерастянута, за счет чего ее сократительная способность снижена. Вследствие уменьшения объема матки схватки усиливаются. Обычно в ситуации с многоводием после излития околоплодных вод женщина чувствует улучшение состояние, становится легче дышать.
В случае самостоятельного разрыва плодного пузыря оболочки его, натянутые на головку также необходимо развести инструментально, потому что при разрыве плодного пузыря нижний полюс его становится вялым и не выполняет своей функции.
При слабости родовой деятельности вскрытие плодного пузыря производится с целью стимуляции. Стимулирующий эффект объясняется выделением при этом биологически активных веществ — простагландинов, которые способствуют сокращению матки в родах. К медикаментозной стимуляции приступают только после амниотомии, при ее недостаточной эффективности.
К медикаментозной стимуляции приступают только после амниотомии, при ее недостаточной эффективности.
При небольшом кровотечении, связанным с отслойкой низко расположенной плаценты (при массивном кровотечении производится экстренная операция). При целом плодном пузыре плодные оболочки тянут за собой плаценту и способствуют дальнейшей отслойке, вскрытие плодного пузыря в данной ситуации препятствует дальнейшей отслойке плаценты и оказывает кровоостанавливающий эффект.
При повышении давления у матери. После амниотомии матка уменьшается в размерах, за счет излития части околоплодных вод и небольшого опущения головки, в результате чего снижается давление на крупные сосуды.
Если произошло открытие шейки матки более 6-7 см, а плодный пузырь остался целым (некоторые врачи рекомендуют вскрывать плодный пузырь уже при полном открытии). Это может объясняться чрезмерной плотностью плодных оболочек или повышенной их эластичностью. Если плодный пузырь не вскрыть, потужной период затягивается, так как такой плодный пузырь мешает продвижению головки. Кроме того, в редких случаях ребенок может родиться в плодных оболочках. При этом у ребенка наблюдается состояние асфиксии (нарушения дыхания и кислородного голодания, оболочки, попросту говоря, оказывают удушающее действие). Ребенок, родившийся «в рубашке», счастливым считается потому, что его из этой «рубашки» удалось вытащить живым. Поэтому подобные ситуации необходимо предотвращать.
Кроме того, в редких случаях ребенок может родиться в плодных оболочках. При этом у ребенка наблюдается состояние асфиксии (нарушения дыхания и кислородного голодания, оболочки, попросту говоря, оказывают удушающее действие). Ребенок, родившийся «в рубашке», счастливым считается потому, что его из этой «рубашки» удалось вытащить живым. Поэтому подобные ситуации необходимо предотвращать.
Техника амниотомии
Вскрытие плодного пузыря абсолютно безболезненно, так как в нем нет никаких нервных окончаний. По пальцам врач водит во влагалище инструмент с острым крючком на конце, вскрывает этим крючком плодный пузырь, затем пальцами разводит оболочки.
Перед проведением амниотомии врач обязан объяснить женщине, с какой целью он собирается произвести данную операцию и спросить ее согласия.
Осложнения амниотомии
Как и при любой, даже самой безобидной медицинской манипуляции, при амниотомии возможны осложнения, но в данном случае они бывают крайне редко.
Возможно ранение сосудов плодного пузыря и кровотечение. Может быть выпадение петель пуповины. Эти осложнения возможны, если амниотомия выполнена до того, как головка оказалась прижатой ко входу в малый таз. Прижатая головка препятствует выпадению пуповины и позволяет избежать кровотечения, так как сосуды оказываются также прижатыми. Кроме того, после амниотомии женщине рекомендуют в течение получаса лежать.
При многоводии необходимо контролировать темп излития вод, так как при быстром и резком их излитии возможно выпадение ручки или ножки. Поэтому при многоводии сперва делают маленькую дырочку, и потихоньку выпускают воды.
Бояться амниотомии, выполненной по показаниям, не стоит. Эта процедура проводится часто, поэтому врачу на ней «набили руку», и осложения бывают крайне редко. Из всех методов стимуляции амниотомия считается наиболее безопасным методом, на состоянии ребенка вскрытие плодного пузыря никак не сказывается. Кроме того, есть статистика, которая подтверждает, что после того, как начали широко применять амниотомию, осложнений в родах стало меньше. Но, конечно, это не значит, что ее нужно применять всегда и всем.
Но, конечно, это не значит, что ее нужно применять всегда и всем.
Практически весь период вынашивания малыша будущая мама переживает о состоянии малыша. Безусловно, многие из переживаний надуманные, но есть и реальные. Женщина мучается от токсикоза, постоянно прикладывает руку к животику, чтобы узнать, шевелится ли малыш или нет, с тревогой ожидает результатов анализов, контролирует тонус матки, с волнением ожидает УЗИ, чтобы посмотреть на будущего малыша и услышать заветные слова о том, что малыш развивается нормально.
Среди возможных поводов для опасений существует довольно существенный, однако, увы, о нём знают немногие женщины. Исходя из статистических данных Центра акушерства, около 20 % всех случаев потери малыша происходит из-за преждевременного разрыва плодного пузыря.
Однако шанс диагностировать и предотвратить эту угрозу на ранней стадии все же существует. Разрыв плодного пузыря не является приговором, и малыш может в дальнейшем нормально развиваться.
Что такое плодная оболочка?
В течение всего периода ожидания малыша является безопасным местом, которое защищает ребенка от дискомфорта. Можно даже назвать плодную оболочку маленьким миром, где из крошечного эмбриона постепенно формируется будущий малыш. И чтобы на протяжении девяти месяцев ничто не могло нарушить покой малыша, природа «придумала» такую довольно надежную защиту для него.
Можно даже назвать плодную оболочку маленьким миром, где из крошечного эмбриона постепенно формируется будущий малыш. И чтобы на протяжении девяти месяцев ничто не могло нарушить покой малыша, природа «придумала» такую довольно надежную защиту для него.
Плодные оболочки – великолепный барьер, который способен уберечь ребёнка от воздействия инфекций и бактерий. Многие, увидев на УЗИ прозрачность оболочек, не уверены, что они способны на что-то существенное, однако на самом деле они плотные и обладают высокой прочностью.
Плодные оболочки спасают малыша от влияния внешних факторов окружающей среды благодаря 3 слоям:
- наружный слой, который сформирован из ткани, которая покрывает внутреннюю полость матки. Он считается самым прочным, поскольку должен гарантировать особую жесткость оболочкам, чтобы под воздействием негативных условий развивающийся плод не смог деформироваться;
- средний слой включает клетки зародыша;
- внутренний слой – эластичный и деликатный.
 По своему строению напоминает едва ощутимую пелену, которая бережливо окутывает плод.
По своему строению напоминает едва ощутимую пелену, которая бережливо окутывает плод.
Безопасность и целостность плодного пузыря является залогом чистоты и нормального роста и развития крохи . И если хоть один слой нарушается, увеличивается вероятность инфицирования и возникновения всевозможных осложнений в ходе беременности.
Какие женщины входят в группу риска?
Среди женщин в положении специалисты выделяют будущих мам, которые должны следить за возникающими симптомами разрыва оболочек в период беременности. В эту группу входят:
- женщины с многоплодной беременностью;
- будущие мамы, у которых наблюдается какое-либо инфекционное заболевание, которое может истончить оболочки пузыря;
- женщины с ;
- будущие мамочки, которые в течение беременности плохо себя чувствуют, чувствуют боли в пояснице, ноющую боль в животе и ощущения, похожи на схватки;
- женщины, у которых при первых родах был разрыв плодного пузыря;
- беременные, которые курят сигареты;
- женщины с маленьким весом или наличием авитаминоза;
- беременные, у которых при падении образовались травмы или произошло сотрясение.
 При этом женщина может чувствовать себя хорошо, но оболочки могут иметь разрывы или небольшие трещины.
При этом женщина может чувствовать себя хорошо, но оболочки могут иметь разрывы или небольшие трещины.
Лечение разрыва плодного пузыря
Увы, разрыв плодных оболочек может произойти даже у женщин, беременность которых протекает без каких-либо осложнений. По статистическим данным он возникает у 1 из 10 женщин в положении. При этом медики не могут понять, почему же это происходит.
Даже одной небольшой трещинки может хватить для того, чтобы бактерии без труда проникли в полость матки. Будущий малыш при этом не имеет защиты, поэтому плод инфицируется, а вместе с ним и полость матки, в результате чего малыш может погибнуть, а мать получает опасные гнойные осложнения.
Ранний разрыв плодного пузыря при недоношенной беременности нуждается в немедленном вмешательстве врачей. На методику лечения в этом случае оказывает влияние срок беременности и сама инфекция.
Если разрыв был обнаружен на раннем сроке и вероятность инфицирования приближена к нулю, то женщине врач назначает антибиотики, стероиды и токолитики, которые помогут продлить вынашивание малыша. В данном случае необходимо обязательно придерживаться всех рекомендаций врача и не пропускать УЗИ, которое позволяет наблюдать за будущим малышом.
В данном случае необходимо обязательно придерживаться всех рекомендаций врача и не пропускать УЗИ, которое позволяет наблюдать за будущим малышом.
Если разрыв был выявлен на последних месяцах беременности, но риска заражения малыша нет, специалисты назначают лечение, которое ориентировано на нормализацию хода беременности. Женщину оставляют в стационаре, где создаются условия стерильности, поскольку её состояние требует особого контроля. Осуществляется термометрия и предупреждение , берутся анализы крови, исследуется содержимое влагалища на бактерии, контролируется самочувствие плода, чтобы предотвратить развитие гипоксии и нарушения кровообращения между маткой и плацентой.
Если же при разрыве произошло инфицирование, врачи прибегают к стимуляции преждевременных родов. Женщине выписывают антибиотики, потом формируют определенный гормональный фон и осуществляют родовозбуждение.
Что делать, если есть подозрение на разрушение плодного пузыря?
В период ожидания малыша женщина должна внимательно следить за тем, в каком количестве у неё появляются выделения из влагалища и какой характер они носят.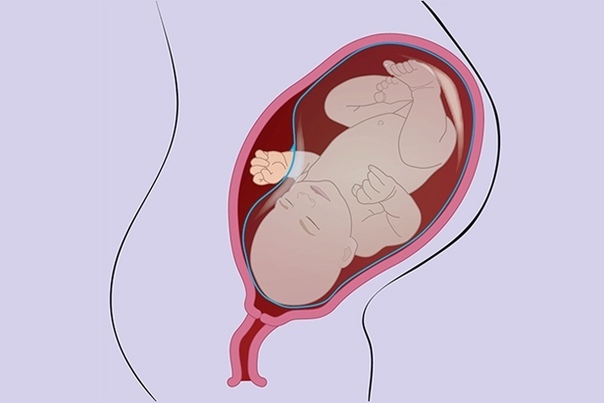 Безусловно, в период беременности все физиологические процессы меняются, однако контролировать своё самочувствие все же стоит, тем более, если женщина состоит в группе риска.
Безусловно, в период беременности все физиологические процессы меняются, однако контролировать своё самочувствие все же стоит, тем более, если женщина состоит в группе риска.
Основной признак разрыва плодного пузыря — выделение бесцветной жидкости, не имеющей специфического запаха. Она не течет рекой, немного сочится и объединяется с влагалищными выделениями, поэтому заметить её довольно сложно. Однако именно в это время ребенок подвергается опасности, поскольку велик риск проникновения инфекции. В любом случае обязательно обратитесь за помощью к врачу.
Будущая мама должна понимать, что терапия, которая будет проведена в первые несколько часов после разрыва, позволит сохранить крохе жизнь, а женщине здоровье.
Как известно, во время внутриутробного развития будущего малыша окружают плодные оболочки. К ним относят амнион, гладкий хорион и часть децидуальной оболочки (эндометрий, который претерпевает изменения во время беременности). Все перечисленные оболочки, вместе с плацентой образуют плодный пузырь.
Многие будущие мамочки думают, что плацента и плодный пузырь — это одно и тоже. На самом деле это не так. — самостоятельное образование, обеспечивающее питательными веществами и кислородом плод. Именно через нее осуществляется связь плода с организмом матери.
Что представляет собой плодный пузырь?
Развитие перечисленных плодных оболочек начинается сразу же после процесса Так, амнион представляет собой тонкую полупрозрачную мембрану, которая по сути своей состоит из соединительной и эпителиальной ткани.
Гладкий хорион располагается непосредственно между амнионом и децидуальной оболочкой. Она содержит большое количество кровеносных сосудов.
Децидуальная оболочка располагается между плодным яйцом и миометрием.
Главными параметрами плодного пузыря являются его плотность и размер, который изменяется по неделям беременности. Так, на 30-й день диаметр плодного пузыря составляет 1 мм и затем увеличивается на 1 мм в день.
Каковы функции плодного пузыря?
Сказав о том, как выглядит плодный пузырь, разберемся с тем, каковы основные его функции.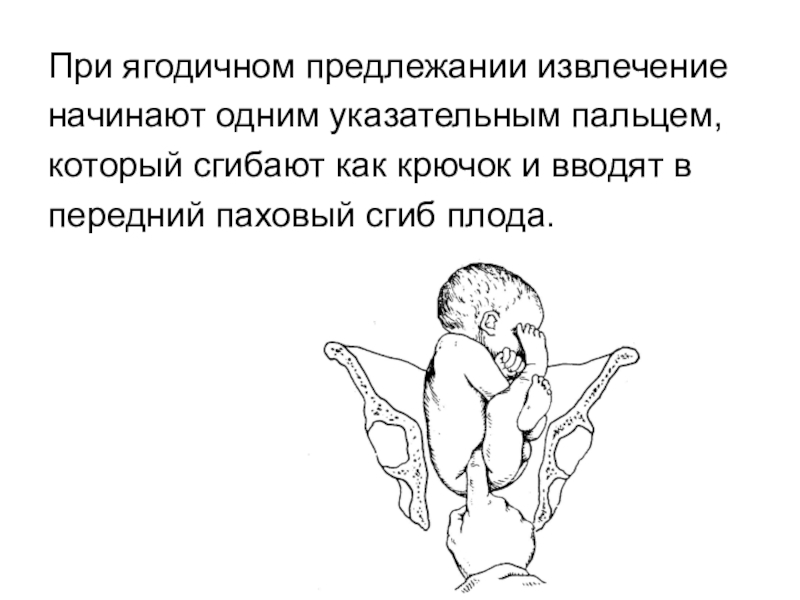 Главными из них являются.
Главными из них являются.
Такое образование, как плодный пузырь представляет собой естественный слой жидкости, которая заключена в оболочку. Основной функцией его во время беременности является защита плода от различного рода инфекций, а также травм. Именно плодный пузырь обеспечивает комфортное развитие плода в матке.
Что такое плоский плодный пузырь и чем он характеризуется?
Диагноз «плоский плодный пузырь» ставится в том случае, когда объем, так называемых передних вод, менее 200 мл. При данном нарушении стенки пузыря натягиваются непосредственно на головку малыша. Как итог, — давление на шейку матки при наступлении срока родов не происходит, поэтому процесс родов затягивается. Матка плохо сокращается, т.к. ее тонус при данном нарушении снижается. В тяжелых случаях может наблюдаться отслоение плаценты, что чревато летальным исходом для малыша.
Из-за чего развивается плоский плодный пузырь?
Разобравшись, что значит плоский плодный пузырь, необходимо сказать и том, что приводит к развитию такого нарушения.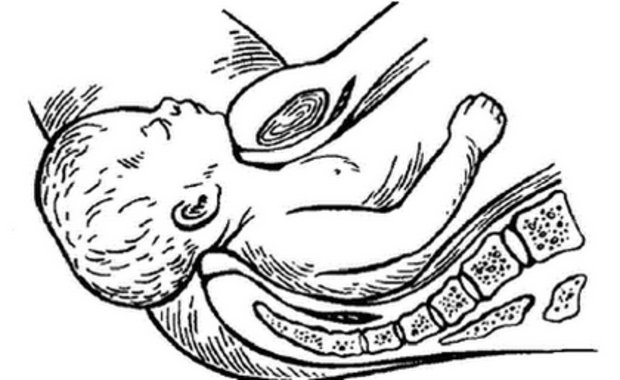
Причины развития плоского плодного пузыря довольно многочисленны. К данному нарушению могут привести как естественные особенности процесса беременности, так и его осложнения. Наиболее часто к возникновению данного нарушения приводят:
Как проводится лечение при данном нарушении?Для того чтобы помочь роженице и ускорить родовой процесс, плоский плодный пузырь обычно прокалывают. Это способствует выделению гормона окситоцина, который повышает маточную активность, вызывая сокращения ее гладкой мускулатуры.
При проведении процедуры беременная не ощущает никакой боли, т.к. плодный пузырь не имеет нервных окончаний.
Прокол плодного пузыря в родах или для чего нужна амниотомия?
Очень часто про удачливых людей по жизни говорят «Родился в рубашке». В старину «рубашкой» бабки-повитухи называли оболочку вокруг плода, которая во время родов самостоятельно не разорвалась. Тогда очень редко дети в «рубашке» выживали. На сегодняшний день рождается 7% детей в «рубашках». Современные врачи в таких случаях проводят операцию под названием «амниотомия».
Современные врачи в таких случаях проводят операцию под названием «амниотомия».
Амниотомия – это хирургическое вскрытие плодного пузыря, который образован двумя оболочками: амнионом (внутренней) и хорионом (внешней). Такое хирургическое вмешательство чаще всего делают для того, чтобы начать родовой процесс. Иногда ее проводят уже после родов, если в ходе родов появляются непредвиденные осложнения.
По сути, если у роженицы не отошли воды, то акушер-гинеколог пробивает плодный пузырь уже в роддоме. Это сложное и страшное слово пугает многих женщин, но на самом деле это простая манипуляция, которая не должна беспокоить будущую маму.
Как проходит операция?
Врач использует хирургический инструмент, который представляет собой держатель и крючок небольшого размера. Этим крючком он делает прокол плодного пузыря. Зрелище, конечно, не из приятных, но страшного тут ничего нет. В процессе такой операции роженица абсолютно ничего не чувствует – стенки оболочки не чувствительны. Уже после разрыва пузыря, роженица чувствует, что отходят воды. Манипуляцию проводят тогда, когда пузырь отчётливо виден – во время схваток. Данный промежуток времени самый безопасный для еще не родившегося ребенка, так как не задевается головка плода.
Уже после разрыва пузыря, роженица чувствует, что отходят воды. Манипуляцию проводят тогда, когда пузырь отчётливо виден – во время схваток. Данный промежуток времени самый безопасный для еще не родившегося ребенка, так как не задевается головка плода.
4 вида амниотомии
Амниотомия в родах бывает четырех типов, все зависит от того, на каком этапе ее проводят:
- дородовая – операция, которую проводят для того, чтобы начался родовой процесс;
- ранняя – прокол оболочки делают на этапе раскрытия шейки матки на 7 см;
- своевременная, когда вскрытие проводится при открытии шейки матки на 8-10 см;
- поздняя и самая сложная – это вскрытие плодной оболочки, когда головка ребенка уже подошла ко дну малого таза и врач проводит операцию на родовом столе.
Показания дородовой амниотомии
Переношенная беременность. Если женщина не рожает после 40 недель, то врач начинает вызывать родовой процесс. После 9 месяцев плацента начинает «стареть» и она уже не может выполнять свои функции. Что это значит? Плацента снабжает плод кислородом, а уже после 40 недели у нее хуже работает эта функция, а ребенок от этого может страдать от кислородного голодания.
После 9 месяцев плацента начинает «стареть» и она уже не может выполнять свои функции. Что это значит? Плацента снабжает плод кислородом, а уже после 40 недели у нее хуже работает эта функция, а ребенок от этого может страдать от кислородного голодания.
Патологический прелиминарный период. Это когда преждевременные схватки продолжаются в течение нескольких часов, а «настоящие» схватки так и не начинаются. Этот дородовой период очень сильно истощает роженицу. И ребенок тоже страдает – у него появляется внутриутробная гипоксия.
Резус-конфликтная беременность. Если у матери и ребенка разный резус фактор, то у них появляется конфликт по резус-фактору. Чем это может грозить ребенку? Из-за такой особенности, в крови матери образуются антитела, способные разрушать эритроциты плода. И если таких антител скапливается большое количество, то начинается гемолитическая болезнь плода. Врач в данной ситуации должен вскрыть околоплодную оболочку.
Гестоз. Во время беременности может появиться отечность, повышенное давление, все это свидетельствует о сложном заболевании. Это значит, что у женщины есть показания амниотомии. Гестоз негативно влияет на здоровье будущего ребенка.
Это значит, что у женщины есть показания амниотомии. Гестоз негативно влияет на здоровье будущего ребенка.
Показания ранней амниотомии
Плоский плодный пузырь. Плоский пузырь – это ситуация, когда недостаточно передних вод. В данной ситуации их предельно мало, около 200 мл. Недостаточность вод приводит к тому, что процесс схваток замедляется или вовсе останавливается.
Слабость родовых сил. Схватки могут протекать по-разному. Если они слабые, короткие и непродуктивные, то шейка матки не раскрывается и головка ребенка не продвигается. Чтобы усилить схватки применяют раннюю амниотомию.
Плацента находится слишком низко. При таком расположении плаценты, во время схваток начинается кровотечение или отслойка плаценты.
Многоводие. Большое количество околоплодных вод – тоже плохо, так как матка сокращается неправильно и схватки очень слабые.
Повышенное давление.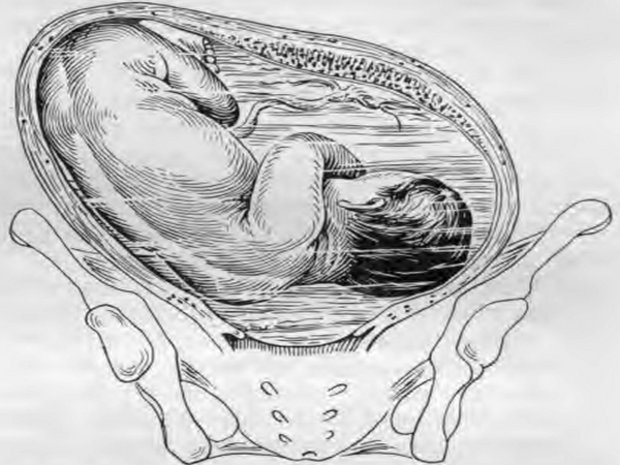 Повышенное давление может спровоцировать гестоз, гипертоническую болезнь или болезни почек и сердца. Даже если высокое давление было во время беременности, то во время родов это отразится на состоянии матки.
Повышенное давление может спровоцировать гестоз, гипертоническую болезнь или болезни почек и сердца. Даже если высокое давление было во время беременности, то во время родов это отразится на состоянии матки.
Показания поздней амниотомии
В процессе родов врач может обнаружить, что плодная оболочка слишком эластичная и плотная. Такому пузырю очень сложно разорваться самостоятельно, без хирургического вмешательства. Если врач вовремя не уследит такую особенность оболочки, то, скорее всего, ребенок «родится в рубашке». Такая ситуация может привести к тому, что он родится мертвым.
Амниотомия – не такая опасная процедура, как может показаться на первый взгляд. Но некоторые женщины отказываются от нее и хотят рожать самостоятельно, естественным путем. Такое решение не всегда правильное, а зачастую опасное. В процессе родов врач, при необходимости, должен сделать хирургическую манипуляцию вовремя.
Отказ от врачебной помощи может угрожать и матери: отслойка плаценты, например, провоцирует кровотечение и непредвиденные последствия. Поэтому если вы хотите родить живого ребенка, доверьтесь специалистам, ведь они лучше знают свое дело. Операция по вскрытию плодного пузыря может принести неприятные ощущения роженице. Зато она очень важна для здоровья и сохранности жизни ее ребенка.
Поэтому если вы хотите родить живого ребенка, доверьтесь специалистам, ведь они лучше знают свое дело. Операция по вскрытию плодного пузыря может принести неприятные ощущения роженице. Зато она очень важна для здоровья и сохранности жизни ее ребенка.
Источник
Плодный пузырь — это… Что такое Плодный пузырь?
- Плодный пузырь
- часть плодных оболочек, внедряющаяся вместе с околоплодными водами в канал шейки матки и доступная исследованию во время родов. Пло́дный пузы́рь грушеви́дный — П. п., выступающий во влагалище при незначительно раскрытой шейке матки.
Пло́дный пузы́рь пло́ский (v. fetalis plana) — П. п. с малым количеством околоплодных вод, плотно охватывающий головку плода.
Пло́дный пузы́рь цилиндри́ческий — П. п., значительно выступающий во влагалище через широко раскрытую шейку матки.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Пло́дный пери́од
- Пло́мба
Смотреть что такое «Плодный пузырь» в других словарях:
плодный пузырь — (vesica fetalis) часть плодных оболочек, внедряющаяся вместе с околоплодными водами в канал шейки матки и доступная исследованию во время родов … Большой медицинский словарь
Плодный пузырь — плодные воды см. Водная оболочка, Беременность, Роды и Эмбриология … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
плодный пузырь грушевидный — П. п., выступающий во влагалище при незначительно раскрытой шейке матки … Большой медицинский словарь
плодный пузырь плоский — (v.
 fetalis plana) П. п. с малым количеством околоплодных вод, плотно охватывающий головку плода … Большой медицинский словарь
fetalis plana) П. п. с малым количеством околоплодных вод, плотно охватывающий головку плода … Большой медицинский словарьплодный пузырь цилиндрический — П. п., значительно выступающий во влагалище через широко раскрытую шейку матки … Большой медицинский словарь
Плодный пузырь (мешок амниона) — (amniotic sac). Заполненная жидкостью оболочка, окружающая развивающийся эмбрион или плод … Психология развития. Словарь по книге
плодный — ая, ое. 1. к Плод (1 3 зн.). П ая оболочка. П. пузырь. П ое яйцо. П ые воды. П ая матка (пчелиная матка, оплодотворённая трутнем и производящая кладку яиц). 2. Способный давать плоды; плодоносный. П ая вишня, яблоня, груша … Энциклопедический словарь
плодный — ая, ое. 1) к плод 1), 2), 3) П ая оболочка. Пло/дный пузырь. П ое яйцо. П ые воды. П ая матка (пчелиная матка, оплодотворённая трутнем и производящая кладку яиц) 2) Способный давать плоды; плодоносный.
 П ая вишня, яблоня, гр … Словарь многих выражений
П ая вишня, яблоня, гр … Словарь многих выраженийРОДЫ — РОДЫ. Содержание: I. Определение понятия. Изменения в организме во время Р. Причины наступления Р………………… 109 II. Клиническое течение физиологических Р. . 132 Ш. Механика Р. …………….. 152 IV. Ведение Р……………… 169 V … Большая медицинская энциклопедия
Роды — I Роды Роды (partus) физиологический процесс изгнания из матки плода, околоплодных вод и последа (плаценты, плодных оболочек, пуповины) после достижения плодом жизнеспособности. Жизнеспособным Плод, как правило, становится по истечении 28 нед.… … Медицинская энциклопедия
ПЛЯЦЕНТА — ПЛЯЦЕНТА. Содержание: I. Сравнительная анатомил………….55. 1 II. Развитие П. у человека………….. 556 III. Плацента доношенного плодного яйца…..5Е8 IV. Физиология и биология 11………….55а V. Патология П. Пат. формы II……..j … Большая медицинская энциклопедия
Книги
- 9месяцев № 7/2017, Отсутствует.
 Журнал «9 месяцев» выпускается с 2000 года. Издание посвящено беременности и родам, а также в нем освещаются вопросы подготовки к беременности, послеродовому периоду, здоровью, питанию и… Подробнее Купить за 49.9 руб электронная книга
Журнал «9 месяцев» выпускается с 2000 года. Издание посвящено беременности и родам, а также в нем освещаются вопросы подготовки к беременности, послеродовому периоду, здоровью, питанию и… Подробнее Купить за 49.9 руб электронная книга
Беременность и контроль мочевого пузыря: причины, диагностика и лечение
Что такое недержание мочи?
Недержание мочи — это неспособность контролировать отхождение мочи. Если вы испытываете недержание мочи, вы можете почувствовать острую потребность в мочеиспускании или утечке мочи между походами в туалет. Вы также можете обнаружить, что вам придется часто ходить в туалет, если у вас недержание мочи. Это может произойти по многим причинам, включая беременность, роды и возраст.
Как работает мочевой пузырь?
Мочевой пузырь — это круглый мышечный орган, расположенный над тазовой костью.Он удерживается тазовыми мышцами. Через трубку, называемую уретрой, моча выходит из мочевого пузыря. Мышцы мочевого пузыря расслабляются, когда мочевой пузырь наполняется мочой, а мышцы сфинктера помогают удерживать мочевой пузырь закрытым до тех пор, пока вы не будете готовы к мочеиспусканию.
Другие системы вашего тела также помогают контролировать мочевой пузырь. Нервы из мочевого пузыря посылают сигналы в мозг, когда мочевой пузырь наполнен, а затем нервы из мозга сигнализируют мочевому пузырю, когда он готов к опорожнению. Все эти нервы и мышцы должны работать вместе, чтобы ваш мочевой пузырь мог нормально функционировать.
Как беременность и роды влияют на контроль мочевого пузыря?
Во время беременности у вас может возникнуть подтекание мочи между походами в туалет. Это называется недержанием. Одним из видов недержания мочи, которым могут страдать беременные женщины, является недержание при напряжении. Если у вас стрессовое недержание мочи, у вас может возникнуть утечка мочи, если вы:
- Кашель.
- Смех.
- Занимайтесь физической активностью.
Ваш мочевой пузырь находится под маткой. По мере того, как ваш растущий ребенок расширяется, мочевой пузырь сжимается (сплющивается), оставляя меньше места для мочи.Это дополнительное давление может вызвать у вас позывы к мочеиспусканию чаще, чем обычно. Обычно это временно и проходит в течение нескольких недель после рождения ребенка.
Однако риск недержания мочи после беременности часто зависит от вашей конкретной беременности, типа родов и количества ваших детей. Женщины, родившие через естественные родовые пути или кесарево сечение, подвергаются гораздо более высокому риску стрессового недержания мочи, чем женщины, которые никогда не рожали.
Потеря контроля над мочевым пузырем может быть вызвана пролапсом (сползанием) тазовых органов, что иногда может произойти после родов.Мышцы таза могут растягиваться и становиться слабее во время беременности или родов через естественные родовые пути. Если мышцы таза не обеспечивают достаточной поддержки, ваш мочевой пузырь может провиснуть или обвиснуть. Это состояние называется цистоцеле. Когда мочевой пузырь опускается, это может привести к растяжению отверстия уретры.
Что вызывает потерю контроля над мочевым пузырем у женщин после беременности и родов?
Есть несколько факторов, которые могут привести к потере контроля над мочевым пузырем после рождения ребенка, в том числе:
- Выпадение тазового органа : Если мышцы вокруг мочевого пузыря становятся слабыми, орган может фактически сместиться.Это состояние называется цистоцеле.
- Повреждение тазового нерва : Тазовые нервы, контролирующие функцию мочевого пузыря, могут быть повреждены во время длительных или трудных вагинальных родов.
- Травма во время родов : Иногда родоразрешение с применением щипцов может привести к травмам мышц тазового дна и мышц анального сфинктера.
- Травма из-за длительного толчка : Продолжительное нажатие во время родов через естественные родовые пути также может увеличить вероятность повреждения тазовых нервов.
Распространено ли подтекание мочи во время беременности?
Для многих женщин подтекание мочи (недержание мочи) является обычным явлением во время беременности или после родов. Поскольку ваше тело меняется на протяжении всей беременности, чтобы приспособиться к растущему ребенку, мочевой пузырь может подвергаться давлению. Это нормально для многих женщин во время беременности.
Как диагностируются проблемы с контролем мочевого пузыря во время или после беременности?
Хотя большинство проблем с контролем мочевого пузыря во время или после беременности со временем исчезают, вам следует поговорить со своим лечащим врачом, если проблема не исчезнет в течение шести или более недель после родов.Было бы неплохо вести дневник, в котором записывались бы ваши походы в туалет. В этом дневнике вы должны обязательно отслеживать, как часто у вас бывает подтекание мочи и когда это происходит.
Во время приема ваш лечащий врач проведет физический осмотр, чтобы исключить различные заболевания и проверить, насколько хорошо работает ваш мочевой пузырь. Ваш провайдер также может заказать различные тесты, в том числе:
- Общий анализ мочи : Во время этого теста вас попросят предоставить образец мочи.Этот образец будет проанализирован на предмет возможных инфекций, которые могут вызвать недержание мочи.
- Ультразвук : изображения, полученные с помощью ультразвуковых волн, могут гарантировать, что ваш мочевой пузырь полностью опорожнен.
- Стресс-тест мочевого пузыря : Во время этого теста ваш врач проверит наличие признаков утечки мочи при сильном кашле или надавливании.
- Цитоскопия : В этом тесте в уретру вводится тонкая трубка с миниатюрной камерой на одном конце.Во время этого теста ваш врач сможет заглянуть внутрь вашего мочевого пузыря и уретры.
- Уродинамика : Во время этого теста в мочевой пузырь вводится тонкая трубка. Вода течет через эту трубку, чтобы заполнить мочевой пузырь, так что давление внутри мочевого пузыря можно измерить.
Как лечить проблемы с контролем мочевого пузыря?
Существует несколько методов лечения проблем с контролем мочевого пузыря. Упражнения Кегеля могут помочь улучшить контроль над мочевым пузырем и уменьшить утечку мочи.Кроме того, может помочь изменение диеты, похудание и время посещения туалета.
Некоторые предложения, которые помогут при проблемах с контролем мочевого пузыря, включают:
- Переход на напитки без кофеина или воду, чтобы предотвратить утечку мочи. Употребление таких напитков, как газированные напитки, кофе и чай, может вызвать у вас желание чаще мочиться.
- Ограничьте количество жидкости, которую вы пьете после ужина, чтобы сократить количество походов в туалет, которые вам нужно совершать в течение ночи.
- Употребление в пищу продуктов с высоким содержанием клетчатки, чтобы избежать запора, так как запор также может вызвать подтекание мочи.
- Поддержание здоровой массы тела. Избыточный вес тела может оказывать дополнительное давление на мочевой пузырь. Похудание после рождения ребенка может помочь уменьшить давление на мочевой пузырь.
- Ведение записи, когда вы испытываете подтекание мочи. Рекомендуется отслеживать, в какое время дня у вас наблюдается подтекание мочи. Если вы видите узор, вы можете избежать утечки, заранее спланировав походы в ванную.
После того, как вы установили регулярный режим, вы, возможно, сможете увеличить время между посещениями туалета. Заставляя себя держаться дольше, вы укрепляете мышцы таза и усиливаете контроль над мочевым пузырем.
Как можно предотвратить потерю контроля над мочевым пузырем из-за беременности или родов?
Роды и вагинальные роды влияют на мышцы и нервы тазового дна, которые влияют на контроль мочевого пузыря, поэтому вам следует обсудить возможные варианты с вашим лечащим врачом.
Кесарево сечение (кесарево сечение) связано с более низким риском недержания мочи или тазового пролапса, чем вагинальные роды, но они могут представлять другие риски. Крупные дети, вес которых при рождении превышает 9 фунтов, могут увеличить риск повреждения нервов во время родов.
Тренировка мышц тазового дна с помощью упражнений Кегеля может помочь предотвратить проблемы с контролем над мочевым пузырем.
Проблемы с контролем мочевого пузыря могут проявиться через несколько месяцев или лет после родов. Поговорите со своим лечащим врачом, если это произойдет с вами.
Как мне делать упражнения Кегеля?
Упражнения Кегеля, также называемые упражнениями для тазового дна, помогают укрепить мышцы, поддерживающие мочевой пузырь, матку и кишечник. Укрепляя эти мышцы во время беременности, вы можете развить способность расслаблять и контролировать мышцы при подготовке к родам.
Упражнения Кегеля настоятельно рекомендуются в послеродовой период (после родов), чтобы способствовать заживлению тканей промежности, повысить силу мышц тазового дна и помочь этим мышцам вернуться в здоровое состояние (включая лучший контроль над мочеиспусканием).
Чтобы выполнить упражнения Кегеля, представьте, что вы пытаетесь остановить отток мочи или пытаетесь не выводить газы. При этом вы сокращаете (напрягаете) мышцы тазового дна и выполняете упражнения Кегеля. Выполняя эти упражнения, старайтесь не двигать ногами, ягодицами или мышцами живота. Фактически, никто не должен знать, что вы выполняете упражнения Кегеля.
упражнения Кегеля нужно делать каждый день. Рекомендуется делать пять наборов упражнений Кегеля в день.Каждый раз, когда вы сокращаете мышцы тазового дна, задерживайте их на медленном счету в течение 10 секунд, а затем расслабляйтесь. Повторите это 15 раз для одного подхода Кегеля.
MWFCC Условия: почечная агенезия | Детская Миннесота
Как диагностируется агенезия почек?
Агенезия почек обычно выявляется при обычном пренатальном УЗИ. Первым признаком этого состояния является пустое пространство (почечная ямка) на месте почки (рис. 2). Кроме того, надпочечник — структура в форме пирамиды, обычно прикрепленная к верхушке почки — на УЗИ будет выглядеть плоской, как если бы он «лежал» (рис. 3).
Иногда почки могут развиваться не в том месте тела ребенка — это заболевание, известное как внематочная почка. Чтобы исключить такую возможность, ваш врач проведет ультразвуковое сканирование, которое использует звуковые волны для определения анатомических структур вашего ребенка. Он также может измерять кровоток в кровеносных сосудах ребенка. Ваш врач посмотрит на ультразвуковые изображения, чтобы попытаться определить почечную (почечную) ткань и почечные артерии, которые переносят кровь от сердца к каждой из почек.Отсутствие почечной ткани наряду с отсутствием почечной артерии на той же стороне (рис. 4) подтверждает диагноз агенеза почек.
Если почечная ткань не обнаружена, а УЗИ также не показывает околоплодных вод в матке, диагноз, скорее всего, будет двусторонней агенезией почек. Однако наличие почечной ткани с недостатком жидкости может быть признаком разрыва мембраны вокруг околоплодных вод — амниотического мешка. Ваш врач подтвердит или исключит такую возможность, выполнив гинекологическое обследование для выявления признаков скопившихся околоплодных вод во влагалище.Другие тесты также могут быть выполнены для оценки наличия околоплодных вод, которые обычно не обнаруживаются во влагалище.
Как справляется односторонняя агенезия почек до рождения?
Если у вашего ребенка отсутствует одна почка, дородовой уход, который вы получите, будет сосредоточен на получении как можно большего количества информации о состоянии ребенка, чтобы мы могли подготовиться во время и после родов для обеспечения оптимального ухода. Это включает в себя сбор информации о других возможных врожденных дефектах.
Мы используем несколько различных методов для сбора этой информации, включая УЗИ с высоким разрешением и эхокардиограмму плода. Если эти тесты не выявят врожденных дефектов, кроме отсутствующей единственной почки, вашему ребенку не потребуется никакого специального дородового лечения. Дополнительное ультразвуковое исследование может быть выполнено в конце второго или в начале третьего триместра беременности, но в противном случае вы получите обычную дородовую помощь.
Что такое УЗИ плода с высоким разрешением?
Ультрасонография плода с высоким разрешением — это неинвазивный тест, выполняемый одним из наших ультразвуковых специалистов.В тесте используются отраженные звуковые волны для создания изображений вашего ребенка в утробе матери.
Что такое эхокардиограмма плода?
Эхокардиография плода (сокращенно «эхо») проводится в нашем центре детским кардиологом (врачом, специализирующимся на пороках сердца плода). Эта неинвазивная ультразвуковая процедура с высоким разрешением конкретно исследует структуру и функционирование сердца ребенка в утробе матери. Этот тест важен, потому что дети с врожденными дефектами подвержены повышенному риску сердечных аномалий.
Как справляется двусторонняя агенезия почек до и после родов?
Нет установленных руководств по лечению до или после рождения детей, у которых отсутствуют обе почки. Родители детей с двусторонней агенезией почек имеют возможность не продолжать беременность или, если они хотят продолжить беременность, предоставить своему ребенку паллиативную помощь после рождения.
Некоторым детям с этим заболеванием может быть назначено экспериментальное лечение, известное как терапия плода почечного ангидрамниона (РАФТ).В настоящее время проводятся клинические испытания, чтобы оценить, может ли это вмешательство улучшить выживаемость. В настоящее время в испытание набираются пациенты. Его цель — сохранить функцию легких ребенка до рождения, сделав серию инъекций жидкости в амниотический мешок для поддержания нормального объема жидкости. После рождения ребенку, скорее всего, потребуется почечный диализ. Трансплантация почки, вероятно, также понадобится в какой-то момент в течение первых нескольких лет жизни.
Во время процедуры диализа аппарат удаляет продукты жизнедеятельности и лишнюю жидкость из крови ребенка — работу, которую обычно выполняют почки.Во время операции по пересадке почки хирург поместит донорскую почку в брюшную полость вашего ребенка. Затем почка будет прикреплена к ближайшим кровеносным сосудам, чтобы она заработала.
Чтобы получить право на участие в клиническом исследовании RAFT, у ребенка не должно быть других серьезных врожденных дефектов, нормальное генетическое тестирование и хорошие шансы выжить после лечения. Врач вашего ребенка может посоветовать вам, подходит ли ваш ребенок для этой экспериментальной терапии.
Миеломенингоцеле (для родителей) — Nemours Kidshealth
Что такое миеломенингоцеле?
Миеломенингоцеле (my-uh-lo-meh-NIN-guh-seal) — это разновидность расщелины позвоночника.Расщелина позвоночника (SPY-nuh BIF-ih-duh) возникает, когда позвоночник ребенка не формируется нормально во время беременности. Ребенок рождается с разрывом в костях позвоночника.
Миеломенингоцеле — это мешок, содержащий:
- Часть спинного мозга
- его покрытие (так называемые мозговые оболочки)
- Спинномозговая жидкость
Проталкивает через щель в позвоночнике и коже. Это видно на спине малыша.
Каковы признаки и симптомы миеломенингоцеле?
Признаки и симптомы миеломенингоцеле зависят от того, где оно находится.Миеломенингоцеле может привести к:
- слабость, потеря чувствительности или проблемы с движением частей тела ниже уровня миеломенингоцеле
- Проблемы с контролем мочевого пузыря (моча) и кишечника (фекалии)
- Слишком много спинномозговой жидкости в головном мозге (гидроцефалия)
- Проблема с формированием мозга (мальформация Киари)
- задачи обучения
- изъятия
Иногда дети с миеломенингоцеле рождаются с другими заболеваниями, такими как косолапость, искривление позвоночника, проблемы с бедрами, проблемы с сердцем или почек.
Какие бывают другие типы расщелины позвоночника?
Другие виды расщелины позвоночника включают:
- Spina bifida occulta: это разрыв в костях позвоночника, но спинной мозг и мозговые оболочки не проталкиваются через него. Они находятся на своем обычном месте внутри позвоночного канала, и на спине ребенка нет отверстия.
- Менингоцеле: это когда мешок, содержащий спинномозговую жидкость, проталкивается через щель в позвоночнике. Спинной мозг находится на своем нормальном месте в позвоночном канале.Кожа над менингоцеле часто бывает открытой.
Как происходит миеломенингоцеле?
Все виды расщелины позвоночника случаются на первом месяце беременности. Сначала спинной мозг плода плоский. Затем он закрывается в трубку, называемую нервной трубкой. Если эта трубка не закрывается полностью, ребенок рождается с расщелиной позвоночника. При миеломенингоцеле мешок, содержащий часть спинного мозга, мозговые оболочки и спинномозговую жидкость, проталкивается через щель в позвоночнике и коже.
Что вызывает миеломенингоцеле?
Врачи точно не знают, почему у некоторых детей развивается миеломенингоцеле.Это может произойти, если женщина не получает достаточного количества витамина фолиевой кислоты на ранних сроках беременности. У женщины также может быть больше шансов родить ребенка с миеломенингоцеле, если она:
- Принимает некоторые противосудорожные препараты во время беременности
- уже родила ребенка с расщелиной позвоночника
- болеет диабетом
Как диагностируется миеломенингоцеле?
Во время беременности анализ крови, называемый альфа-фета-белком (AFP), может определить, есть ли у женщины более высокий риск рождения ребенка с миеломенингоцеле.Пренатальное УЗИ или МРТ плода могут показать, есть ли у ребенка.
Миеломенингоцеле, не диагностированное во время беременности, наблюдается при рождении ребенка.
Как лечится миеломенингоцеле?
После родов ребенку, рожденному с миеломенингоцеле, потребуется:
- Операция по закрытию кожи над миеломенингоцеле (обычно в течение 3 дней)
- Тестирование на мальформацию Киари и гидроцефалию с помощью УЗИ, компьютерной томографии или МРТ
- Регулярные проверки размера головы на предмет развития гидроцефалии
- Регулярные проверки движений, чтобы увидеть, как работают спинной мозг и нервы
Другая медицинская помощь будет зависеть от потребностей ребенка.Процедуры могут включать:
- шунт при гидроцефалии (шунт отводит спинномозговую жидкость в живот, чтобы она не накапливалась)
- Ортез для ног для облегчения ходьбы
- инвалидная коляска
- трубка (называемая катетером) для опорожнения мочевого пузыря
- Операция на позвоночнике или ногах
- Операция по поводу мальформации Киари
- физиотерапия (ПТ)
- трудотерапия (ОТ)
- специальная помощь в школе
Некоторые миеломенингоцеле, обнаруженные до рождения, лечат хирургическим путем, пока ребенок еще находится в утробе матери.Иногда это может снизить вероятность того, что у ребенка позже возникнет гидроцефалия. И это может увеличить силу ног ребенка. Эта операция сопряжена с риском для мамы и ребенка, поэтому врачи и члены семьи должны вместе решить, подходит ли им операция.
Что могут сделать родители?
Большинству детей с миеломенингоцеле потребуется постоянная медицинская помощь. Чтобы помочь вашему ребенку оставаться максимально здоровым:
- Возьмите ребенка на все медицинские приемы.
- Выполняйте все рекомендации по лечению, например, давайте лекарства и сходите в PT и OT.
Немедленно позвоните своему врачу, если у вашего ребенка:
- новое слабое место
- ухудшение контроля над мочевым пузырем или кишечником
- головные боли
- рвота
- усталость
- Боль в спине или боль в области миеломенингоцеле
- Боль в шее, проблемы с глотанием или изменение голоса
Рождение ребенка с серьезным заболеванием может стать непростой задачей для любой семьи.Но вам не обязательно идти в одиночку. Поговорите с кем-нибудь из группы по уходу о том, как найти поддержку. Вы также можете посетить интернет-сайты для получения дополнительной информации и поддержки, например:
Признание преждевременных родов | Обучение пациентов
Что такое преждевременные роды?
Доношенная беременность занимает около 40 недель. Младенцы, родившиеся до 37 недель, могут иметь проблемы с дыханием, едой и согреванием. Преждевременные роды происходят между 20-й и 37-й неделями беременности, когда сокращения матки заставляют шейку матки, устье матки или матку открываться раньше, чем обычно.Это может привести к преждевременным родам.
Некоторые факторы могут увеличить шансы женщины на преждевременные роды, например, вынашивание близнецов. Однако конкретная причина или причины преждевременных родов неизвестны. Иногда у женщины могут быть преждевременные роды без видимой причины.
Предупреждающие признаки преждевременных родов
Можно предотвратить преждевременные роды, зная предупреждающие признаки преждевременных родов и обратившись за медицинской помощью на раннем этапе, если эти признаки появляются. Предупреждающие признаки и симптомы преждевременных родов включают:
- Сокращения матки, происходящие шесть или более раз в час, с или без каких-либо других предупреждающих знаков.
- Спазмы, похожие на менструальные, в нижней части живота, которые могут приходить и уходить или быть постоянным.
- Ощущение слабой тупой боли в спине ниже талии, которая может приходить и уходить, или исчезать постоянный.
- Давление в тазу, такое ощущение, будто ваш ребенок давит вниз. Это давление приходит и уходит.
- Спазмы в животе с диареей или без нее.
- Увеличение или изменение выделений из влагалища, например изменение слизистых, водянистые или кровянистые выделения.
Сокращения матки: как определить, что в норме
Некоторые сокращения матки в течение дня — это нормально.Они часто возникают, когда вы меняете позу, например с сидения на лежа. Частые сокращения матки, например, шесть или более в час — это ненормально. Частые сокращения или сжатия матки могут привести к открытию шейки матки.
Так как начало преждевременных родов очень незаметно и часто трудно поддается лечению. Признайте, важно знать, как прощупать живот на предмет сокращений матки. Вы можете почувствовать схватки таким образом:
- Лежа, положите кончики пальцев на верхнюю часть матки
- Сокращение — это периодическое затягивание или затвердевание вашего матка.Если ваша матка сокращается, вы на самом деле почувствуете, что живот становится напряженным или твердым, а затем почувствуете, как он расслабляется или смягчается, когда сокращение закончится.
Что делать, если вы считаете, что у вас могут быть симптомы преждевременных родов
Если вы считаете, что у вас сокращение матки или другие признаки и симптомы преждевременных родов:
- Лягте под наклоном к себе. Положите подушку за спину для поддержки.
- Иногда лежание в течение часа может замедлить или прекратить симптомы.
- Не лежите на спине, так как лежачее положение может вызвать учащение схваток.
- Не поворачивайтесь полностью на бок, иначе вы не почувствуете сокращений.
- Увлажните себя, выпив несколько больших стаканов воды. Иногда обезвоживание может вызвать схватки.
- Чтобы определить, как часто происходят схватки, проверьте количество минут, которые проходят от начала одного сокращения до начала следующего.
- У вас шесть или более сокращений матки за один час
- У вас есть другие признаки и симптомы в течение часа
- У вас есть кровянистые выделения или утечка жидкости из влагалища
С благодарностью доктору Роберту К. Кризи за его помощь и Фонду по врожденным дефектам March of Dimes за их поддержку.
Детские болезни и расстройства | Британника
Детское заболевание и расстройство , любое заболевание, нарушение или аномальное состояние, которое поражает в первую очередь младенцев и детей, т. Е. Тех, кто находится в возрастном диапазоне, который начинается с плода и продолжается до подросткового возраста.
Детство — это период перемен как в ребенке, так и в его ближайшем окружении. Изменения в ребенке, связанные с ростом и развитием, настолько поразительны, что это почти как если бы ребенок был серией отдельных, но связанных личностей, проходящих через младенчество, детство и юность.Изменения в окружающей среде происходят по мере того, как окружение и контакты полностью зависимого младенца становятся таковыми из все более независимого ребенка и подростка. Здоровье и болезнь в период от зачатия до подросткового возраста необходимо понимать на этом фоне изменений.
Британская викторина
44 вопроса из самых популярных викторин «Британника» о здоровье и медицине
Что вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно будет много знать, чтобы ответить на 44 самых сложных вопроса из самых популярных викторин Britannica о здоровье и медицине.
Хотя детские болезни по большей части схожи с болезнями взрослых, есть несколько важных отличий. Например, некоторые специфические расстройства, такие как преждевременное половое созревание, присущи только детям; другие, такие как острый нефрит — воспаление почек — часто встречаются у детей и нечасто у взрослых. В то же время некоторые заболевания, часто встречающиеся у взрослых, у детей встречаются нечасто. К ним относятся гипертония (высокое кровяное давление неизвестной причины) и подагра.Наконец, основной сегмент педиатрической помощи касается лечения и профилактики врожденных аномалий, как функциональных, так и структурных.
Помимо различий в заболеваемости, обусловленных различиями между детьми и взрослыми, необходимо выделить некоторые другие особенности болезней у детей. Инфекционные расстройства широко распространены и остаются основной причиной смерти, хотя отдельные заболевания часто протекают в легкой форме и имеют незначительные последствия. Большинство распространенных инфекционных заболеваний, таких как корь, ветряная оспа и эпидемический паротит, встречаются в детстве.Нарушения питания, которые по-прежнему вызывают серьезную озабоченность, особенно, но не исключительно в развивающихся странах, имеют огромное значение для растущего и развивающегося ребенка. Уникальные потребности детей в питании делают их необычно восприимчивыми к состояниям дефицита: дефицит витамина D вызывает рахит, обычное заболевание детей в развивающихся странах, и лишь в редких случаях вызывает какие-либо заболевания у взрослых. Основные экологические опасности, угрожающие здоровью детей раннего возраста, либо неизбежны, как при загрязнении воздуха, либо случайны, как при отравлении или дорожно-транспортных происшествиях.Дети старшего возраста, особенно подростки, так же, как и взрослые, подвергаются опасностям окружающей среды, к которым они сознательно стремятся, таким как курение сигарет, употребление алкоголя и других наркотиков.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасВ этой статье рассматривается круг болезней, поражающих детей, с особым акцентом на то, каким образом уникальные особенности растущего ребенка и особые аспекты окружающей его среды служат для изменения течения, последствий и лечения конкретных заболеваний.
Диагностика и общие рекомендации по лечению и профилактике
Диагностика детских болезней требует особого внимания и специальных методов; например, при оценке генетических нарушений может потребоваться обследование не только пациента, но и всей его семьи. Невидимые экологические причины болезней, таких как отравления, должны быть тщательно изучены и исследованы методами, которые иногда напоминают методы детектива. Заболевания плода могут возникать непосредственно из расстройств матери или могут быть вызваны введенными ей лекарствами.Разработаны диагностические методы, позволяющие провести сложное обследование плода, несмотря на его очевидную недоступность. Удаление небольшого количества околоплодных вод, окружающих плод, позволяет исследовать клетки плода, а также саму жидкость. Хромосомные и биохимические исследования на разных стадиях развития могут помочь предвидеть проблемы в послеродовой период; они могут указывать на необходимость немедленного лечения плода с помощью таких методик, как переливание крови; или они могут привести к решению о прерывании беременности, потому что было обнаружено серьезное неизлечимое заболевание.Другие специализированные методы позволяют исследовать плод с помощью рентгена и ультразвука, а также с помощью электрокардиографии и электроэнцефалографии (методы наблюдения и регистрации электрической активности сердца и мозга соответственно). Кровь плода может быть получена для анализа, а некоторые методы позволяют непосредственно наблюдать за плодом.
При обследовании младенца труднодоступность не представляет особой проблемы, но его небольшие размеры и ограниченная способность к общению требуют специальных приемов и навыков.Однако еще более важным является тот факт, что нормы для взрослых не могут применяться к более молодым возрастным группам. Детская диагностика требует знания каждой стадии развития, в том числе не только размера тела, но и пропорций тела, полового развития, развития и функции органов, биохимического состава жидкостей организма и активности ферментов. Развитие психологических и интеллектуальных функций одинаково сложно и требует особого понимания. Поскольку различные периоды роста и развития сильно отличаются друг от друга, для удобства они разделены на следующие этапы: внутриутробный (период до рождения), неонатальный (первые четыре недели), младенческий (первый год), дошкольный (от одного до первого года жизни). пять лет), ранняя школа (от шести до 10 лет для девочек, от шести до 12 лет для мальчиков), препубертатный период (от 10 до 12 лет для девочек, от 12 до 14 лет для мальчиков) и подростковый возраст (от 12 до 18 лет для девочек, от 14 до 20 лет для мальчиков. ).Только если установлены соответствующие нормы для каждой стадии развития, можно адекватно оценить состояние ребенка и правильно интерпретировать результаты диагностических тестов. Таким образом, не стоит беспокоиться, если 12-месячный младенец не может ходить один, хотя некоторые младенцы могут это делать в 9-месячном возрасте. Ключевой вопрос заключается в том, в каком возрасте человек начинает беспокоиться, если не достигнут какой-либо рубеж в развитии. Пятилетние мальчики имеют средний вес 44 фунта (20 килограммов), но может варьироваться от 33 до 53 фунтов (от 15 до 24 килограммов).Уровень гемоглобина, который не вызывает беспокойства у трехмесячного ребенка, может отражать серьезное состояние анемии у старшего ребенка. Уровни некоторых ферментов и минералов в крови у быстро растущего ребенка заметно отличаются от таковых в позднем подростковом возрасте, чей рост почти завершен. Отсутствие у 15-летней девочки менархе (начала менструации) может указывать на отсутствие отклонений в половом развитии, но требует тщательной оценки.
Лечение детских болезней требует аналогичных соображений в отношении различных стадий роста и развития.Например, изменение дозировки лекарственного средства зависит не только от размера тела, но и от распределения лекарственного средства в организме, скорости его метаболизма и скорости его выведения, которые изменяются на разных стадиях развития. Неспособность младенцев и маленьких детей проглатывать таблетки и капсулы требует использования других форм и альтернативных способов введения. Токсичность лекарства, имеющая значение на одной стадии разработки, может не вызывать беспокойства на другой; например, обычно применяемого антибиотика тетрациклина лучше избегать при лечении детей младше 10 лет, потому что он откладывается в зубах, в которых также откладывается эмаль, и окрашивает их.Когда постоянные зубы полностью сформированы, отложения тетрациклина больше не происходит. Отсроченные последствия некоторых форм лечения, особенно радиоактивных изотопов — веществ, которые выделяют радиацию в процессе распада на другие вещества — могут не иметь последствий для пожилого человека с ожидаемой продолжительностью жизни 10 или 20 лет. но может удержать врача от использования такого лечения для младенца, перед которым вся его жизнь. Наконец, необходимо учитывать потребности в питании растущего ребенка, когда лечение заболевания требует изменения диеты или приема лекарств, которые могут повлиять на всасывание или метаболизм основных питательных веществ.
Перспективы выздоровления от болезней у детей часто лучше, чем у взрослых, поскольку дополнительная способность ребенка к развитию может противодействовать неблагоприятным воздействиям болезней. Например, перелом кости, который приводит к необратимой деформации у взрослого, может зажить с полной структурной нормой у ребенка, поскольку продолжающийся рост приводит к ремоделированию и изменению формы кости. В конечном итоге у младенца, у которого удалена одна почка из-за инфекции или опухоли, скорее всего, будет полностью нормальная функция почек (почек), потому что оставшаяся почка будет увеличиваться в размере и увеличивать функциональную способность по мере роста.Напротив, удаление одной почки у взрослого человека обычно приводит к остаточной функциональной способности, равной от 70 до 75 процентов от функциональной способности двух нормальных почек.
Таким образом, пребывание в периоде быстрого роста и развития может благоприятно сказаться на выздоровлении ребенка в ходе болезни. Однако может быть и обратное. Например, быстро растущая и созревающая центральная нервная система особенно подвержена травмам в течение первых двух или трех лет жизни; Кроме того, подростки могут неблагоприятно реагировать на психологические стрессы, которые с готовностью переносятся более зрелыми людьми.
В общем рассмотрении детских болезней последний аспект, заслуживающий особого внимания, — это роль профилактики. Основными факторами, повлиявшими на снижение показателей младенческой и детской смертности за последние десятилетия, были разработка и применение профилактических мер. К концу 20-го века в большинстве стран уровень смертности младенцев в возрасте до одного года снизился и едва ли превысил 10-ю часть от уровня 1930-х годов. Социально-экономические факторы, такие как более качественное питание матерей и акушерская помощь, а также улучшенные жилищные условия, водоснабжение и удаление сточных вод, сыграли решающую роль в этом снижении, наряду с улучшением гигиены дома, более безопасными методами вскармливания младенцев и повсеместной иммунизацией против распространенных инфекционных заболеваний. .По сравнению с благоприятным эффектом этих и других профилактических мер, возросшая способность лечить болезни даже с помощью таких мощных средств, как антибиотики, оказала относительно небольшое влияние. В развитых странах, где наиболее частыми причинами детской заболеваемости и смертности являются несчастные случаи, профилактика зависит от желания спроектировать и изменить сообщества и дома, чтобы сделать их более безопасными для детей. Практическое применение не менее важно, чем разработка мер общественного здравоохранения; недоиспользование установленных процедур и методов профилактики заболеваний является серьезной проблемой для здоровья.
Период медового месяца: чего ожидать
ИСТОЧНИКОВ:
Ratcliffe, S. Family Medicine Obstetrics , третье издание, Philadelphia, Mosby Elsevier, 2008.
Габбе, С. Акушерство: нормальная и проблемная беременность , 5-е изд. Филадельфия, Elsevier Churchill Livingstone, 2007.
Gursoy, M. Журнал клинической пародонтологии , июль 2008 г .; vol 35: pp 574-583.
Эллегард, Э. Американский журнал респираторной медицины , 2003; vol 2: pp 469-475.
Американский конгресс акушеров и гинекологов: «Кожные заболевания во время беременности».
Тунзи, М. Американский семейный врач , январь 2007 г .; vol 75: pp 211-218.
Американская ассоциация беременных: «Спазмы во время беременности», «Схватки Брэкстона-Хикса», «Головокружение во время беременности», «Удаление волос во время беременности», «Беременность и головные боли», «Инфекции мочевыводящих путей во время беременности.
March of Dimes: «Боль в спине», «Застой и носовые кровотечения».
Департамент здравоохранения и социальных служб: «Варикозное расширение вен и сосудистые звездочки».
Американская академия пародонтологии. «Детские шаги к здоровой беременности и своевременным родам».
Silk, H. American Family Physician , апрель 2008 г .; vol 77: pp 1139-1144.
Tommys.org: «Второй триместр: недели с 13 по 28».
Клиника Мэйо: «Что вызывает судороги в ногах во время беременности и можно ли их предотвратить?» «Плацента: как это работает, что нормально.”
Медицинский центр Университета Рочестера: «Холестаз беременности».
Правительство Австралии: «Сильная рвота во время беременности (Hyperemesis gravidarum)».
UnityPoint Health: «12 вещей, которых никто не ожидает во время летней беременности».
Американский колледж акушеров и гинекологов. Ваша беременность и роды, от месяца к месяцу. 5-е издание. 2010.
Министерство здравоохранения и социальных служб США.Womenshealth.gov. «Беременность: изменения тела и дискомфорт».
Мур: «Развивающийся человек».
Phillips, J. Pathology, октябрь 2009 г.
Ненормальные роды: диагностика и лечение
ВВЕДЕНИЕ
Диагноз аномальных родов (дистоция) делится на четыре основные этиологические категории: (1) «ход» или тазовая архитектура; (2) «пассажир» или размер плода, предлежание и положение; (3) «сила» или действие матки и сопротивление шейки матки; и (4) «пациент» и «поставщик».”
ПАССАЖ — АКУШЕРСКИЙ ТАЗ
Во время родов плод принимает положение и положение, которое частично определяется конфигурацией таза матери. «Настоящий» таз включает входное отверстие, средний таз и выходное отверстие. Размер передней стенки у лонного симфиза составляет около 5 см, а задней стенки — около 10 см.
Тазовый вход
Тазовый вход ограничен латерально подвздошно-гребенчатыми линиями, которые можно проследить спереди вдоль грудного возвышения и лобкового гребня до симфиза.Задняя граница состоит из крестца на уровне подвздошно-гребешковых линий. Переднезадний диаметр (акушерский конъюгат) — это кратчайшее расстояние между мысом крестца и лобковым симфизом. Входное отверстие обычно считается сжатым, если акушерский конъюгат меньше 10 см или наибольший поперечный диаметр меньше 12 см. Когда оба диаметра сокращаются, вероятность дистоции намного больше, чем когда сокращается только один диаметр.
Средний таз
Средний таз ограничен спереди задней стороной симфиза и лобка, а сзади — крестцом на уровне S3 или S4.Боковая граница — боковые стенки таза и седалищные шипы. Расстояние между седалищными шипами обычно является наименьшим диаметром таза, как правило, 10 см или более. Переднезадний диаметр среднего таза, который проходит от нижней части лобкового симфиза до крестцовой впадины на уровне седалищных шипов, составляет в среднем 11,5 см и более. Сокращение среднего таза следует подозревать, если межостистый диаметр меньше 10 см. Если диаметр меньше 9 см, средний таз считается сокращенным.Сокращение среднего таза встречается чаще, чем сокращение входного отверстия.
Тазовый выход
Тазовый выход состоит из двух треугольных областей, которые имеют одно и то же основание, но не находятся в одной плоскости. Передний треугольник образован лобковой дугой. Вершиной заднего треугольника является вершина крестца, а по бокам — крестцовые седалищные связки и седалищные бугры. Переднезадний диаметр от нижнего края лонного симфиза до кончика крестца обычно составляет примерно 11.5 см. Поперечный диаметр, расстояние между внутренними краями седалищных бугров, составляет примерно 10 см. Редко можно встретить сужение выпускного отверстия без сужения промежуточной плоскости.
Суженный таз
Из четырех типов таза: гинекозный, андроидный, антропоидный и платипеллоидный, гинекоидный таз является наиболее оптимальным для нормальных родов. Другие аномалии также могут влиять на костный таз. Кифоз, если он затрагивает поясничную область, может быть связан с типично воронкообразным тазом, что приводит к поздней остановке родов.Сколиоз, поражающий нижнюю часть позвоночника, может приводить к нерегулярному входному отверстию, что приводит к затрудненным родам. При односторонней хромоте таз обычно не сокращается. При двусторонней хромоте таз широкий и короткий, но у большинства женщин роды возможны естественным путем. При полиомиелите, который сейчас крайне редок, таз может быть асимметричным, но у большинства пациенток роды возможны естественным путем. При карликовости кесарево сечение обычно является правилом из-за выраженной диспропорции плода и таза. Кесарево сечение чаще выполняется у женщин с переломом таза в анамнезе, особенно с двусторонним переломом лобковых ветвей до беременности. 1 При вышеупомянутых необычных аномалиях таза может быть полезно дополнительно оценить состояние таза с помощью визуализирующей пельвиметрии.
Дистоция мягких тканей
Аномалии мягких тканей в тазу иногда могут приводить к дистоции. Миома матки — наиболее распространенное образование в тазовой области, связанное с дистоцией. Они могут заблокировать родовые пути или вызвать неправильное предлежание плода. Другие возможные причины дистоции верхних отделов половых путей включают опухоли яичников, вздутие мочевого пузыря, тазовую почку, избыток жировой ткани, неправильное положение матки и стеноз или новообразование шейки матки.Дистоция нижних отделов половых путей может быть вызвана частичной атрезией влагалища или вульвы, сильным отеком или воспалением, кистами протока Бартолина или Гартнера, вагинальной перегородкой, большими кондиломами, гематомами и новообразованиями.
Пельвиметрия
Клиническая оценка адекватности таза может предупредить врача о возможном риске тазовой дистоции. Клинически малый таз связан с 2,5-кратным увеличением первичного кесарева сечения. 2 Исход родов больше зависит от фактического диаметра таза, чем от формы и типа таза.Клинически можно оценить несколько диаметров таза, включая диагональный конъюгат (измеренный от нижнего края лонного симфиза до крестцового мыса), выступ седалищных шипов, конвергенцию боковых стенок таза, угол подлобковой дуги и искривление крестца. В целом подозрение на сокращение таза усиливается при состояниях, перечисленных в Таблице 1.
Таблица 1: Клинические показатели, которые увеличивают подозрение на возможность диспропорции во время родов
| Боковые стенки таза сходятся |
| Седалищные шипы выступающие |
| Диагональный конъюгат <11.5 см |
| Угол подлобковой дуги <90 градусов |
| Крестец плоский |
| Отсутствие опускания темени при Вальсальве или давлении на дно дна (маневр Мюллера-Хиллиса) |
ПАССАЖИР — ПЛОД
Размер, предлежание и положение плода являются важными факторами в проведении родов. Размер и конфигурация таза, а также чрезмерное количество мягких тканей могут влиять на положение и предлежание плода.Хотя макросомный младенец подвергается большему риску дистоции, большинство случаев аномальных родов происходит среди плодов весом менее 4000 г.
Бипариетальный диаметр (BPD), наименьший поперечный размер черепа плода, составляет в среднем около 9,5–9,8 см среди доношенных плодов. Самый короткий переднезадний размер — это субокципитобрегматический диаметр, который в среднем также составляет около 9,5 см. Головка плода может преодолеть незначительные степени контрактуры таза путем лепки. Кости черепа перекрываются по основным линиям швов, что может снизить БЛД на 0.5 см без травмы плода. Тяжелая форма может привести к тенториальному разрыву и внутричерепному кровоизлиянию.
Длительное сильное давление между плодом и родовыми путями может привести к некрозу черепа плода или перелому черепа. У матери может развиться пузырно-влагалищный, пузырно-шейный или ректовагинальный свищ. Другие риски диспропорции плода и таза включают выпадение пуповины, длительные роды с учащением инфекций у матери и плода, разрыв матки, послеродовое кровотечение, аномальное предлежание или положение, а также травмы матери и новорожденного.
Неправильное положение и неправильное предлежание
Неправильное предлежание плода может быть результатом или причиной дистоции. Невершинные презентации должны предупредить врача о возможности тазовой дистоции. В сложных представлениях руку плода рядом с головой можно мягко ущипнуть. Более необычна ножка плода рядом с головкой; вагинальные роды все еще возможны, если таз в норме. За исключением случаев крайней преждевременности родоразрешения, выполнение поперечного ложа требует кесарева сечения.
При надбровном предлежании частично вытянутая голова имеет затылочный диаметр 13,5 см у среднего доношенного плода. Брови связаны с сокращением таза, маленьким или крупным плодом и образованием затылочной кости. Две трети спонтанно превращаются либо в лицо, либо в затылочное предлежание. Преобразование вручную или с помощью пинцета больше не рекомендуется. Кесарево сечение рекомендуется, если брови не проходят, за исключением случаев маленького плода.
Головка плода полностью перерастянута при лицевом предлежании.Заболеваемость составляет 1: 600 родов. Связанные факторы включают анэнцефалию и брови. Если ментальная часть (подбородок) остается в задней части, необходимо кесарево сечение, поскольку шея плода не может чрезмерно вытягиваться дальше, чтобы приспособиться к изгибу таза. Возможны вагинальные роды при переднем предлежании ментума. Преобразование представлений лица вручную или с помощью пинцета больше не рекомендуется.
Затылочный бугор плода представлен кзади примерно в 25% ранних и 10–15% активных родов.К этому положению предрасполагает таз антропоидного типа. Клинические признаки заднего положения затылка включают усиление боли в спине у матери, стойкую переднюю шейную губу, неэффективные сокращения и длительную вторую стадию. Ультразвук неоценим для подтверждения заднего положения затылка, когда диагноз при клиническом обследовании вызывает сомнения. Самопроизвольное вращение к передней части затылка может быть затруднено регионарной анестезией и недостаточным произвольным усилием. Если задний треугольник выхода из таза достаточно просторен, ребенок может родить самопроизвольно из заднего положения затылка, но может потребоваться эпизиотомия.Другие варианты включают ручное вращение или вращение щипцов. Идеально подходят щипцы Kielland, у которых нет изгиба таза. Классические щипцы можно использовать для поворота вершины с помощью маневра Сканцони. Ротация щипцов в современной клинической практике выполняется редко и требует обучения и опыта. Устойчивое заднее положение затылка связано с повышенным риском кесарева сечения и оперативных родов через естественные родовые пути, в результате чего частота самопроизвольных родов через естественные родовые пути составляет ~ 25% для первородящих женщин и 57% для повторнородящих женщин. 1 Постоянное заднее положение затылка также связано с неблагоприятными неонатальными исходами, включая 5-минутный балл по шкале Апгар <7, неонатальную ацидемию, родовую травму, поступление в отделение интенсивной терапии и более длительную госпитализацию новорожденных. 2 Задний затылок плода можно вручную повернуть в переднее положение, что приведет к снижению частоты кесарева сечения. Первичный фактор, связанный с успехом попыток вращения вручную, — это множественность. 3 Дополнительной причиной для попытки ручного вращения из заднего положения является тот факт, что заднее положение затылка увеличивает риск серьезных разрывов промежности, как с операционными попытками родоразрешения, так и без них. 4
Поперечное положение затылка обычно временное из-за процесса внутренней ротации. Платипеллоидный таз и таз андроида имеют узкий переднезадний диаметр, который может не допускать нормального вращения. Если предполагается, что поперечная остановка связана с сужением таза, необходимо кесарево сечение. Если таз адекватен, можно попробовать вращение щипцов. Окситоцин может быть полезным при причинах поперечной остановки, которые включают инерцию матки и нарушение работы мышц тазового дна.Если таз имеет выступающий крестцовый выступ, может развиться асинклитизм; вершина не ориентирует сагиттальный шов в средней плоскости спуска. Асинклитизм головки плода может преодолеть небольшую степень сокращения входного отверстия таза. При переднем асинклитизме, при котором сагиттальный шов ближе к крестцу, результат более благоприятен, чем при заднем асинклитизме, при котором сагиттальный шов ближе к лобковому симфизу. Если асинклитизм не преодолевает сокращенный переднезадний диаметр, возникает глубокая поперечная остановка.
Аномалии плода
При обычном использовании ультразвука большинство аномалий, способных вызвать диспропорцию, диагностируются до начала родов. Гидроцефалия — часто встречающееся отклонение от нормы развития, вызывающее дистоцию. Бипариетальный диаметр более 120 мм связан с истинной цефалопазовой диспропорцией. Если у плода смертельное состояние, можно удалить спинномозговую жидкость, чтобы обеспечить естественные роды; это редкая процедура в современном акушерстве.Краниосиностоз, преждевременное закрытие черепных швов, может вызывать деформацию, но редко приводит к дистоции. Энцефалоцеле с плохим прогнозом обычно хрупкие и могут разорваться во время родов. Потенциально жизнеспособным сиамским близнецам требуется кесарево сечение. Образования в брюшной полости, вызывающие дистоцию, включают водянку плода, задние клапаны уретры, опухоль Вильмса, поликистоз почек, опухоли яичников и печени и асцит. Асцитическая жидкость и другие кистозные образования могут быть дренированы чрескожно во время родов, чтобы обеспечить вагинальные роды.Однако асцитическая жидкость может быстро накапливаться. Менингомиелоцеле, омфалоцеле и гастрошизис обычно не затрудняют роды, но оптимальное акушерское лечение этих состояний является спорным. Внезапная невозможность родить плод за пределы брюшной полости может быть связана с недиагностированной крестцово-копчиковой тератомой. В таких случаях можно согнуть и поставить ноги, чтобы освободить больше места для доставки массы. Другой вариант — реанимация и стабилизация младенца в промежности с последующим кесаревым сечением.
Макросомия плода
В литературе нет согласованного определения макросомии плода. Наиболее часто цитируемым определением является масса тела при рождении более 4000 г. Увеличивается частота случаев с массой тела при рождении более 4000 г. 5 Обычно плоды весом более 4000 г составляют почти 10%, а плоды весом 4500 г или более составляют примерно 1% всех родов. У макросомных младенцев заболеваемость увеличивается в три раза. 5 , 6 У них повышенный риск дистоции плеча, аспирации мекония, асфиксии, травмы плечевого сплетения, предлежания плаценты, травматических средних щипцов и диспропорции плода и таза.Голова больше среднего, но также более кальцинированная, с меньшей вероятностью образования плесени. Размер ствола плода также может вызвать дистоцию и механические проблемы во время родов. Аномалии родов включают остановку и растяжение мышц, а также дистоцию плеча.
Оценка веса плода
Точная оценка веса плода (EFW) — труднодостижимая цель. Точный EFW был бы полезен при принятии клинических решений при ведении макросомных плодов в отношении предотвращения дистоции плеча, использования увеличения окситоцина при аномальных родах и использования средних щипцов.Клиническая EFW определяется путем пальпации живота и измерения высоты дна дна. Исследования, предназначенные для оценки точности клинического EFW, неизменно сообщали о тенденции оценивать средний вес при рождении. Ошибки в предельных значениях массы тела при рождении особенно нежелательны, поскольку акушерские вмешательства часто наиболее важны для недоношенных и макросомных плодов. Большинство исследователей также сообщают, что продолжительность клинического опыта не улучшает точность оценки веса плода, и среди исследователей существует большая индивидуальная вариативность.Применение клинически оцененного веса плода к отдельным пациентам затруднительно, но может иметь наибольшую пользу при выборе случаев для получения ультразвукового EFW.
Использование ультразвука для оценки веса плода значительно улучшилось и вытеснило клиническую оценку. Многие исследователи опубликовали формулы для ультразвуковой оценки веса плода. Shepard et al. 7 опубликовали EFW на основе БЛД и окружности живота. Вероятно, наиболее часто используемая формула была опубликована Hadlock et al., 8 , в которой используются длина бедра и окружность живота.С тех пор было проведено множество исследований с использованием различных сложных формул; однако у них было минимальное улучшение точности сонографического EFW. Подобно тенденции, обнаруженной в клиническом EFW, ультразвуковые прогнозы веса при рождении имеют тенденцию переоценивать младенцев с низкой массой тела при рождении и недооценивать макросомных младенцев. Многие математические модели, использующие различные измерения плода, были протестированы для обнаружения макросомного плода. Сравнения затруднены, потому что в исследованиях используются различные параметры плода, статистические данные, популяции и определения макросомии.Даже с улучшением технологии, УЗИ EFW имеет вариабельность ± 15% и может составлять ± 20% при EFW более 4000 г. Использование ультразвукового EFW должно ограничиваться другими клиническими параметрами.
ВЛАСТЬ — СОГЛАСОВАННОСТЬ МАТКИ
Причины чисто дисфункциональной дистоции, при которой сократительная способность матки недостаточна для расширения и опускания, до конца не изучены. Восприятие сокращений матки при пальпации живота требует давления более чем на 10 мм рт. Ст. Выше давления покоя.Внешний электронный мониторинг состоит из токодинамометра на брюшной полости над глазным дном. Он может предоставить частоту и оценку продолжительности схваток, но не дает информации об интенсивности и тоне. Мониторинг внутреннего давления осуществляется трансцервикальным введением пластиковой канюли с открытым концом, наполненной жидкостью и прикрепленной к датчику давления, или введением одноразового датчика давления в амниотическую полость после разрыва плодных оболочек.Мониторинг внутреннего внутриматочного давления позволяет оценить тонус матки в состоянии покоя, а также продолжительность, частоту и интенсивность сокращений. Термин «оценки» используется потому, что при разрыве плодных оболочек матка не является замкнутой жидкостной системой; внутриматочное давление также варьируется в зависимости от положения пациента.
При ранних родах схватки происходят примерно каждые 3–5 минут при давлении на 20–30 мм рт. Ст. Выше тонуса покоя. Во время активных родов схватки обычно происходят каждые 2–4 минуты с давлением на 30–50 мм рт. Ст. Выше тонуса покоя.При толчке давление может подняться до 100–150 мм рт. Давление покоя увеличивается с 5 до 10 мм рт. Ст. В начале родов до 12–14 мм рт. Ст. Позже. Помимо увеличения частоты и тона, продолжительность схваток увеличивается с 30 до 60 секунд при ранних родах до 60–90 секунд при более поздних родах. Минимальная эффективная сократимость матки характеризуется как минимум сокращений, происходящих чаще, чем каждые 5 минут и создающих давление выше 25 мм рт. 9
Информация об интенсивности и силе активности матки наиболее точно предоставляется при прямом мониторинге, полученном с помощью катетера внутриматочного давления.Большинство имеющихся в продаже систем включают жесткую направляющую для катетера, которая вводится сразу за предлежащую часть плода и не далее. Катетер с давлением продвигается в полость матки, и направляющая катетера удаляется. Подходящую глубину введения можно определить по отметке на катетере, которая должна находиться на уровне входа в отверстие после введения. Катетер следует вводить кзади от предлежащей части плода. Если предлежащая часть хорошо входит в таз, заднее введение может быть невозможным и может быть предпринята попытка введения переднего отдела.Боковое введение не рекомендуется, потому что латеральная перфорация может ускорить нарушение маточной артерии с сопутствующими осложнениями, включая гематому широких связок. Доступные в настоящее время катетеры подключаются к монитору плода через многоразовый кабель, специфичный для производителя. Процесс настройки и калибровки прост, и в большинстве систем в катетер встроен просвет, позволяющий одновременно контролировать внутриматочное давление, а также амниоинфузию. Доступны различные коммерческие модели катетеров внутриматочного давления, включая Intran ™ от Utah Medical Products 10 и Koala ™ от Clinical Innovations. 11 Поскольку оборудование для использования IUPC, как правило, не может быть передано от одной марки к другой, отделения родовспоможения обычно закупают катетеры внутриматочного давления только одной марки. При смене брендов жизненно важно знакомство с новым оборудованием медсестер, врачей и других медицинских работников. Нет никаких прямых испытаний, позволяющих предположить, что катетер для внутриматочного давления любой марки лучше, чем любой другой.
Многие исследователи разработали объективные измерения сократимости матки; однако ни один из них не получил широкого клинического применения.Самая простая оценка работы матки — это аппарат Монтевидео. Устройство Монтевидео, разработанное Caldeyro-Barcia, 12 , представляет собой пиковую интенсивность над давлением покоя, умноженную на количество сокращений за 10-минутный интервал времени. Нормальные роды включают в себя широкий спектр маточной работы — 95–395 единиц Монтевидео. 13 Александрийская единица — это единица Монтевидео, умноженная на среднюю продолжительность сокращения в 10-минутном интервале.
Работа исследователей, в том числе Зейтчика и Чаткова 14 и Стира и соавторов 15 , показала, что развитие родов не связано исключительно с маточной работой, особенно в случаях дисфункциональных родов.Общая работа матки, необходимая для достижения расширения и опускания, отражает количество сопротивления, которое необходимо преодолеть. Это сопротивление сильно различается у разных особей, хотя расширение у повторнородящих требует меньше усилий, чем у нерожавших. Хотя это и представляет интерес, объективное количественное определение активности матки в настоящее время имеет ограниченные возможности для помощи в ведении родов. Такое же качество и количество схваток при нормальных родах также может наблюдаться при ненормальных родах у другого пациента.
Функциональная дистоция связана с двумя разными типами паттернов сокращений. Гипертонический паттерн обычно характеризуется повышенным давлением в состоянии покоя, повышенной частотой сокращений и ухудшением координации, а также замедленным падением до исходного тонуса матки. 16 Этот паттерн чаще наблюдается при неправильном предлежании плода и чрезмерном растяжении матки. Окситоцин обычно не рекомендуется, но иногда было показано, что он превращает этот паттерн в эффективные роды.Гипотоническая дисфункция матки встречается чаще и часто поддается лечению окситоцином. Сокращения синхронные, но слабые или нечастые, или и то, и другое. Предполагается, что при первичной дисфункции сокращения обычно никогда не устанавливались. При вторичной дисфункции предполагается, что когда-то сокращения были адекватными и становились слабее по мере развития родов, обычно после расширения на 4 см.
ПРОВАЙДЕР / ПАЦИЕНТ
Абсолютная фетально-тазовая диспропорция встречается редко, но кесарево сечение по этому показанию является обычным явлением.Предполагается, что фактор врача имеет большое значение в диагностике дистоции. На врачей могут влиять отношение пациента, время дня, анестезиологическая поддержка, юридический климат, а также их собственная подготовка и опыт. Уровень тревожности пациента и переносимость боли также могут влиять на характер и продолжительность родов.
Лекарства, принимаемые во время родов, могут повлиять на сократительную способность матки. β-миметики, блокаторы кальциевых каналов, сульфат магния и антипростагландины используются для подавления родов.Этанол оказывает прямое угнетающее действие на гладкую мускулатуру и подавляет высвобождение окситоцина. Теофиллин и кофеин могут привести к более длительным родам. Эффекты барбитуратов зависят от дозы. Пентобарбитал и тиопентал в анестезирующих дозах могут остановить роды, тогда как фенобарбитал оказывает незначительное действие. Атропин и скополамин расслабляют нижний сегмент матки и уменьшают частоту сокращений. Транквилизаторы имеют различные эффекты; обычно большие дозы задерживают роды. Кокаин «продается» как наркотик, сокращающий продолжительность родов.Несмотря на то, что накапливаются данные о том, что злоупотребление кокаином связано с увеличением числа недоношенных, это не приводит к значительному сокращению общей продолжительности родов. 15 Имеются данные о том, что пропранолол, когда его назначают в низких дозах в сочетании с окситоцином для аугментации у пациентов с дисфункциональными родами, может безопасно снизить потребность в кесаревом сечении. Считается, что этот механизм связан с β-блокадой, производимой пропранололом. 17
Эпидуральная анестезия может вызвать временное снижение сократимости на 10–30 минут.Этот эффект гораздо более выражен, если анестезия проводится в латентной фазе или при диспропорции или неправильном положении плода и таза. Действие произвольных мышц при исправлении неправильного положения может быть нарушено. Поскольку эпидуральная анестезия связана с продлением второго периода родов, вмешательство не рекомендуется, за исключением случаев, когда продолжительность второго периода превышает 3 часа с регионарной анестезией у первородящих или 2 часа у рожениц. 18 Сообщалось об увеличении случаев неправильного предлежания и инструментальных родов при эпидуральной анестезии.В 1989 г. Торп и его коллеги 19 сообщили о значительном увеличении частоты увеличения окситоцина и случаев кесарева сечения по поводу дистоции среди пациентов, получавших эпидуральную анестезию, по сравнению с контрольной группой. Повышенная частота кесарева сечения при дистоции не объяснялась другими потенциально смешивающими факторами, включая гестационный возраст, расширение шейки матки, использование окситоцина и массу тела при рождении. Другие рандомизированные исследования, посвященные раннему и позднему применению эпидуральной анестезии, не показали увеличения частоты кесарева сечения. 20 , 21 , 22 , 23 , 24 .
Скрытая фаза родов особенно чувствительна к наркотикам. Хотя активные роды значительно менее чувствительны, чем в латентной фазе, сильная седация может замедлить дилатацию и увеличить вероятность затягивания и остановки дилатации. Ингаляционные агенты также обладают широким спектром дозозависимых эффектов. Закись азота не влияет на сокращения, но галотан и другие галогенированные агенты оказывают сильное ингибирующее действие.Внутривенное введение нитроглицерина (с шагом 50 мкг) приводит к быстрому и глубокому расслаблению матки. Галотан и нитроглицерин можно использовать для расслабления матки, чтобы облегчить внутреннюю подалическую версию второго близнеца, родоразрешение защемленной головки тазового предлежания или ручное удаление плаценты. Однако использование этих средств может быть связано с послеродовым кровотечением.
Существует тесная взаимосвязь между оценкой шейки матки и началом самопроизвольных родов. Состояние шейки матки может отражать чувствительность миометрия к окситоцину.Возможно, что содействие созреванию шейки матки может повысить чувствительность миометрия и смягчить шейку матки. Были исследованы многие агенты, и было обнаружено, что они вызывают созревание шейки матки с переменным успехом, включая гели эстрадиола и релаксина, катетеры Фолея, палатки Laminaria и простагландин E 2 и F 2α различными путями. Другие новые индукционные агенты, такие как мизопростол, аналог простагландина E 1 , могут вызывать созревание шейки матки, а также индукцию и стимуляцию родов.
Ожирение
С ростом показателей ожирения в Соединенных Штатах и в развитых странах ожирение, вероятно, станет все более важной причиной дистоции при родах. Есть веские доказательства того, что ожирение предрасполагает к дистоции. Было показано, что избыточный вес перед беременностью увеличивает частоту кесарева сечения у первородящих женщин, родивших в срок одиноких детей, особенно у женщин с очень ожирением. 25 , 26 Дополнительные исследования показали, что увеличение ИМТ между первыми двумя беременностями от нормального диапазона до диапазона ожирения (например, когда роженице не удается сбросить вес, набранный во время первой беременности, до зачатия вторая беременность) значительно повысили риск первичного кесарева сечения.В случае женщин, которые перешли от нормального веса к ожирению, OR составил 1,96 (95% ДИ 1,71–2,26). Масштабы повышенного риска были еще больше для женщин, которые перешли от недостаточного веса к ожирению. Важно отметить, что женщины, которые перешли от ожирения к нормальному весу, также имели повышенный риск кесарева сечения на 1,51. 27
Возраст матери
По мере старения рожениц важно осознавать, что пожилые женщины имеют более высокий риск кесарева сечения. Механизм этого повышенного риска не совсем ясен, однако у пожилых женщин, по-видимому, более длительные роды и более высокие показатели первичного кесарева сечения для плановых и невыборных (т.э., тазовое предлежание и миомэктомия) по показаниям. 28 , 29
В эту эпоху персонализированной медицины мы можем скоро вступить в эпоху персонализированных кривых труда. По мере того, как мы узнаем больше о том факте, что у пожилых женщин и женщин с ожирением роды разные и более продолжительные, также интересно и полезно знать, что кривые родов также могут варьироваться в зависимости от этнической группы, причем у афроамериканцев продолжительность второй стадии обычно короче, чем у афроамериканцев. другие группы. 30
Окситоцин
Окситоцин — это октапептид, который синтезируется в гипоталамусе и транспортируется к терминалам аксонов в задней доле гипофиза.Существуют широкие различия в отношении зарегистрированных концентраций окситоцина в плазме крови матери во время беременности и самопроизвольных родов. В дополнение к тонизирующему исходному высвобождению окситоцин высвобождается импульсами, происходящими с 3-5-минутными интервалами во время нормальных родов, и перенос окситоцина плода на материнскую сторону может быть важным физиологическим источником. 31 Большинство исследователей сообщают о постепенном повышении уровня окситоцина в плазме на протяжении всей беременности с пиком во втором периоде родов. Рецепторы окситоцина миометрия человека, пик которых наблюдается в начале спонтанных родов, по-видимому, способствуют возникновению сокращений матки.Концентрация рецепторов, вероятно, является основным определяющим фактором, контролирующим ответ матки либо на эндогенный, либо на экзогенный окситоцин.
Окситоцин — сильнодействующее утеротоническое средство, которое при правильном применении может быть безопасным и эффективным. Friedman 32 выступал за использование окситоцина при вторичной остановке родов или отказе от потомства, когда нет подозрений на цефалопазовую диспропорцию. Многие врачи также используют окситоцин при длительной латентной фазе или длительных расстройствах активной фазы.Есть некоторые свидетельства того, что предотвращение продолжительных родов с помощью окситоцина приводит к лучшему исходу для плода и матери. Этот улучшенный результат, по-видимому, применим даже при клиническом подозрении на цефалопазу, поскольку диагноз может быть поставлен раньше. В общем, когда присутствуют дисфункциональные роды и роды через естественные родовые пути считаются возможными из-за усиления сокращений матки, может быть показано увеличение родов. 33
Исследования in vivo определили, что интервал для достижения стабильной концентрации окситоцина в плазме (и максимального ответа) составляет 40–60 минут после начала или изменения инфузии.Период полувыведения in vivo окситоцина составляет примерно 10-15 минут. Исследования уровней окситоцина в плазме во время непрерывной внутривенной инфузии показывают кинетику насыщения первого порядка с постепенным, линейным, ступенчатым увеличением с каждым увеличением скорости инфузии. Фармакологические данные предполагают, что скорость инфузии окситоцина должна начинаться с низкой (0,5–2 мЕд / мин) с арифметическим увеличением на 1-2 мЕд / мин каждые 40–60 минут. Однако из-за различий в ответах у людей, вторичных по отношению к различиям в скорости клиренса и чувствительности, у значительной части пациентов эта скорость неэффективна.Клинически это изменение привело к неприемлемой задержке в достижении эффективной поддерживающей дозы окситоцина у 31% пациентов, которым требовалось более 4 мЕд / мин. Seitchik и Castillo 34 , 35 , 36 предложили в качестве компромисса увеличение скорости инфузии каждые 30 минут с осторожным наблюдением за гиперстимуляцией. Это предложение было проверено на недоношенных и многоплодных беременных с дисфункциональными родами. Когда скорость инфузии окситоцина увеличивалась с интервалом менее 30 минут, наблюдалось двукратное увеличение частоты прекращения или уменьшения инфузии окситоцина из-за гиперстимуляции или дистресса плода.Короткий (менее 30 минут) интервал повышения частоты также оказался наиболее важным фактором, приводящим к более высокой максимальной дозе окситоцина и фактической задержке доставки в среднем на 3 часа.
Недоношенная матка обычно менее чувствительна к окситоцину, чем термин матка, и может потребовать больших доз. Theobald и соавторы 37 сообщили, что инфузия окситоцина 2 мЕд / мин на 32 неделе беременности вызвала небольшие сокращения, но непосредственно перед, во время или после спонтанных родов, независимо от гестационного возраста, матка реагировала на 0.5 мЕд / мин. В срок, скорость инфузии окситоцина 2-8 мЕд / мин обычно достаточна для успешного индукции родов. 38 Было обнаружено, что дозы 5 мЕд / мин или меньше улучшают частоту вагинальных родов, улучшают 1-минутную оценку по шкале Апгар и не вызывают гиперстимуляции. При доношенной беременности доза более 20 мЕд / мин требуется редко. Чем выше доза, необходимая для эффективных сокращений, тем меньше вероятность успеха. Зейтчик и Кастильо 34 , 35 , 36 , обнаруженные при увеличении родов окситоцином при начальной дозе 1 мЕд / мин и увеличении на 1 мЕд / мин каждые 30 минут до тех пор, пока скорость расширения не станет равной. Был достигнут 1 см / ч, более чем 90% повторнородящих и 85% первородящих требовали менее 4 мЕд / мин.
Окситоцические эффекты на миометрий включают увеличение силы, скорости и частоты сокращений, а также повышение внутриматочного давления в состоянии покоя. После достижения максимальной эффективности дальнейшее повышение окситоцина может привести к чрезмерной частоте сокращений и повышению исходного тонуса, что приведет к снижению эффективности сокращений и развитию дистресса плода. Если схема сокращений кажется адекватной (одно каждые 3-4 минуты), но раскрытие шейки матки неадекватно, клинический опыт показывает, что иногда снижение дозы окситоцина может улучшить эффективность.Характер сократительной способности матки может обеспечить начальную оценку ответа, но количественная оценка активности матки далека от совершенства для выявления гипоконтрактильных родов, выявления чрезмерной стимуляции или назначения терапии окситоцином. Поскольку нормальные роды имеют широкую вариабельность активности матки внутри и между людьми, рекомендуются также другие критерии для титрования окситоцина. Мелмед и Эванс 39 сообщили, что если исходная скорость раскрытия шейки матки составляла не менее 1 см / ч у спонтанно рожающих первородящих, у 93% были спонтанные роды через естественные родовые пути.Напротив, 67% требовали щипцы, вакуумную доставку или кесарево сечение, если скорость раскрытия шейки матки была менее 1 см / ч.
Сторонники «активного ведения родов» используют скорость раскрытия шейки матки 1 см / ч у первородящих, чтобы руководствоваться ими при применении окситоцина. Как описано O’Driscoll и соавторами, 40 активное ведение родов включало раннюю рутинную амниотомию и инфузии окситоцина, начиная с 6 мЕд / мин с увеличением каждые 15 минут до 40 мЕд / мин, для скорости расширения менее 1 см / ч. при условии отсутствия дистресса плода.Среди 3106 первородящих частота кесарева сечения для диагностики дистоции составила всего 1,4%. Хотя некоторые утверждают, что такая политика использования окситоцина может привести к тому, что слишком много пациентов будет получать окситоцин, данные клинических исследований показывают, что скорость расширения 1 см / ч может служить полезным руководством для определения наиболее эффективной дозы окситоцина при индукции или увеличении. у нерожавших женщин. В Соединенных Штатах этот активный подход к ведению привел к сокращению продолжительности родов, но не привел к снижению частоты кесарева сечения.
Особенно у нерожавших пациенток реакция частоты сердечных сокращений плода обеспечивает дополнительную и, возможно, более подходящую основу для титрования окситоцина, чем сократимость матки. Было показано, что отток плацентарных вен прекращается во время схваток, но адекватный обмен следует за хорошим расслаблением. Артериальный приток продолжается до давления 30–70 мм рт. Ст., Затем может полностью прекратиться. Плод продолжает извлекать кислород из межворсинчатой крови, но в конечном итоге может прибегнуть к анаэробному метаболизму до тех пор, пока кислород не восстановится после сокращения.Кровоток в матке косвенно зависит от давления в состоянии покоя, частоты, интенсивности и продолжительности сокращений. Резерв плода сильно различается, но чрезмерный тонус матки и частота сокращений могут привести к ацидозу, дистрессу и гибели плода даже у нормального плода. Если интенсивность и частота сокращений должны быть низкими для защиты плода с «уменьшенным резервом», потребуется больше сокращений, но возможно, что у этой пациентки все же будут роды вагинально с осторожным титрованием дозы окситоцина.
Если во время индукции или увеличения окситоцина происходит чрезмерная активность матки или дистресс плода, это может не быть патологическим состоянием, требующим немедленного кесарева сечения. Когда пациент переходит в положение лежа на спине, схватки могут стать более частыми, но менее интенсивными. Это положение также может привести к повышенному риску гипоксемии плода и меньшему прогрессу в раскрытии шейки матки. Размещение пациента на левом боку может быть единственной корректирующей мерой, необходимой для гиперстимуляции и дистресса плода.Дополнительные меры включают запуск подачи кислорода и уменьшение или прекращение инфузии окситоцина. Уменьшение дозы окситоцина вместо ее прекращения может исправить патологию и предотвратить неоправданную задержку родов. При перезапуске окситоцина мы предлагаем снизить предыдущую норму как минимум наполовину.
После установления родов дозу окситоцина можно уменьшить. Продолжение приема окситоцина во время родов может снизить риск послеродовой атонии матки.Мониторинг частоты сердечных сокращений плода и активности матки следует начинать до и продолжать во время индукции или увеличения окситоцина. Этот мониторинг жизненно важен в нынешней судебно-медицинской обстановке и может помочь в определении наиболее эффективной дозы окситоцина. Также рекомендуется точное документирование тонов сердца плода, частоты и продолжительности сокращений, а также уровня окситоцина.
ДИСТОЦИЯ — ФУНКЦИОНАЛЬНОЕ ОПРЕДЕЛЕНИЕ НАРУШЕНИЯ ТРУДА
В предыдущих разделах обсуждались ограничения пельвиметрии, EFW и сократимости матки для прогнозирования дистоции.В клинических целях необходимо использовать другие средства для выявления дистоции.
График родов
С функциональной точки зрения единственными существенными характеристиками родов являются раскрытие шейки матки и опускание плода. Оценка родов на функциональной, а не на анатомической / физиологической основе была впервые предложена Калдейро-Барсия, 12 , который оценил количество сокращений матки, необходимых для осуществления родов, и Фридманом, 32 , который подчеркнул, что судья труда прогресс — расширение шейки матки и опускание плода как функция времени.Процесс нормальных родов был рассечен и определен (таблица 2). Конкретные патологические формы родов были связаны с причинными факторами, и были предложены конкретные управленческие решения, основанные на типе патологии.
Таблица 2: Диагностические критерии аномального режима родов
Режим родов | Нерожавшие | Родовспоможенные | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 8 905 | <1.2 см / ч | <1,5 см / ч | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Спуск | <1,2 см / ч | <1,5 см / ч | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 85 | Арест расстройства||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Расширение | > 2 ч | > 2 ч | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Спуск | > 1 час | > 1 ч | от дистоции и увеличения родов.Технический бюллетень ACOG № 218, декабрь 1995 г. (заменяет № 137, декабрь 1989 г., и № 157, июль 1991 г.). Американский колледж акушеров и гинекологов. Int J Gynaecol Obstet 53:73, 1996. В 1950-х годах Фридман представил «графический / статистический» метод анализа труда; Клиницисту было рекомендовано построить график расширения шейки матки и положения предлежащей части плода в зависимости от времени. 32 Идеализированный труд представлен на рис.1. Расширение простирается от 0 до 10 см, а станция простирается от –3 до +3 ширины пальца или от –5 до +5 см, в зависимости от метода, используемого для станции. Мы рекомендуем систему от –5 до +5 см для станции. 18 Графическое представление родов значительно облегчает диагностику нарушений остановки и затягивания (рис. 2). Во время каждого обследования лечащий врач или медсестра должны записывать время, расширение и остановку на графике родов. Построение графика после завершения работ не помогает.
Начало родов на графике родов считается нулевым временем и определяется как время начала регулярных сокращений матки. Поскольку в начале схваток пациентка обычно находится дома, начало родов (латентная фаза) основывается на ее оценке. В начале родов у первородящих и многоплодных обычно раскрытие шейки матки составляет примерно 2 см, хотя при преждевременном разрыве плодных оболочек иногда шейка матки может быть закрыта.Однако у некоторых многоплодных детей роды могут начаться с раскрытием шейки матки на 4–5 см. Положение предлежания плода у первородящих обычно ниже в тазу, чем у многоплодных. Хотя часто говорят, что у первородящих должна быть задействованная головка плода в начале родов, часто это не так. В среднем, можно ожидать, что предлежащая часть будет иметь -1 станцию у первородящих в начале родов по сравнению с -1–2 или даже немного выше у многоплодных. Когда пациент поступает на роды, возникает вопрос о подходящем интервале для последующих обследований.Это спорный вопрос. Некоторые специалисты считают, что повторное вагинальное обследование увеличивает риск послеродового эндометрита. 41 Другие авторитетные источники, используя многомерный анализ, предположили, что проблема заключается не в повторном осмотре, а в продолжительных родах, которые, в свою очередь, приводят к большему количеству осмотров. 42 Мы рекомендуем обследовать примерно каждые 2 часа в латентной фазе, а в активной фазе — каждый час позже. 40 Этот общий подход с соответствующей документацией обследований помогает гарантировать, что развивающиеся родовые аномалии не будут пропущены или забыты.Повышенный риск заражения не был задокументирован для многих тысяч родов, управляемых с помощью этого подхода. По нашему опыту, врачи часто сопротивляются составлению графиков родов во время родов, несмотря на политику обслуживания. В ответ на это сопротивление был разработан подход, позволяющий аналогичный процесс принятия решений без необходимости построения графика рабочей силы. Все, что необходимо, — это определить, являются ли схватки латентными или активными, и запомнить некоторые простые числовые правила.Если шейка матки меньше 4 см, а расширение больше 1 см / ч у первородящих и 1,5 см / ч у многоплодных, следует считать, что пациентка находится в латентной фазе. Средний наклон дилатации в латентной фазе менее 0,6 см / ч. Пациент находится в активной фазе, если раскрытие шейки матки превышает 5 см или шейка матки расширяется со скоростью не менее 1 см / ч у первородящих и 1,5 см / ч у многоплодных. Два определения латентной и активной фаз исключают друг друга, но не являются исчерпывающими.Промежуточные расширения (например, от 4 до 5 см) и наклоны дают неясную картину относительно фазы родов. Часто эти пациенты переходят в активную фазу из латентной фазы (т.е. они находятся в фазе ускорения). За фазой ускорения следует фаза максимального наклона, при которой происходит быстрое раскрытие шейки матки. Наконец, расширение на 9–10 см (полное раскрытие) считается фазой замедления. Опускание предлежащей части плода может оставаться скрытым до тех пор, пока не будет достигнуто расширение 9 см, когда опускание должно продолжаться активно (т.е., фаза замедления — это фаза ускорения с точки зрения снижения). Второй период родов начинается при полном раскрытии. Классически определяется шесть видов дисфункциональных родов, включая (1) длительную латентную фазу, (2) длительную дилатацию активной фазы, (3) вторичную остановку дилатации, (4) длительную фазу замедления, (5) длительное опускание и ( 6) остановка спуска (см. Рис. 2). Некоторые авторитетные специалисты добавили бы к этому списку дополнительные диагнозы продолжительной фазы ускорения и отказа от спуска как аномалии, отдельной от остановки спуска.Иногда к этому списку добавляют также тяжелые роды, обычно это общая продолжительность труда менее 3 часов. С функциональной точки зрения, однако, роды могут быть ненормальными только двумя способами: расширение и опускание могут быть либо продолжительными, либо остановленными. ПЕРВЫЙ ЭТАП РОДОВДлительная латентная фаза Латентная фаза начинается с регулярных сокращений, которые стирают и расширяют шейку матки, и заканчивается с началом активных родов.Продолжительность латентной фазы зависит от нескольких факторов. Как правило, латентная фаза обратно пропорциональна раскрытию шейки матки во время начала родов. Точно так же, чем ниже в тазу находится предлежащая часть плода в начале родов, тем короче латентная фаза. Следует помнить о возможности продления латентной фазы с седативным действием. У большинства пациентов, находящихся под действием седативного препарата, роды возобновляются после прекращения действия седативного средства. Согласно стандартным критериям, длительная латентная фаза диагностируется через 21 час у первородящих или через 14 часов у многоплодных. 32 Это заболевание встречается относительно редко и встречается в 3–4% родов. 43 , 44 При отсутствии седативных средств и обезболивания такие длинные интервалы обычно неприемлемы для пациентов и могут привести к истощению матери. Один из подходов состоит в том, чтобы тщательно оценить состояние пациента по мере приближения 12 часов в латентной фазе. Если имело место интервальное сглаживание шейки матки и расширение или опускание плода (что указывает на то, что у пациентки нет ложных родов), разумным подходом является начало увеличения окситоцина.В таких случаях мы рекомендуем начинать с низкой дозы (1-2 мЕд / мин) с увеличением на 1-2 мЕд / мин каждые 30 минут. Инфузия окситоцина в дозе 16 мЕд / мин или менее приводит к активным родам у пациента примерно в 9 из 10 случаев. Обычно достаточно инфузии окситоцина 4–6 мЕд / мин. При эпидемиологическом исследовании пролонгированная латентная фаза кажется относительно доброкачественным расстройством в родах. Однако это связано с 2,5-кратным увеличением риска первичного кесарева сечения. 45 Ранее сообщалось, что плод хорошо переносит длительную латентную фазу без увеличения заболеваемости или смертности. АКТИВНАЯ ФАЗАДлительная дилатация активной фазы У первородящих длительную дилатацию активной фазы следует диагностировать при скорости дилатации менее 1 см / ч. Для многопараметров нижний предел нормы составляет 1,5 см / ч. Исходя из первоначального определения Фридмана, 32 предел для первородящих равен 1.Можно использовать 2 см / ч, но, по нашему опыту, такой предел может быть слишком чувствительным и его труднее запомнить, чем предел в 1 см / ч. Кроме того, ограничение в 1 см / час было подтверждено Филпоттом и Каслом, 46 , которые предложили альтернативный и простой метод графического представления прогресса в труде (рис. 3). Распространенная ошибка — диагностика затяжной активной фазы, когда пациент действительно находится в латентной фазе родов. Из-за изменений в увеличении использования эпидуральной анестезии и ее «замедляющего эффекта», Rouse и его коллеги 47 сообщили, что пятый процентиль может быть ниже для первородящих и рожавших женщин (0.5 см / ч). Другая потенциальная причина более низкой скорости расширения заключалась в том, что Фридман сообщил о пациентах с «нормальными родами», которым не требовался окситоцин, тогда как Роуз описал пациентов с «ненормальными родами», которым требовалось аугментация.
Затянувшаяся дилатация активной фазы является распространенным типом дисфункциональных родов. Похоже, это связано с легкой цефалопазовой диспропорцией. Клинический опыт использования катетеров внутриматочного давления позволяет предположить, что многие случаи длительной дилатации в активной фазе ранее могли называться первичной инерцией матки или гипертонической инерцией матки, что указывает на некоторый тип дисфункции матки. Также может быть ятрогенный вклад в эту аномалию родов с возможностью того, что положение лежа на спине может снизить сократимость матки, что приведет к замедлению раскрытия шейки матки.Кроме того, хотя активные роды относительно нечувствительны к анальгезии, употребление наркотиков в некоторых случаях может быть связано с ускорением медленного расширения в активной фазе. Ранняя эпидуральная анестезия, особенно если позиция предлежащей части выше -1, также связана с повышенным риском этой родовой аномалии. Sharma и соавторы 48 сравнили прогресс родов у пациентов с эпидуральной анестезией и пациентов с внутривенными наркотиками и отметили увеличение продолжительности первого периода родов на 1 час. Возникновение длительной дилатации активной фазы также следует рассматривать как важный риск для более поздней дисфункции родов. Риск последующей остановки дилатации или опускания, продолжительной фазы замедления и затяжного опускания может быть увеличен в 2,5-8 раз у первородящих и многоплодных. Как показывает практическое клиническое правило, следует ожидать возникновения проблем в будущем, когда активные роды начинаются медленнее, чем обычно. Несмотря на то, что окситоцин встречается относительно часто, данные об использовании окситоцина для лечения затяжной дилатации ограничены.Однако есть веские доказательства того, что «активное ведение родов» представляет собой эффективный и безопасный подход. В исследовании 1988 года, проведенном Акури и его коллегами, 49 552 первородящих с одноплодной беременностью, у которых установились роды и амниотомия, сравнивались с 533 ранее родившимися аналогичными пациентками. В исследуемой группе была проведена амниотомия и увеличение окситоцина до 40 мЕд / мин при скорости расширения менее 1 см / ч. Результаты этого исторически контролируемого исследования показали, что в активно управляемой группе частота родов продолжительностью более 12 часов снизилась почти в три раза с 20% до 7%.Частота кесарева сечения была снижена до одной трети от предыдущего показателя, с 13% до 4,3%. Операции с применением щипцов уменьшились с 29% до 19,4%. Эти различия в частоте оперативных родов не были связаны с увеличением перинатальной заболеваемости или смертности в исследуемой группе. Хотя причина затягивания родов неясна, разумный подход включает раннее выявление аномального прогресса родов в активной фазе, наблюдение за плодом, латеральное позиционирование и осторожное применение окситоцина.Точно так же, как причинные факторы затяжной дилатации активной фазы неясны, так и наиболее подходящее лечение. Учитывая, что между легкой диспропорцией и неправильным положением может быть некоторая связь (например, задний и поперечный затылок), это может быть сложной ситуацией для пациента и врача. Консервативный подход — избегать ненужной седации и анестезии. Вторичная остановка дилатации Вторичная остановка дилатации диагностируется, когда не было изменений в раскрытии шейки матки в течение как минимум 2 часов.Этот временной критерий одинаков для первородящих и многопарабашек и частично основан на уверенности, с которой раскрытие шейки матки может быть определено при цифровом обследовании. Вторичная остановка, которая происходит в 5–10% родов в большинстве серий, чаще возникает при доношенных родах, чем при недоношенных, и с плодом крупнее, чем меньшего размера. Эта аномалия возникает чаще, чем длительная латентная фаза, но реже, чем длительная дилатация в активной фазе. Он был признан наиболее серьезным из патологий дилатации из-за его связи с повышенной заболеваемостью и смертностью плода, а также со значительно повышенным риском кесарева сечения. Существует хорошо известная взаимосвязь вторичного ареста с диспропорцией плода и таза. Было высказано предположение, что диагноз не ставится, если роды не активны, шейка матки расширена более чем на 4 см и не было изменений шейки матки в течение 2 часов с 200 единицами Монтевидео или более за 10-минутный интервал. 13 Развитие вторичной остановки сердца статистически связано с возникновением стойкого неправильного положения (т. Е. Стойкого заднего затылка и стойкого поперечного затылка).Однако неясно, является ли связанное с этим неправильное положение результатом или причиной ареста. Существует пятикратное увеличение риска вторичной остановки дилатации у нерожавших, осложненных длительной дилатацией активной фазы, с восьмикратным увеличением при повторных родах. Это увеличение предполагает возможную причинную роль «инерции матки». Однако эта ситуация не была хорошо изучена ни электрофизиологически, ни механически. По сравнению с доступной информацией о причинах, существует множество исследований с четко определенными результатами, касающимися соответствующего лечения вторичной остановки дилатации.Это вторичное прекращение расширения является классическим показанием для «пробных родов»; это включает в себя диагностику отсутствия прогресса и окситоциновое усиление родов у пациентов с остановкой, но без доказательств диспропорции. Friedman 32 сообщил о частоте первичного сечения примерно 40% после вторичной остановки дилатации. Он предположил, что при соответствующем лечении этот показатель может быть снижен, что было подтверждено последующими исследованиями. В исследовании 255 первичных кесарева сечения и 2362 вагинальных родов Сокол и его коллеги 45 сообщили о частоте первичного кесарева сечения 25.5% после вторичной остановки дилатации. Этот показатель увеличился в 2,6 раза. Донных и соратников 50 изучено 4573 одиночных, вершинных, самопроизвольных родов. В этом исследовании арестные расстройства наблюдались у 593 (11%) родов. Пациенты с задерживающими расстройствами лечились по «консервативному» медицинскому протоколу, включая передвижение, амниотомию и окситоцин. Было обнаружено, что примерно 50% остановок проходили спонтанно, а остальные 50% требовали стимуляции окситоцином. В целом у 83% женщин роды были спонтанными или с использованием низких щипцов.Частота срединных щипцов была увеличена в пять раз до примерно 4%. Частота кесарева сечения также была увеличена в пять раз до примерно 13%. В этой серии не было ни перинатальной смертности, ни повышения низких баллов по шкале Апгар через 5 минут (1,5%). Заболеваемость новорожденных была аналогичной среди пациентов, получавших консервативное лечение, по сравнению с новорожденными, родившимися посредством кесарева сечения. Был сделан вывод, что консервативное лечение с увеличением окситоцина способно привести к материнским и младенческим исходам с повышенной, но все еще низкой частотой кесарева сечения. Во время активных родов пациенты должны проходить обследование шейки матки не реже, чем каждые 2 часа, чтобы как можно скорее облегчить диагностику вторичного ареста. Осмотр ближе к каждому часу может быть оправдан для выявления начинающегося ареста. 43 Электронный мониторинг для оценки сокращений матки и частоты сердечных сокращений плода необходим в случаях вторичной остановки сердца. Увеличение окситоцина, начиная с 1-2 мЕд / мин с увеличением скорости инфузии каждые 30 минут, начинается с целью имитации нормальной сократимости матки во время активной фазы.Следует внимательно следить за состоянием матери / плода. В первый час аугментации может произойти небольшое расширение шейки матки, хотя в некоторых случаях расширение шейки матки возобновляется быстро, обычно вызывая спонтанные вагинальные роды без дальнейших инцидентов. Однако чаще опускание плода происходит в течение первого часа, после чего расширение шейки матки возобновляется. У пациентов, получающих усиление родов окситоцином, более 90% достигают более 200 единиц Монтевидео, а 40% имеют более 300 единиц Монтевидео.Ранее предполагалось, что для диагностики остановки родов во время активных родов пациентка должна иметь паттерн сокращения матки с более чем 200 единиц Монтевидео в течение как минимум 2 часов. Приблизительно у 60% женщин, у которых задержка родов на 2 часа после приема более 200 единиц Монтевидео, в конечном итоге происходит вагинальное родоразрешение при продолжении приема окситоцина. Исследования показывают, что продление этого периода до 4 часов безопасно и эффективно для дальнейшего сокращения числа пациентов с активной остановкой родов. 47 , 48 , 49 , 50 , 51 Если есть признаки дистресса плода, плод можно оценить биохимически, но часто необходимо кесарево сечение . Если в течение 2–3 часов после начала увеличения окситоцина роды не развиваются нормально, может быть показано кесарево сечение. Однако необходимость кесарева сечения возникает относительно нечасто. Исследования Роуз и др. . 51 предположили, что вероятность вагинальных родов может быть увеличена путем ожидания до 4 часов адекватных сокращений с введением окситоцина. В его исследованиях более 60% пациенток с остановкой активной фазы более чем на 2 часа в конечном итоге достигли родов через естественные родовые пути. Однако в его исследованиях был повышенный риск дистоции плеча, но ни один из них не сопровождался параличом плечевого сплетения. 24 , 47 , 51 Врач может ожидать, что по крайней мере у трех из четырех пациенток с этим осложнением будут успешные роды через естественные родовые пути.Кажется, что немедленное кесарево сечение для вторичного ареста неоправданно. Хорошие результаты могут быть получены путем консервативного (медикаментозного) лечения. Фаза длительного замедления Фаза замедления — это третья фаза активных работ после фазы максимального наклона. Начало фазы замедления начинается с 9 см для первородящих и повторнородящих родов. Активное опускание должно начинаться в начале фазы замедления, хотя во многих родах активное опускание начинается раньше при активных родах.Вовлечение, которое не происходит к началу фазы замедления (т.е. 9 см) у первородящих и к концу фазы замедления у многоплодных животных, является ненормальным. Длительная фаза замедления требует не менее 3 часов для диагностики при нерожавших родах и 1 час для диагностики при повторнородящих родах. Поскольку опускание должно быть активным к этому времени при нормальных родах и поскольку интервалы для диагностики аномалий опускания короче, чем те, которые необходимы для диагностики длительной фазы замедления, внимание клинициста следует сосредоточить больше на опускании, чем на расширении в это время родов. Если зацепление не произошло при раскрытии на 9 см, вероятность аномалии второй стадии увеличивается. Длительная фаза замедления тесно связана с нарушениями спуска. Как правило, длительная фаза замедления как патология родов наиболее тесно связана с вторичной остановкой. Часто требуется тщательное усиление родов окситоцином в соответствии с протоколом, описанным ранее. Длительная фаза замедления наблюдается относительно редко и встречается только в 1–3% родов. Клинический опыт показывает, что такие случаи часто связаны со стойкими поперечными или задними затылками или с некоторыми аномалиями таза, которые часто обнаруживаются при клинической пельвиметрии.У пациентов с этой аномалией иногда развивается отек шейки матки со значительной формой черепа плода. В этой ситуации замедление сердечного ритма плода происходит с повышенной частотой, что приводит к соблазну наложить щипцы через почти, но все еще не полностью расширенную шейку матки. Этому импульсу необходимо противостоять, потому что существует значительная вероятность серьезной травмы плода и матери. ВТОРОЙ ЭТАП РОДОВНачало второго периода родов происходит при полном раскрытии шейки матки.В среднем средняя продолжительность непрерывного второго периода родов составляет 1 час у первородящих и 15 минут у повторнородящих. Были предложены «клинические пределы» продолжительности второй стадии, когда врач должен проявить беспокойство и предвидеть проблемы с родами. Для первородящих этот клинический предел составляет 2 часа, а для многоплодных — 1 час, но врач должен быть обеспокоен, когда вторая стадия превышает 45 минут. Эти ограничения не означают, что доставка должна быть достигнута к этому времени.До появления электронного мониторинга плода многие клиницисты считали, что максимум 2 часа второй стадии безопасен для плода. Это мнение было основано на эпидемиологических данных о том, что заболеваемость и смертность плода у первородящих возрастали, когда вторая стадия длилась не менее 2,5 часов. Обзор литературы убедительно показывает, что простое использование сроков для второго периода родов больше не является подходящим подходом к ведению второго периода родов.Оптимальным представляется более подробное обследование матери / плода с тщательно продуманным вмешательством. Эта оценка может включать забор крови на коже черепа плода, который обычно технически проще всего выполнить во втором периоде родов. Тщательное наблюдение, тщательно продуманное вмешательство и технически грамотное выполнение выбранного вмешательства (например, электронный мониторинг плода, забор крови на волосистой части плода, щипцы, вакуумная экстракция или кесарево сечение) необходимы для обеспечения наилучшего возможного исхода для матери / плода на лице. аномалий, которые могут развиться во втором периоде родов. Затяжное опускание Затяжное опускание следует диагностировать у нерожавших, когда опускание продолжается менее 1 см / ч, и при повторнородящих родах, когда опускание происходит со скоростью менее 2 см / ч. Хотя верно то, что положение предлежащей части плода достоверно оценить труднее, чем дилатацию, этот диагноз можно поставить в течение 1 часа для первородящих и в пределах 0,5 часа для многоплодных. Следует найти тщательный баланс между гипердиагностикой и невозможностью как можно скорее диагностировать затяжное опускание, поскольку лечение может повлечь за собой существенное вмешательство.Причина затяжного опускания часто включает неправильное положение и относительно легкую степень диспропорции плода и таза; Абсолютная диспропорция плода и таза необычна. Медленное опускание часто связано с использованием эпидуральной анестезии. Затяжной спуск требует умелого и внимательного управления. Этому часто предшествуют другие дисфункциональные модели родов, которые могут свидетельствовать о существенной диспропорции или дисфункции матки, или обоим сразу. При таких обстоятельствах вопрос о целесообразности стимуляции окситоцином остается открытым.Ответ должен быть дан в индивидуальном порядке. Есть основания полагать, что если затяжное опускание происходит при родах, уже осложненных предыдущими дисфункциональными моделями родов в присутствии увеличения окситоцина, возможно, было бы лучше продолжить роды с помощью кесарева сечения. Если пациенту также вводят эпидуральную анестезию или произвольное толкание оказывается неадекватным, эффективное обучение и дополнительное время могут оказаться успешными. Хотя это спорно, многие врачи уменьшают или отменяют эпидуральную анестезию, чтобы повысить эффективность давления на роженицу.Другие врачи считают, что вертикальное положение пациента обеспечивает наиболее эффективное произвольное толкание и имеет преимущество силы тяжести. Однако литература и клинический опыт противоречивы по этим вопросам. Соответствующее лечение затяжного опускания, связанного с ухудшением исхода ребенка, включает введение электронного мониторинга плода. Мониторинг плода часто прекращается, когда пациента переводят из родильного отделения в родильное отделение.Поскольку мониторинг плода непосредственно перед родами наиболее тесно связан с неонатальным статусом, важно составить бумажную запись в родильном зале для документации. Если затяжное опускание происходит при родах, которые в остальном были нормальными, вероятно, имеет смысл увеличить дозу окситоцина. У первородящих, если полное раскрытие шейки матки не было достигнуто и имеется стойкая передняя шейная губа, которая становится отечной, вероятность атравматических родов через естественные родовые пути заметно снижается. В многопользовательском режиме иногда можно поддержать переднюю губу и прижать пациента вниз, что позволяет добиться полного раскрытия и значительного опускания.Последний подход кажется особенно эффективным, если предшествующие роды были нормальными и есть хороший ответ на стимуляцию окситоцином. Затяжное опускание часто связано с наличием стойкого заднего затылка. Ранее лечение заднего затылка обычно включало ротацию щипцов. Однако прямое родоразрешение в задней части затылка и ручная ротация являются подходящими и потенциально менее травматичными доступами. Нормальные самопроизвольные роды через естественные родовые пути и процедуры с применением низких щипцов происходят примерно в половине случаев, осложненных длительным опусканием. Остановка спуска Диагноз остановки спуска должен быть поставлен, когда спуск полностью прекратился как минимум на 1 час у первородящих и 0,5 часа у многоплодных. Часто этому предшествуют те же причинные факторы, что и затяжной спуск, и имеют те же причины. Когда остановке спуска не предшествовали другие дисфункциональные модели родов, опыт показывает, что, как и во вторичной остановке дилатации, он чрезвычайно чувствителен к увеличению окситоцина. Низкие дозы окситоцина внутривенно часто связаны со спонтанными вагинальными родами.Как и в случае аугментации при других аномалиях родов, уместно электронное наблюдение. Когда остановке спуска предшествует другой дисфункциональный режим труда, ситуация аналогична ситуации с затяжным спуском. Если пациент уже получает увеличение окситоцина или полное расширение не было достигнуто, возможно, лучшим подходом будет кесарево сечение. Иногда могут быть осуществлены естественные роды, но при таких обстоятельствах следует проявлять особую осторожность при попытке родоразрешения с помощью срединных щипцов или вакуум-экстракции.Перед тем как проводить оперативные роды через естественные родовые пути, важно тщательно оценить выходное отверстие для матери, особенно с точки зрения угла лобковой дуги и расстояния между седалищными бугорками. Также следует учитывать возможность макросомии и дистоции плеча. Нередка ситуация, когда вершина ниже +1 см, но спуск прекратился. Рождение такой глубоко вовлеченной головки плода при кесаревом сечении обычно приводит к разрывам шейки и нижней части матки.Возможность оперативных родов через естественные родовые пути по-прежнему требует рассмотрения в таких случаях. ТРЕТИЙ СТАДИЯ ТРУДАБольшинство исследований третьего периода родов были ошибочными из-за ручного удаления плаценты. В исследовании 45 852 gravidas, Dombrowski и соавторы 52 использовали анализ жизненного цикла для контроля смешанных эффектов ручного удаления плаценты. Этот анализ показал, что ручное удаление плаценты сократило очевидную продолжительность третьего периода родов, особенно среди преждевременных родов (Таблица 3).Преждевременные роды были значительным фактором риска для осложнений третьего периода родов, таких как задержка плаценты (невыполнение родов более 30 минут), ручное удаление и кровотечение (оценочная кровопотеря более 500 мл). Таблица 3: Анализ жизненного цикла с цензурой ручного удаления плаценты: прогнозируемая продолжительность третьего этапа в минутах и прогнозируемая частота задержания плаценты
Ведение третьего периода родов (т. Е. Когда плаценту следует удалять вручную или выжидательно) является спорным. Анализ жизненного цикла показал, что 90% доношенной плаценты спонтанно родятся через 15 минут, и только 2,2% не родятся через 30 минут (т.е. «задержка плаценты»). 52 30-минутный порог приведет к низкой частоте вмешательства при доношенных сроках беременности. Текущее ведение третьего периода родов является функцией нескольких факторов, в том числе воспринимаемого стандарта ухода, согласно которому плацентарный срок должен быть доставлен через 30 минут, и боязнь кровотечения при длительном третьем периоде.Хотя наиболее важным фактором является желание уменьшить материнское кровотечение и потребность в переливании крови, 53 беспокойство врача и пациента также играет роль. Частота кровотечений была снижена за счет введения профилактического окситоцина, контролируемого тракции пуповины, массажа дна матки и раннего пережатия пуповины для облегчения отхождения плаценты. 54 , 55 Частота кровотечений достигает максимума через 40 минут независимо от срока беременности.Этот пик может быть вызван тем, что у пациенток с активным маточным кровотечением было выполнено ручное удаление плаценты, хотя ручное удаление само по себе может в некоторых случаях увеличить кровопотерю. На основании этих данных было бы трудно оправдать рутинное ручное удаление плаценты раньше 10 минут для любого гестационного возраста. Мы считаем, что ручное удаление плаценты должно быть сбалансировано с учетом риска увеличения материнской травмы и кровотечения. Неизвестно, можно ли уменьшить риск кровотечения или объем кровопотери путем ручного удаления плаценты; оптимальное время для вмешательства может быть определено только проспективным клиническим исследованием. ЗАКЛЮЧЕНИЕНе существует известного теста, который мог бы отличить нормальные роды от аномальных. Диагностика и оптимальное лечение аномальных родов сочетают в себе науку и искусство. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
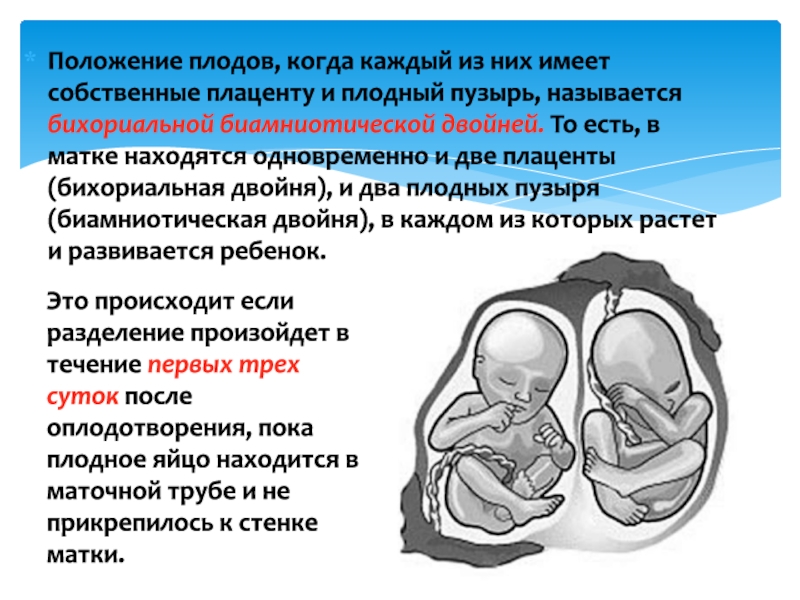



 Когда существует риск осложнений, и при этом родовая активность отсутствует, прокол плодного пузыря производят без схваток.
Когда существует риск осложнений, и при этом родовая активность отсутствует, прокол плодного пузыря производят без схваток.

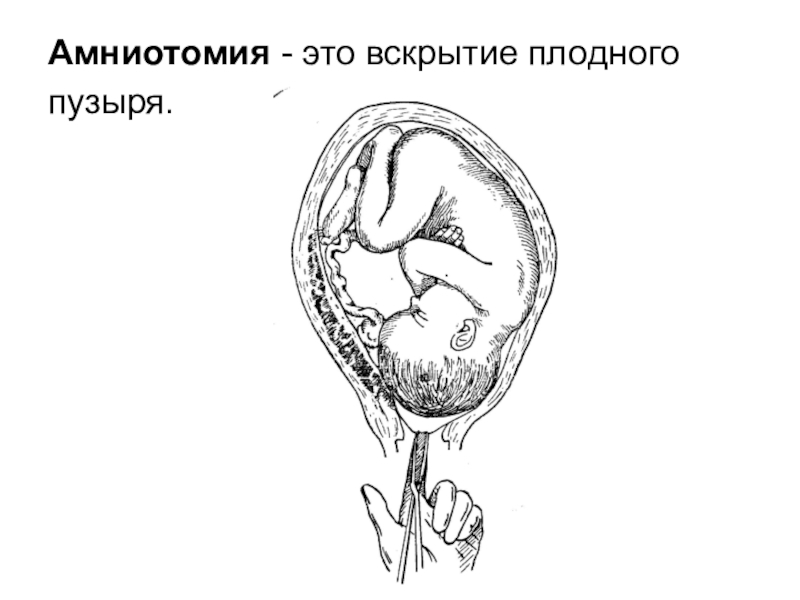
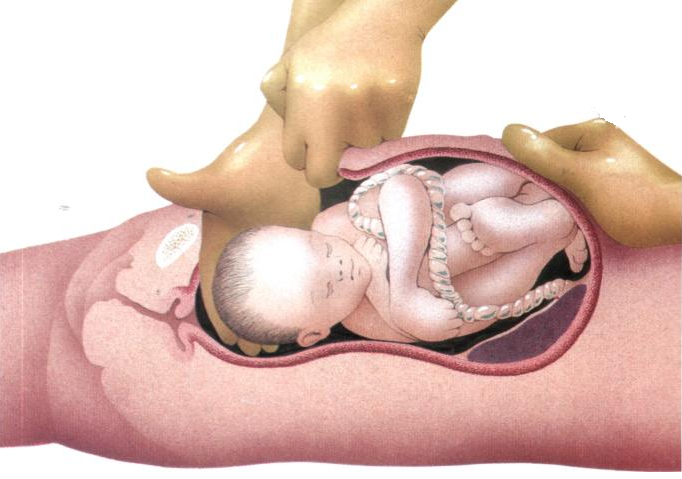 Гестоз отрицательно сказывается на состоянии женщины и плода, что является показанием к амниотомии.
Гестоз отрицательно сказывается на состоянии женщины и плода, что является показанием к амниотомии.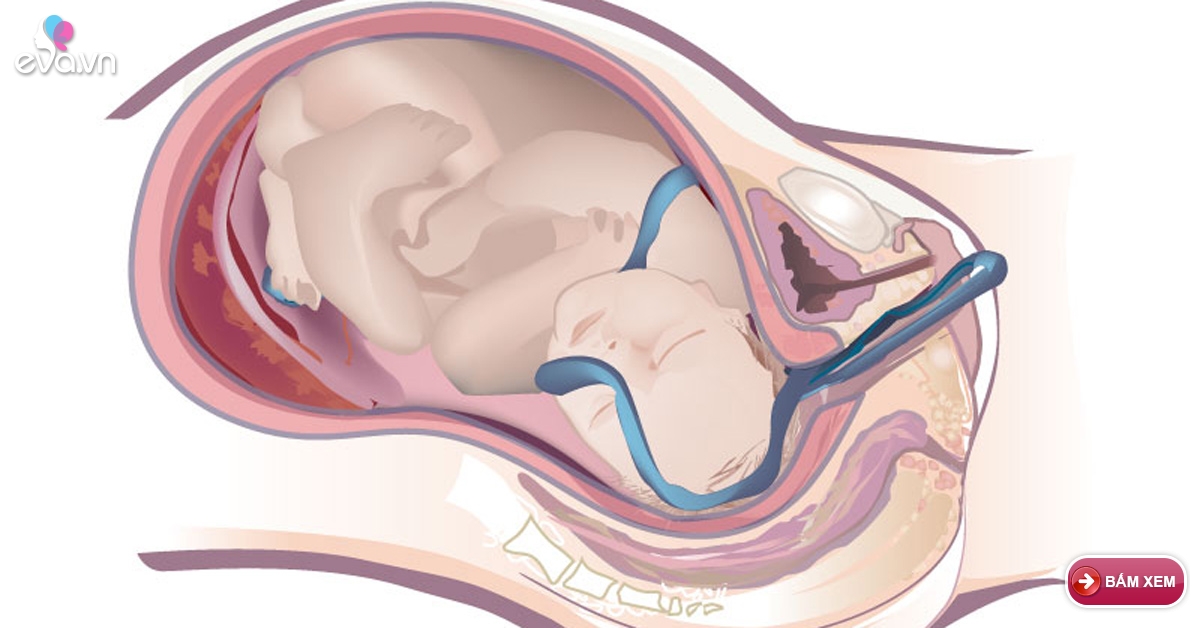
 Если не произвести амниотомию, ребенок может родиться в плодном пузыре с водами и всеми оболочками (в рубашке), где способен задохнуться. Также эта ситуация может привести к преждевременной отслойке плаценты и кровотечению.
Если не произвести амниотомию, ребенок может родиться в плодном пузыре с водами и всеми оболочками (в рубашке), где способен задохнуться. Также эта ситуация может привести к преждевременной отслойке плаценты и кровотечению.
 По своему строению напоминает едва ощутимую пелену, которая бережливо окутывает плод.
По своему строению напоминает едва ощутимую пелену, которая бережливо окутывает плод. При этом женщина может чувствовать себя хорошо, но оболочки могут иметь разрывы или небольшие трещины.
При этом женщина может чувствовать себя хорошо, но оболочки могут иметь разрывы или небольшие трещины. fetalis plana) П. п. с малым количеством околоплодных вод, плотно охватывающий головку плода … Большой медицинский словарь
fetalis plana) П. п. с малым количеством околоплодных вод, плотно охватывающий головку плода … Большой медицинский словарь П ая вишня, яблоня, гр … Словарь многих выражений
П ая вишня, яблоня, гр … Словарь многих выражений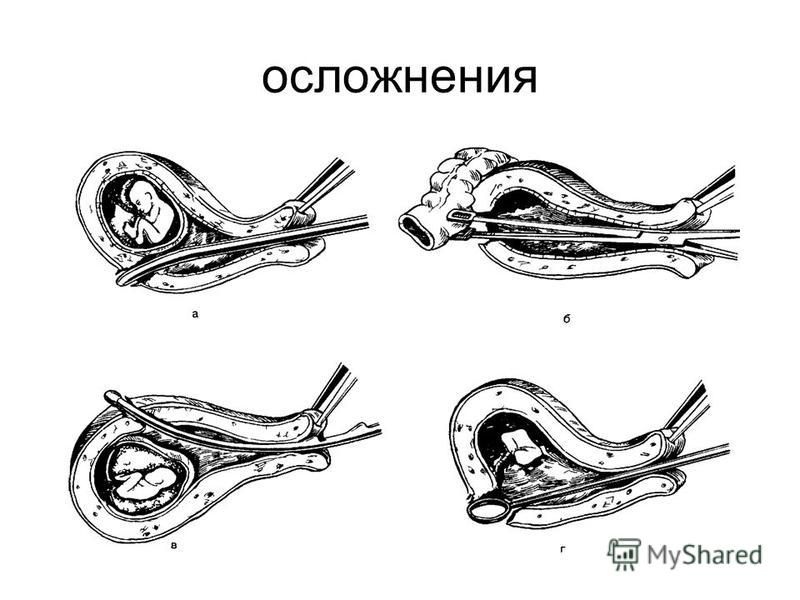 Журнал «9 месяцев» выпускается с 2000 года. Издание посвящено беременности и родам, а также в нем освещаются вопросы подготовки к беременности, послеродовому периоду, здоровью, питанию и… Подробнее Купить за 49.9 руб электронная книга
Журнал «9 месяцев» выпускается с 2000 года. Издание посвящено беременности и родам, а также в нем освещаются вопросы подготовки к беременности, послеродовому периоду, здоровью, питанию и… Подробнее Купить за 49.9 руб электронная книга