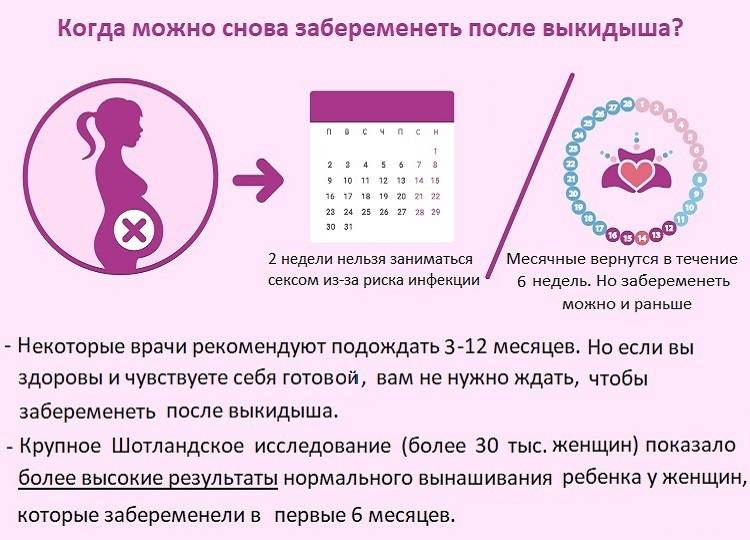
Почему беременность не наступает с первого раза: Почему не беременеют с первого раза. Почему не получилось забеременеть с первого раза? Как забеременеть после неудачных попыток
10 главных ошибок при попытке забеременеть
Бывают случаи, когда врачи не выявили у вас с партнером никаких отклонений, но долгожданной беременности всё не наступает. И вам уже кажется, что это не естественное природное явление, а настоящая магия удачи и генетики. Для одних беременность случается « с первого раза», а другие превращают свою жизнь в настоящий кошмар.
Все дело в совершении похожих ошибок, рассказываем вам о наиболее распространенных из них.
Ошибка №1⃣: Слишком часто переживать
Скорее всего, у вас есть хотя бы одна подруга, которая, забеременев, сказала: «Это произошло ровно в тот момент, когда я перестала об этом думать». Это раздражает, расстраивает и действует на нервы, особенно когда все, чего вы хотите – это родить малыша. Стресс может стать одной из главных причин, по которой вы не можете забеременеть: высокий уровень гормона стресса – кортизола – может негативно сказаться на фертильности. Расслабьтесь и попытайтесь на какое-то время отпустить ситуацию. Перестаньте так сильно планировать вашу беременность и каждый день напоминайте себе, что это чудо, которое на самом деле случается очень и очень часто.
Если вы собираетесь сделать это – делайте правильно! Многие пары считают, что если «экономить» сперму и не заниматься сексом неделю, то шансы на зачатие возрастут в разы. Это не так. После приблизительно недели воздержания подвижность сперматозоидов заметно снижается. Для успешного зачатия врачи рекомендуют заниматься сексом каждый день или через день на протяжении недели до дня овуляции и включая его. Кроме того, доказано, что регулярные занятия сексом помогают наладить цикл: организм партнера выделяет гормоны, которые влияют на вашу репродуктивную систему, поэтому регулярные занятия сексом способствуют большей выработке эстрогена.
Казалось бы – 21 век на дворе, но многие женщины все еще продолжают верить в чудодейственную силу спринцевания.
 Сперма в такой среде погибает и не может оплодотворить яйцеклетку, поэтому многие и используют слабый раствор соды, чтобы сделать среду щелочной и создать благоприятные условия для зачатия. Но врачи настроены против этого метода: сода убивает не только вредные микроорганизмы, но и полезные, нарушая, таким образом, естественный pH влагалища.
Сперма в такой среде погибает и не может оплодотворить яйцеклетку, поэтому многие и используют слабый раствор соды, чтобы сделать среду щелочной и создать благоприятные условия для зачатия. Но врачи настроены против этого метода: сода убивает не только вредные микроорганизмы, но и полезные, нарушая, таким образом, естественный pH влагалища.Говоря о бесплодии, мы, как правило, считаем, что проблема – со стороны женщины. Но на самом деле ответственность лежит в равной степени на обоих партнерах. Врачи утверждают, что в 40% случаев бесплодия причину нужно искать со стороны мужчины, еще в 40% – со стороны женщины. Оставшиеся 20% — это совместимость, сочетание обоих партнеров. Но не впадайте в панику раньше времени. Помните, что здоровой паре для того, чтобы удачно зачать, требуется от 6 месяцев до года.
Ошибка №5⃣: Ошибаться в расчетах
Самая распространенная ошибка – неправильное определение дня овуляции. Еще одна частая ошибка – отсчитывание начала цикла не с первого дня месячных. Первый день менструации – когда у вас выделяется кровь. Ни день до этого, ни день после. Для успешного зачатия счет идет буквально на часы, вот почему так важно знать точный день начала цикла.
Сколько бы вы ни пытались, беременность невозможно спланировать. Как уже было сказано выше, здоровой паре требуется от 6 месяцев до года, чтобы зачать. Но многим женщинам нужно полгода только лишь для того, чтобы нормализовать свой цикл после окончания приема противозачаточных средств. Овуляции не будет, пока цикл не станет регулярным. Поэтому если по прошествии 6 месяцев ваш цикл не нормализовался или вы не уверены, что овулируете, стоит посетить врача.
Никто не знает, почему так много людей с сарказмом относится к утверждению, что после полового акта желательно полежать на спине с чуть приподнятыми ягодицами около 20 минут. Врачи единогласно утверждают, что такой способ повышает возможность зачатия на целых 80%! Поэтому если хотите станцевать победный танец после удачного, как вам кажется, зачатия, воздержитесь – по крайней мере, на 20 минут.

Ошибка №8⃣: Игнорировать свои «безумные» волнения
Может быть, у вас всегда был нерегулярный цикл, и из-за этого вы испытываете трудности с зачатием. Или, возможно, у вас диабет, и вы хотите убедиться, что все под контролем перед тем, как забеременеть. Консультироваться со специалистом – не значит быть параноиком! Есть ситуации, в которых вы не должны игнорировать свои беспокойства: здесь вы думаете не только о себе, но и о своем будущем ребенке. Если у вас есть какие-то вопросы или волнения, лучше сразу найдите специалиста, который все объяснит и расскажет про подводные камни, которые могут встретиться конкретно на вашем пути. Таким образом, столкнувшись с трудностями при попытках забеременеть, вы уже будете к ним готовы.
На эту тему уже было сказано немало, но повторить все же будет не лишним: необходимо отказаться от вредных привычек минимум за год до попыток забеременеть. Почему женщины продолжают употреблять алкоголь и курить, зная, как пагубно это отражается на способности к зачатию? Врачи во всем мире предупреждают: первый триместр – самый важный в формировании организма ребенка. Нет такого количества алкоголя, которое было бы безопасно для него.
То, что вредно для вашей фертильности, может нанести вред и способности вашего партнера к зачатию. Сигареты, алкоголь, несбалансированное питание – все это негативно сказывается на качестве и количестве спермы. Сперма полностью обновляется за 3 месяца, поэтому ваш партнер должен отказаться от вредных привычек хотя бы на это время. Следите за тем, чтобы он употреблял достаточно питательных веществ, селена, витаминов Е и С – они особенно полезны для мужчин.
Как развиваются репродуктивные технологии в Петербурге?
Как изменился возраст будущих мам, чем грозит поздняя беременность, какие шаги предпринять тем, кто хочет стать родителями, что такое ЭКО, опасна ли процедура, и кому стоит задуматься о консервации клеток?
По данным Росстата, средний возраст рожениц в России с каждым годом меняется.
Чтобы подробнее изучить непростую тему, мы обратились к эксперту — главному врачу петербургского Центра репродукции и планирования семьи «Медика» Елене Валерьевне Танчук .
Елена Валерьевна, как изменился возраст будущих мам?
— Действительно, возраст, когда женщина осознанно хочет рожать, сдвинулся. СМИ агитируют делать это и после 40. Женщины откладывают беременность, а потом возникают сложности родить генетически своего ребенка. Оптимальный возраст для рождения детей — от 20 до 35 лет. С 35 возникают риски (выкидыш, патологии, генетические нарушения и так далее), в 38 — они возрастают, достигая максимума к 42.
Куда нужно обращаться, если не получается забеременеть?
— Вопросами не наступления беременности занимаются профессионалы специально созданного в медицине профиля — репродуктологи. В Петербурге таких немало.
Насколько развита репродуктивная медицина в нашей стране?
— В России клиники репродуктивной медицины начали работать более 40 лет назад, с введением первого ЭКО. Раньше возможности для создания подобных центров были не так широки, как в современном мире. Сейчас же в Петербурге существует с десяток центров и сотни специалистов, занимающихся конкретно темой репродукции. И довольно успешно.
Когда нужно обращаться к специалистам по вопросам репродукции?
— Обращаться в клинику рекомендуется на этапе планирования семьи. Первый «звоночек» — это если беременность не наступает в течение года при регулярной половой жизни (два–три раза в неделю). Обычно парам после визита к доктору назначают обследование, чтобы понять, в чем причина. Причины могут быть разнообразны: от отсутствия овуляции и лишнего веса до низкого уровня витаминов и воспалительных процессов, перенесенных ранее. Первичное обследование — это анализы крови, диагностика проходимости маточных труб, УЗИ малого таза, выявление инфекций, спермограмма и т. д.
Первичное обследование — это анализы крови, диагностика проходимости маточных труб, УЗИ малого таза, выявление инфекций, спермограмма и т. д.
Что такое ЭКО, и опасно ли это?
— Экстракорпоральное оплодотворение — вспомогательная репродуктивная технология, которая успешно применяется при лечении бесплодия.
Перед вступлением в протокол ЭКО каждая пациентка проходит предварительное обследование согласно Приказу Министерства здравоохранения РФ от 30 августа 2012 г. № 107н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению», чтобы исключить возможные противопоказания. Также мы назначаем прием ряда витаминов за три месяца до ЭКО для подготовки организма женщины.
ЭКО состоит из нескольких этапов: индукция суперовуляции (гормональная стимуляция, которая приводит к росту фолликулов), УЗИ–мониторинг (врач оценивает рост фолликулов и толщину эндометрия), пункция фолликулов (яйцеклетки извлекают из организма женщины). Пункция проводится под наркозом — то есть безболезненно. Мужчинам достаточно сдать для ЭКО сперму. Далее — оплодотворение. На 3–5 сутки эмбрион переносят через шейку в полость матки будущей мамы. Перенос эмбриона безопасен. Через 10 дней необходимо сдать кровь на ХГЧ: если этот гормон присутствует, беременность наступила.
Что делать, если процедура ЭКО не удалась с первого раза?
— Не у каждой пациентки беременность с помощью метода ЭКО получается с первого раза. В такой ситуации могут понадобиться дополнительные обследования и коррекция лечения для повышения шансов наступление беременности в следующем протоколе ЭКО. Наиболее чаще неудачи ЭКО связаны с наличием генетических поломок у эмбриона, данные поломки прямо пропорциональны возрасту пары, особенно возрасту будущей мамы. Чем старше возраст, тем эти поломки встречаются чаще.
Главное — помните, что врач — ваш партнер. Важно довериться профессионалу и соблюдать рекомендации.
Тема репродуктивных технологий чрезвычайно обширна и сложна. Я думаю в следующей нашей беседе нам обязательно стоит поговорить о программах отсроченного материнства (криоконсервации ооцитов при отсутствия планирования беременности в данный момент) и онкофертильности (криоконсервация ткани яичников, ооцитов, спермы перед проведением химиотерапии). В современном мире — это очень актуальные вопросы.
Если у вас остались вопросы после прочтения статьи, то вы можете задать их по телефону 8 (812) 959-0300 или на сайте Центра репродукции и планирования семьи МЕДИКА www.cpsmed.ru.
Выделите фрагмент с текстом ошибки и нажмите Ctrl+Enter
Эндокринное бесплодие и его причины
Бесплодие, связанное с нарушениями созревания фолликулов в яичнике и отсутствием овуляции, называется ановуляторным или эндокринным. Кроме того, среди людей, которые не являются специалистами в области репродукции человека, это состояние часто обозначается, как гормональное бесплодие. Эта форма патологии встречается достаточно часто и обусловливает до 30-40% случаев женской инфертильности.
Что такое овуляция и почему она не наступает?
Подготовка организма женщины к оплодотворению происходит в течение, так называемого, овариального цикла, который состоит из трех фаз: фолликулярной, овуляторной и лютеиновой. Центральную роль в регулировке цикла играет гипоталамо-гипофизарная система, которая обеспечивает поступление в кровь необходимых для этого гормонов.
В первую фазу цикла гипофиз выделяет в кровь гонадотропные гормоны — фоллитропин (ФСГ) и лютеотропина (ЛГ). Под влиянием первого в яичниках растут фолликулы — полости, которые содержат в себе незрелые яйцеклетки. Постепенно среди них выделяется фолликул, который наиболее чувствителен к действию фоллитропина, а остальные фолликулы зарастают. Оставшийся фолликул синтезирует женский половой гормон — эстрадиол, что стимулирует синтез гонадотропных гормонов, особенно лютеотропина, в гипофизе. В итоге, фолликул продолжает свой рост до наступления следующей фазы цикла.
Оставшийся фолликул синтезирует женский половой гормон — эстрадиол, что стимулирует синтез гонадотропных гормонов, особенно лютеотропина, в гипофизе. В итоге, фолликул продолжает свой рост до наступления следующей фазы цикла.
Во второй фазе за короткое время происходит несколько крупных выбросов лютеотропина, который стимулирует образование простагландинов и ферментов. Они повреждают стенку фолликула, последняя разрывается и освобождает зрелую яйцеклетку. Этот процесс и называется овуляцией.
В последнюю стадию цикла стенки поврежденного фолликула спадаются, а в клетках собирается пигмент, который придает ему желтый цвет. Измененный таким образом фолликул называется желтым телом и производит гормоны, под действием которых в матке происходят изменения, необходимые для имплантации плодного яйца.
Изменение необходимого гормонального баланса, возникающее в силу различных причин, может привести к нарушениям роста фолликулов и отсутствию овуляции.
Причины ановуляторного бесплодия
Патологические состояния, сопровождающиеся эндокринным бесплодием достаточно разнообразны. К их числу относятся:
- Синдром поликистозных яичников — патология, характеризующаяся нарушениями овариального цикла, высоким содержанием андрогенов, отсутствием овуляции и образованием множественных кист яичников. Практически каждый второй случай гормонального бесплодия связан именно с этим заболеванием.
- Гонадотропная недостаточность —состояние, при котором отмечается снижение выработки гонадотропных гормонов. При гормональном исследовании отмечается низкое содержание лютеотропина, фоллитропина и эстрадиола, тогда как содержание остальных гормонов остается в норме.
- Яичниковая недостаточность — патология, которая характеризуется либо отсутствием фолликулов, либо их неспособностью реагировать на стимуляцию гонадотропными гормонами.
Повлиять на способность к зачатию могут целый ряд заболеваний. Например, гипотиреоз, опухоли гипофиза и гипоталамуса могут сопровождаться повышением уровня гормона пролактина с развитием нарушений гормонального баланса и функций яичников.
Например, гипотиреоз, опухоли гипофиза и гипоталамуса могут сопровождаться повышением уровня гормона пролактина с развитием нарушений гормонального баланса и функций яичников.
Диагностика эндокринного бесплодия
Центральное место в диагностическом поиске принадлежит гормональному исследованию. Оценка уровня гонадотропных гормонов, андрогенов и эстрогенов, пролактина, прогестерона, а также целый ряд диагностических тестов, позволяют достаточно достоверно судить о характере происходящих в организме женщины изменений. Важную роль играет и ультразвуковое исследование, которое помогает определить размеры матки и яичников, состояние фолликулярного аппарата.
Лечение эндокринного бесплодия
Широкий спектр состояний, вызывающих нарушения овуляции, определяет различные подходы к лечению. Обычно последнее проходит в два этапа:
- подготовительный — в виде заместительной гормональной терапии;
- индукция овуляции — медикаментозная стимуляция созревания яйцеклетки.
Прогноз сильно зависит от характера гормональных изменений, возраста пациентки и качества подготовительного этапа. Например, при синдроме поликистозных яичников, беременность иногда может наступить после заместительной терапии и без стимуляции овуляции, а при гипофизарной форме гонадотропной недостаточности индукция овуляции помогает зачать ребенка в 70–90% случаев.
Однако, такой подход осуществим не всегда. При яичниковой недостаточности стимуляция овуляции неприемлема и единственным способом достичь беременности пока остается донация яйцеклеток — имплантация донорской оплодотворенной яйцеклетки в полость матки. Эффективность донации с первого раза достигает 30% и зависит от качества донорской яйцеклетки и подготовки матки к имплантации.
Преимущества лечения в «Красной горке»
- Высокая квалификация специалистов. Прием ведет доктор медицинских наук и автор более сотни научных работ по медицине Алексей Геннадьевич Тришкин.

- Комфортные условия. Уютные помещения, высокохудожественные произведения искусства, бесплатная парковка рядом с клиникой — мы стараемся сделать все возможное, чтобы пребывание в клинике стало для Вас максимально удобным.
- Забота о пациенте. С момента первой консультации Вы находитесь под пристальным вниманием наших врачей, которые будут вести Вас на протяжении всей беременности.
Комплексный подход к диагностике и лечению, высокая профессиональная подготовка и приверженность принципам доказательной медицины — вот те достоинства нашей клиники, которые подарят вам возможность познать величайшую радость стать счастливой мамой здорового крепыша
Вторая попытка ЭКО может быть успешной при правильном анализе предыдущей неудачи – в клинике ИнТайм успешно решают задачи любой сложности.
Часто ЭКО при бесплодии – единственная возможность родить малыша. Решившись на искусственное оплодотворение, следует серьезно отнестись к выбору клиники и врача. Опытный специалист тщательно проконтролирует все этапы процедуры, чтобы после ЭКО вероятность наступления беременности была максимальной.
В клинике «ИнТайм» искусственное оплодотворение проводят квалифицированные врачи. Знания и опыт наших гинекологов и эмбриологов позволяют проводить успешные протоколы даже у пациенток, ранее перенесших неудачные попытки ЭКО.
Наша клиника оснащена современным оборудованием ведущих производителей. Ламинарные шкафы K-Systems (Дания) надежно защищают биоматериал, а инкубаторы МСО Sanyo (Япония) и K-Systems (Дания) создают для эмбрионов идеальную для развития среду.
Если ЭКО с первого раза не увенчалось успехом – не спешите отчаиваться! Мы сделаем все возможное, чтобы вы смогли ощутить радость материнства.
Отправьте заявкуна бесплатную консультацию
Мы осуществляем первую бесплатную консультацию для новых пациентов. Просто оставьте свои контактные данные, и мы свяжемся
с вами в течение рабочего дня.
Просто оставьте свои контактные данные, и мы свяжемся
с вами в течение рабочего дня.
Если вы уже были нашим клиентом, вы можете воспользоваться этой формой для заказа обратного звонка.
Спасибо!
Ваша заявка принята.
Мы свяжемся с вами в течение рабочего дня.
Почему выбирают нашу клинику?
Опытные эксперты
В клинике «ИнТайм» вопросами репродуктологии занимаются квалифицированные специалисты высшей и первой категории с опытом работы в ведущих клиниках США, России и Европы. У нас работают академики и профессора, кандидаты и доктора наук. О профессионализме наших врачей говорят не только сертификаты и дипломы, но и отзывы пациенток, сумевших после ЭКО забеременеть и родить здоровых детей.
Оборудование ведущих производителей
Обследование пациенток проводится при помощи современных видеокольпоскопов Dr.Camscope DCSM-102 и SLV-101, а также высокоточных УЗИ-аппаратов GE Logiq C5 и Mindray DC-3. Эмбрионы выращивают в условиях, с точностью имитирующих естественную среду. Это стало возможным благодаря инкубаторам K-Systems и МСО Sanyo.
Комфорт для пациенток
Мы позаботились о том, чтобы в нашей клинике вы чувствовали себя комфортно и безопасно. Процедура проходит безболезненно, а внимательный персонал сделает все, чтобы вы смогли избежать ненужных переживаний. Психологическая поддержка одинаково важна как для пациенток, делающих первое ЭКО, так и для тех, кто проходит процедуру ЭКО повторно.
Транспортная доступность
Вы без труда доберетесь к нам, благодаря удобному расположению клиники. Рядом находятся станции метро Спортивная, Парк Культуры и Фрунзенская, а также Третье Транспортное кольцо.
Успешное ЭКО в клинике «ИнТайм»
Нередко пациенток волнует вопрос: сколько раз можно делать ЭКО, и после какой попытки обычно наступает беременность? Как показывает практика, большую роль играет возраст пациентки и состояние ее здоровья. После первой попытки беременность наступает у 70% женщин в возрасте до 30 лет, и у 35% — 50% женщин старше 40 лет.
Через 3 недели после процедуры проводят контрольное УЗИ, и если результаты обследования положительные – ЭКО прошло успешно. Если же беременность не наступила, пациентке следует сделать перерыв от одного до трех месяцев, чтобы организм полностью восстановился, а затем можно делать повторное ЭКО.
Перед повторной процедурой врач корректирует схему лечения и в большинстве случаев вторая попытка ЭКО приводит к долгожданной беременности.
Мы поможем вам стать родителями!
Неважно, решились вы на первую попытку ЭКО или у вас будет уже второе ЭКО – в клинике «ИнТайм» успешно решают задачи любой сложности. Благодаря нашим врачам уже тысячи малышей смогли появиться на свет. Мы уверены, что сможем помочь и вам!
Получателям пособий по уходу за ребенком до 1,5 лет — ГУ
Выплата ежемесячного пособия по уходу за ребёнком до 1,5 лет ЗА ФЕВРАЛЬ 2021 ГОДА будет произведена 4,5,9 МАРТА 2021 ГОДА.
ОБРАЩАЕМ ВАШЕ ВНИМАНИЕ!
v Пособия продолжают зачислять на любую банковскую карту до 31.07.2021.
В соответствии с письмом Банка России от 18.12.2020 в отношении кредитных организаций до 31.07.2021 не будут применяться меры за нарушение требований Федерального закона от 27.06.2011 № 161-ФЗ «О национальной платежной системе», а, именно, в части обязанности зачисления получаемых клиентами — физическими лицами выплаты, только с использованием национальных платежных инструментов.
Напомним, законодательством Российской Федерации предусмотрена обязанность кредитных организаций по проверке наличия к банковскому счету эмитированной платежной карты «Мир» и зачислению выплат на банковский счет получателя, к которому она эмитирована, либо отражению суммы выплаты на счете по учету сумм невыясненного назначения при отсутствии эмитированной карты «Мир» к банковскому счету получателя, предусматривающему осуществление операций с использованием платежной карты.
Также обращаем внимание, что законодательством Российской Федерации допускается получение единовременного пособия женщинам, вставшим на учет в медицинских организациях в ранние сроки беременности, а также единовременного пособия при рождении ребенка на любой банковский счет, даже в случае, если по нему осуществляются операции c использованием банковских карт любой платежной системы (например, VISA, MasterCard и др.).
Та же возможность доступна, если у застрахованного лица случай временной нетрудоспособности или беременность и роды наступает 1 раз в 2 года или реже.
Кроме того получить пособия можно также на банковские счета клиентов — физических лиц, не предусматривающие осуществления по ним операций с использованием платежных карт, либо посредством наличных расчетов (в том числе через организации почтовой связи).
Таким образом, для граждан существует несколько вариантов выбора способа получения причитающегося государственного пособия.
Напомним, к выплатам, предусмотренным Постановлением № 1466, относятся:
— выплаты гражданам, подвергшимся воздействию радиации, установленные Законом Российской Федерации от 15.05.1991 № 1244-1 «О социальной защите граждан, подвергшихся воздействию радиации вследствие катастрофы на Чернобыльской АЭС», а также Федеральным законом от 26.11.1998 № 175-ФЗ «О социальной защите граждан Российской Федерации, подвергшихся воздействию радиации вследствие аварии в 1957 году на производственном объединении «Маяк» и сбросов радиоактивных отходов в реку Теча» и Федеральным законом от 10.01.2002 № 2-ФЗ «О социальных гарантиях гражданам, подвергшимся радиационному воздействию вследствие ядерных испытаний на Семипалатинском полигоне»;
— государственные пособия гражданам, имеющим детей, установленные Федеральным законом от 19.05.1995 № 81-ФЗ «О государственных пособиях гражданам, имеющим детей».
К списку »
Я беременна. Когда мне идти к врачу?
Когда вы впервые обнаруживаете, что собираетесь родить ребенка, вы можете почувствовать смесь эмоций от волнения до страха и т. Д. Независимо от того, будет ли это ваш первый ребенок или ваш третий, и будет ли беременность запланированной или неожиданной, вы хотите, чтобы ваш ребенок был здоровым, а ваша беременность протекала максимально гладко.
Д. Независимо от того, будет ли это ваш первый ребенок или ваш третий, и будет ли беременность запланированной или неожиданной, вы хотите, чтобы ваш ребенок был здоровым, а ваша беременность протекала максимально гладко.
Это означает, что как только вы увидите знак плюса на домашнем тесте на беременность и узнаете, что ждете ребенка, когда вам следует обратиться к врачу? Читайте дальше, чтобы узнать все, что вам нужно знать, и что вам нужно делать, если вы подозреваете, что беременны.
Как узнать, что вы беременны?
Если вы прошли один или несколько домашних тестов на беременность и получили положительный результат, вы, вероятно, можете быть уверены, что беременны. Но есть ли признаки, на которые нужно обратить внимание, прежде чем вы даже решите пройти тест? По данным клиники Майо, некоторые общие и не очень распространенные симптомы могут указывать на то, что у вас будет ребенок.
Если вы думаете, что беременны, вот некоторые признаки, на которые следует обратить внимание.
Общие симптомы ранней беременности
Многие женщины испытывают один или несколько из следующих симптомов в первые дни и недели беременности:
Пропущенный период
Вы, наверное, видели этот симптом в кино или телешоу.Главный герой говорит своей лучшей подруге, члену семьи или, может быть, ее романтическому партнеру, что у нее поздние месячные. Пропущенный период — классический признак поп-культуры, которого женщина может ожидать. А если у вас регулярный цикл, часто вам нужно позвонить врачу или пройти домашний тест на беременность.
Рвота и / или тошнота
Другим распространенным симптомом беременности в 1-м триместре является «утреннее недомогание», тошнота от легкой до сильной, часто сопровождающаяся рвотой, которую многие женщины ощущают в течение первого месяца беременности.Некоторые женщины никогда не испытывают утреннего недомогания; другие испытывают это в первые недели или месяцы беременности, и у редких людей это может быть на протяжении всей беременности.
Болезненные, опухшие, чувствительные груди
Когда вы впервые беременны, ваша грудь часто будет болезненной и болезненной. Но по мере того, как ваше тело приспосабливается к сдвигу гормонов, который вырабатывается во время ожидания ребенка, для большинства женщин это обычно уменьшается.
Усталость
По мере повышения уровня гормона прогестерона на первом этапе беременности вы можете чувствовать себя более сонным или более уставшим, чем обычно.
Повышенное мочеиспускание
Поскольку беременность увеличивает объем крови, почки должны работать больше, и они производят больше жидкости. Это часто приводит к повышенной потребности в мочеиспускании.
Есть ли менее частые симптомы беременности?
Хотя вышеперечисленные симптомы являются наиболее частыми ранними признаками беременности, у некоторых женщин их нет или могут быть следующие менее классические симптомы:
Светлые пятна
В то время как пропущенные месячные являются классическим признаком беременности. Во время беременности некоторые женщины пропускают этот симптом и принимают кровянистые выделения за более легкий период.Если вы заметили или у вас «световой период», это может быть признаком беременности.
Спазмы
Гормональные изменения могут вызывать у некоторых женщин спазмы матки в течение первых недель беременности.
Вздутие живота
Когда вы впервые забеременеете, вы можете принять вздутие живота, вызванное гормонами беременности, за признаки того, что у вас вот-вот начнутся месячные.
Настроение
Некоторые женщины испытывают перепады настроения во время беременности. Вы также можете чувствовать себя более плачущим и эмоционально чувствительным, когда ожидаете.
Чувствительность к определенным запахам, текстуре или вкусу пищи
Гормоны, которые вырабатывает ваш организм во время беременности, могут изменить ваше обоняние и вкус. В результате вы можете стать более чувствительными к некоторым запахам, а продукты, которые вам обычно нравятся, могут стать вещами, которые вы не можете есть или находиться рядом.
Заложенность носа
Если вы подозреваете, что беременны, а также у вас заложен нос или носовые пазухи, не волнуйтесь. У вас нет аллергии на вашего ребенка.Это просто то, как ваши гормоны меняют ваше тело, и еще один менее распространенный ранний признак беременности.
Имейте в виду, что каждая женщина индивидуальна. Кроме того, чтобы сбить с толку, некоторые из ранних признаков беременности совпадают с некоторыми предменструальными симптомами. А некоторые симптомы, такие как пропущенные месячные и капризность, также могут быть признаками перименопаузы и менопаузы у пожилых женщин. Вот почему независимо от того, что, если вы не уверены, или ваш цикл кажется меняется, беременны вы или нет, всегда полезно проконсультироваться с вашим лечащим врачом или гинекологом, чтобы узнать, есть ли у вас беременны или если у вас есть другие проблемы со здоровьем.
Когда вам следует обратиться к врачу?
Как скоро вам нужно будет обратиться к врачу, если вы беременны? Даже если домашний тест на беременность подтвердит, что вы беременны, вам все равно нужно записаться на прием к акушеру / гинекологу. Американская ассоциация беременных рекомендует записаться на прием к врачу для первого дородового визита в течение восьми недель после последнего менструального цикла (LMP). Даже если вы были беременны раньше, каждая беременность и каждый ребенок индивидуальны. Вот почему начинать с наилучшего ухода и следовать советам врача по поводу дородового ухода, включая регулярные посещения, имеет решающее значение для здоровья как вас, так и вашего ребенка.
Если вы только что узнали, что беременны, ваша первая помощь вам и вашему акушеру / гинекологу поможет обнаружить такие вещи, как:
- Срок родов
- Любые потенциальные наследственные, связанные со здоровьем или возрастом факторы риска беременности.
- Ваш семейный анамнез
- Ваш лучший график дородового ухода
После этого вы установите, как часто вам нужно будет посещать врача и как распознавать любые потенциальные неотложные ситуации. Типичный график дородовых посещений часто выглядит следующим образом:
Типичный график дородовых посещений часто выглядит следующим образом:
Первый триместр
В течение первых 4–28 недель беременности вам нужно будет посещать врача один раз в месяц.
Второй триместр
Во втором триместре — с 28 по 36 недели, ваши дородовые посещения увеличатся до одного раза в две недели.
Третий триместр
Затем, когда вы достигнете третьего триместра, в течение недель с 36 по 40, вы будете посещать врача каждую неделю, пока не придет время родить ребенка.
Опять же, независимо от того, что вам бросает жизнь, очень важно придерживаться графика дородовых приемов. Пренатальный уход помогает обеспечить здоровую беременность и улучшает результаты не только для вашего здоровья, но и для здоровья вашего ребенка.
Что делать дальше
Теперь, когда вы знаете, что делать, если подозреваете, что беременны, и когда обращаться к своему лечащему врачу или акушеру / гинекологу, что будет дальше? Если вы находитесь в округе Кук, штат Техас, вы обратитесь в Медицинский центр Северного Техаса (NTMC), чтобы организовать все виды дородового ухода. Мы специализируемся во всем: от дородового ухода до родов и родов до ухода за новорожденным и не только. Наши специалисты по женскому здоровью и современное оборудование позаботятся о вас и вашем ребенке.Мы также можем предоставить вам образование и всегда рады ответить на любые ваши вопросы. Свяжитесь с нами сегодня, чтобы назначить встречу.
Первые признаки беременности | Готово, устойчивый малыш!
Скорее всего, вы уже знаете, что беременны. Забеременеть могло быть эмоционально и физически сложно и заняло долгое или неожиданно короткое время. Все реагируют по-разному.
Пропущенный период
Первым признаком беременности обычно является отсутствие менструации примерно через 2 недели после зачатия.Это не всегда надежно, и если у вас нерегулярные месячные, вы можете не заметить, что пропустили.
У некоторых женщин небольшое кровотечение, когда яйцеклетка закладывается.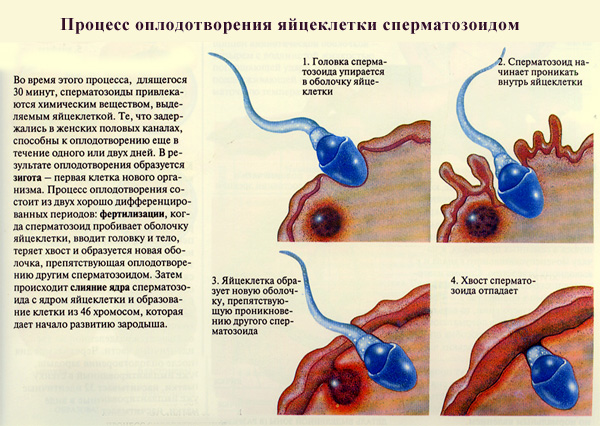 Многие женщины также испытывают нежную грудь. Это может быть примерно в то время, когда они ожидали менструации, и может сбивать с толку.
Многие женщины также испытывают нежную грудь. Это может быть примерно в то время, когда они ожидали менструации, и может сбивать с толку.
Домашний тест на беременность
Домашний тест на беременность — надежный способ проверить, беременна ли вы. Вы можете сделать тест в первый день месячных.
Тест определяет уровень гормона хорионического гонадотропина человека (ХГЧ) в моче.Чтобы результат был положительным, ваше тело должно вырабатывать достаточно, чтобы тест показал его, обычно примерно через 2 недели после зачатия.
Вы можете получить бесплатный тест на беременность, поддержку и совет в клинике сексуального здоровья.
Найдите ближайшую к вам клинику сексуального здоровья
Вспомогательное зачатие
Если вы проходили вспомогательное оплодотворение (например, ЭКО), вам необходимо подождать около 2 недель после переноса эмбриона, прежде чем делать тест на беременность.
Когда вы узнаете, что беременны, вам сделают ультразвуковое исследование.С этого момента о вас будет заботиться так же, как и о других беременных женщинах.
Свидание по беременности
Начало вашей беременности датируется первым днем вашей последней фактической менструации, хотя вы, вероятно, забеременели примерно через 2 недели после этого. Это означает, что к тому времени, когда вы пропустите менструацию, технически вы можете быть на 4 неделе беременности, если у вас 28-дневный цикл. Но все женщины разные.
Беременность обычно длится от 38 до 42 недель. Дата родов будет определена, когда вы приедете на первое посещение ультразвукового исследования.Большинство младенцев рождаются за 2 недели до или после этой даты.
Когда вы знаете, что беременны
Как только вы узнаете, что беременны:
Ранний прием к акушерке
Визит к акушерке на как можно более раннем сроке беременности даст вам и вашему ребенку наилучшее начало. Вы сможете обсудить, как ваш образ жизни может повлиять на вашего ребенка и какие решения вы можете сделать во время беременности.
Как вы себя чувствуете
Вы можете почувствовать:
- в восторге и восторге
- испытываете смешанные эмоции или чувствуете себя не так, как вы ожидали
Может быть, ваша беременность стала неожиданностью, и нужно время, чтобы привыкнуть к этой идее.Ваш партнер может чувствовать то же самое.
Расскажи о своих чувствах
В какой бы ситуации вы ни находились, важно поговорить о том, что вы чувствуете, и убедиться, что у вас есть поддержка.
Ваша акушерка всегда рядом с вами, папы и партнеры.
Если у вас возникнут какие-либо проблемы или вопросы, люди, оказывающие вам помощь, будут рады выслушать вас и помочь оказать вам необходимую поддержку.
Ваша конфиденциальность
Иногда молодые люди беспокоятся о том, чтобы поделиться своей беременностью с профессионалом.
Молодые люди в возрасте 13 лет и старше имеют те же права на медицинскую конфиденциальность (неприкосновенность частной жизни), что и взрослые, и те же права и обязанности, что и все родители.
Важно, чтобы вы могли:
- получить доступ к необходимому уходу и поддержке и имеете право на получение
- поговорите со взрослым, которому доверяете, чтобы получить необходимую поддержку во время беременности и после рождения ребенка
Ваша акушерка может помочь вам узнать больше о поддержке, предоставляемой NHS и другими службами.
Конфиденциальность
Ваша акушерка или врач никому не расскажут о вашей беременности без вашего согласия, если они считают:
- Вы полностью понимаете информацию и принимаемые решения
- нет риска для вашего здоровья и благополучия
Подробнее о вашем праве на конфиденциальность при использовании NHS
Партнерство семейных медсестер
Большинство молодых мам имеют право на поддержку через Партнерство семейных медсестер (FNP).
Специально подготовленные медсестры ФНП:
- Работа и поддержка молодых матерей во время беременности и первых двух лет жизни их ребенка
- поможет вам связаться с местными группами молодых родителей, где вы сможете познакомиться с другими молодыми родителями.

У правительства Шотландии есть дополнительная информация о Партнерстве семейных медсестер
Переводы и альтернативные форматы этой информации доступны в Службе общественного здравоохранения Шотландии.
Беременность и путешествия — Better Health Channel
Если вы беременны, самое безопасное время для путешествия, вообще говоря, — во втором триместре, при условии, что у вас нет никаких осложнений.Если вы беременны и собираетесь отправиться в путешествие, вам необходимо проконсультироваться с врачом, особенно если ваша беременность связана с высоким риском. Учитывайте уровень медицинского обслуживания в выбранном вами пункте назначения, на всякий случай, если вам понадобится помощь.
Некоторые страны имеют взаимные договоренности о медицинском обслуживании с Австралией — уточняйте в Medicare. Путешествие в развивающиеся страны не рекомендуется во время беременности по разным причинам, включая риск заболевания и более низкий уровень медицинского обслуживания по сравнению с Австралией.
Беременность с высоким риском и путешествия
Беременным женщинам, испытывающим осложнения, не рекомендуется путешествовать. Некоторые осложнения включают:
- цервикальные проблемы, такие как «несостоятельность шейки матки»
- вагинальное кровотечение
- многоплодная беременность
- гестационный диабет в прошлом или настоящем
- высокое кровяное давление в прошлом или настоящем
- преэклампсия (токсическое состояние) иногда возникающие во время беременности), прошлые или настоящие
- аномалии плаценты, прошлые или настоящие
- предшествующий выкидыш
- предшествующая внематочная беременность (беременность, развивающаяся вне матки)
- предшествующие преждевременные роды.
Предупреждения о вакцинации беременных женщин в поездках
Путешественникам в большинство развивающихся стран необходимо пройти иммунизацию от таких болезней, как брюшной тиф./GettyImages-94122710-56c1f5b85f9b5829f867bd10.jpg) Большинство вакцин либо опасны для нерожденных детей, либо не прошли надлежащих испытаний на безопасность беременных женщин.
Большинство вакцин либо опасны для нерожденных детей, либо не прошли надлежащих испытаний на безопасность беременных женщин.
Важным исключением из этого правила является вакцина против гриппа, которую можно безопасно вводить во время беременности.Настоятельно рекомендуется всем беременным женщинам, так как грипп во время беременности может быть очень серьезным заболеванием. Как правило, во время беременности следует избегать применения всех живых вирусных вакцин (например, паротита и кори).
Некоторые вакцины, например, от желтой лихорадки, можно с осторожностью вводить после первого триместра. Посоветуйтесь со своим врачом. Беременным женщинам рекомендуется отложить любые поездки в развивающиеся страны до рождения их детей.
Путешествия и риск малярии во время беременности
Малярия — это инфекция, переносимая определенными видами комаров.Беременная женщина, заболевшая малярией, рискует выкидышем, преждевременными родами и мертворождением. Некоторые противомалярийные препараты (например, хлорохин) считаются безопасными для приема во время беременности, но другие (например, доксициклин) потенциально вредны для будущего ребенка. Беременным женщинам рекомендуется избегать поездок в районы, где присутствует малярия.
Риски дальних поездок во время беременности
Длительное бездвижение в автомобиле, автобусе, поезде или самолете увеличивает риск образования тромбов в глубоких венах ног, известного как тромбоз глубоких вен (ТГВ).Эти сгустки могут циркулировать и оседать в таких частях тела, как легкие.
Риск ТГВ увеличивается во время беременности, если:
- у вас был ТГВ в прошлом
- вы весили более 100 кг
- у вас многоплодная беременность
- член семьи болел ТГВ.
ТГВ разовьется у одной из 1000 беременных. Исследования показывают, что риск ТГВ может возрасти в два или три раза при перелете на большие расстояния.
Нет основанных на исследованиях рекомендаций относительно путешествий для беременных женщин. Однако, если вы решите путешествовать на большие расстояния, вам следует:
Однако, если вы решите путешествовать на большие расстояния, вам следует:
- Часто делать упражнения для ног.
- Регулярно гуляйте (в случае авиаперелета — обойдите салон самолета, если полет плавный).
- Избегайте обезвоживания, выпивая большое количество воды.
- Сведите к минимуму употребление алкоголя и кофеина.
- Обсудить планы поездок со своим врачом.
- Носите в поездке облегающие эластичные компрессионные чулки ниже колена.
- Делайте инъекции гепарина до и после любой поездки продолжительностью более четырех часов.
Путешествие самолетом и беременность
Прежде чем вы решите лететь самолетом:
- Обсудите с врачом любые потенциальные риски, связанные с вашей беременностью. Например, женщине с гестационным диабетом или многоплодной беременностью обычно не рекомендуется летать.
- Имейте в виду, что авиаперелеты в последние шесть недель беременности могут спровоцировать преждевременные роды.
- Уточните в авиакомпании — некоторые авиакомпании вообще не разрешают летать женщинам старше 35 недель или требуют справки от врача.
- Проверьте, написано мелким шрифтом в вашей туристической страховке — некоторые полисы могут не покрывать беременность.
- Договоритесь с авиакомпанией о месте на перегородке или месте рядом с выходом, чтобы получить дополнительное пространство для ног.
- Подумайте о том, чтобы заказать место у прохода — ходить в туалет будет немного проще.
Перед отъездом обсудите со своим врачом, нужно ли вам путешествовать с аптечкой. Не забудьте упаковать этот комплект в ручную кладь, чтобы иметь к нему доступ во время полета.
Предметы, которые ваша аптечка может содержать:
- препараты, которые помогут вам лечить общие жалобы при беременности, такие как изжога, молочница, запор и геморрой
- препараты для пероральной регидратации в случае диареи путешественника
- поливитамины, разработанные для беременных женщин
- тест-полоски для определения мочи для проверки уровня глюкозы (при необходимости).

Во время полета:
- Пристегивайте ремень безопасности под ногой и на коленях.
- Регулярно тянитесь и двигайте ногами сидя. Рассмотрите возможность ношения поддерживающих чулок на протяжении всего полета. Кровообращение беременной женщины уже находится в затруднительном положении — более низкое давление в салоне самолета теоретически может увеличить риск образования тромбов.
- Пейте много воды, чтобы снизить риск обезвоживания. Постоянное потребление жидкости также снизит риск ТГВ.
- Если полет плавный, ходите по проходам каждые полчаса.
- Если в полете турбулентность, оставайтесь в кресле, но часто сгибайте и разгибайте лодыжки.
- Если вы чувствуете одышку или головокружение, попросите одного из бортпроводников дать вам кислород для дыхания.
Путешествие на машине и беременность
Если вы путешествуете на машине:
- Делайте частые перерывы, чтобы размять ноги и сходить в туалет.
- Всегда пристегивайте ремень безопасности.Закрепите поясной пояс на коленях и под шишкой, установите плечевой пояс над шишкой и между грудями.
- Не надевайте поясной пояс на шишку, так как внезапный толчок может привести к отделению плаценты от матки.
- Если вы сидите на сиденье переднего пассажира, отодвиньте сиденье назад от приборной панели, чтобы уменьшить удар подушки безопасности в случае столкновения.
- Если вы ведете машину, расположите сиденье как можно дальше от рулевого колеса, сохраняя при этом возможность управлять автомобилем безопасно и комфортно.Может помочь наклонить рулевое колесо вниз, подальше от живота.
- Если вы попали в аварию, даже если она незначительная, обратитесь к врачу.
- Если у вас возникли схватки, боль или кровотечение после несчастного случая, как можно скорее обратитесь к врачу. Сообщите им, если у вас резус-отрицательная группа крови, поскольку вам может потребоваться инъекция анти-D.
- Подумайте о том, чтобы присоединиться к программе помощи на дорогах, которая может помочь вам в случае поломки, и всегда носите с собой мобильный телефон.

Жара, пребывание на солнце и беременность
Если вы путешествуете в жаркую погоду:
- Носите с собой бутылку с водой и часто пейте воду.
- Оставайтесь в тени или дома в самое жаркое время дня.
- Защитите свою кожу, надев свободную одежду, головной убор и солнцезащитный крем.
- Не спешите и не перенапрягайтесь — спланируйте свою деятельность и уделите себе достаточно времени.
Перегрев во время беременности
Если вы чувствуете слабость и головокружение, головокружение или даже легкую тошноту, это может быть признаком перегрева и обезвоживания.Помните:
- , чтобы укрыться в тени или зайти внутрь, выпейте стакан прохладной воды и лягте
- , чтобы снизить температуру, используя вентилятор, приложив прохладную влажную ткань ко лбу и задней части шеи, или струя прохладной воды по запястьям.
- , что головокружение также может указывать на падение сахара в крови, поэтому перекусите, например, бананом или тостом.
Спортивные занятия и беременность
Некоторые виды спорта несут повышенный риск для вашего будущего ребенка.Меры, которых следует избегать, включают:- Катание на водных лыжах — вода, соскочившая с лыж, может попасть во влагалище.
- Подводное плавание с аквалангом — изменение газов в крови может нанести вред вашему ребенку. Подводное плавание с маской и трубкой — это нормально, а ныряние с аквалангом на глубину менее 18 метров (60 футов) относительно безопасно, но сначала проконсультируйтесь с врачом.
- Сауны и джакузи — повышение температуры тела может навредить ребенку.
- Верховая езда — движение верховой езды несет риск отслойки плаценты (отделения плаценты от матки).Падение с лошади или удар ее ногой сопряжены с высоким риском травмы вашего ребенка или даже смерти.
- Высотные занятия, например, альпинизм — на высоте более 3000 метров уровень кислорода в воздухе низкий. Это уменьшает доступ кислорода к вашему ребенку.
 Беременные женщины также более подвержены развитию горной болезни.
Беременные женщины также более подвержены развитию горной болезни.
Диарея путешественника и беременность
Будьте осторожны, чтобы избежать пищевого отравления, так как некоторые инфекции могут нанести вред ребенку или спровоцировать выкидыш.Не забудьте:- Избегайте «шведского стола», морепродуктов, недоваренного мяса, мягких сыров и паштетов.
- Тщательно мойте руки после туалета, перед приготовлением пищи и перед едой.
- В развивающихся странах ешьте только очищенные от кожуры фрукты. Избегайте листовой зелени и салатов, потому что их можно мыть в зараженной воде.
- Пейте воду в бутылках, если вы не уверены в ее подаче. При чистке зубов используйте бутилированную воду. Убедитесь, что вся столовая утварь после мытья тщательно просушена.
- Избегайте льда.
- Если вам необходимо использовать местную воду, перед использованием тщательно прокипятите воду в течение пяти минут.
- Избегайте обработки небезопасной воды йодом. При употреблении в течение нескольких недель йод может вызвать у вашего будущего ребенка зоб (увеличение щитовидной железы).
Лекарства, которых следует избегать во время беременности
Беременным женщинам следует опасаться приема любых лекарств. Некоторые лекарства могут проходить к ребенку через плаценту и вызывать врожденные дефекты или выкидыш.- Избегайте приема любых безрецептурных лекарств, если это не рекомендовано вашим врачом, который знает, что вы беременны.
- Лекарства, которые обычно используются для лечения диареи путешественников, опасны во время беременности.
- Избегайте алкоголя.
- Избегайте употребления «социальных» или «рекреационных» наркотиков.
Где получить помощь
- Ваш врач
- МЕДСЕСТРА ПО ВЫЗОВУ Тел. 1300 60 60 24 — для получения экспертной медицинской информации и совета (24 часа, 7 дней)
Что следует помнить
- Если вы беременны, самое безопасное время для вашей поездки — во втором триместре, если вы этого не сделаете.
 возникли какие-либо осложнения.
возникли какие-либо осложнения. - Если вы беременны и собираетесь отправиться в путешествие, вам необходимо проконсультироваться с врачом, особенно если ваша беременность связана с высоким риском.
- Избегайте путешествий в развивающиеся страны во время беременности.
- С осторожностью принимайте лекарства любого типа, в том числе те, которые обычно используются для лечения диареи путешественников.
Выпрямление и расширение шейки матки | Michigan Medicine
Обзор темы
Сглаживание и расширение позволяют ребенку родиться через родовые пути.Сглаживание означает, что шейка матки растягивается и истончается. Расширение означает, что шейка матки открывается.
По мере приближения родов шейка матки может начать истончаться или растягиваться (стираться) и открываться (расширяться). Это подготавливает шейку матки к прохождению ребенка через родовые пути (влагалище). Скорость истончения и раскрытия шейки матки зависит от женщины. У некоторых женщин шейка матки может начать стираться и медленно расширяться в течение нескольких недель. Но мать, рожающая впервые, часто не расширяется, пока не начнутся активные роды.
На поздних сроках беременности ваш врач может проверить шейку матки пальцами, чтобы увидеть, насколько она стерлась и расширилась.Для этого он или она надевает стерильные перчатки.
Во время родов схватки в матке открывают (расширяют) шейку матки. Они также помогают переместить ребенка в положение для рождения.
Effacement
Когда голова ребенка опускается в таз, она прижимается к шейке матки. Это заставляет шейку матки расслабляться и истончаться или стираться.
Во время беременности шейка матки закрыта и защищена слизистой пробкой. Когда шейка матки стирается, слизистая пробка отделяется и выходит из влагалища.Слизь может иметь кровавый оттенок. Прохождение слизистой пробки называется «шоу» или «кровавое шоу». Вы можете заметить, когда слизистая пробка пройдет. Но вы не можете.
Но вы не можете.
Вытягивание описывается в процентах. Например, если шейка матки совсем не стерта, она стерта на 0%. Если шейка матки полностью истончилась, она стерта на 100%.
Расширение
После того, как шейка матки начнет стираться, она также начнет открываться. Это называется раскрытием шейки матки.
Расширение шейки матки описывается в сантиметрах от 0 до 10.При 0 шейка матки закрыта. В 10 лет он полностью расширен. Ваша шейка матки должна быть полностью расширена, прежде чем вы сможете начать стадию надавливания.
Кредиты
По состоянию на 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Кэтлин Ромито, доктор медицины — семейная медицина
Адам Хусни, доктор медицины — семейная медицина
Киртли Джонс, доктор медицины — акушерство и гинекология, репродуктивная эндокринология
По состоянию на 8 октября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Кэтлин Ромито, доктор медицины — семейная медицина и Адам Хусни, доктор медицины — семейная медицина, и Киртли Джонс, доктор медицины — акушерство и гинекология, репродуктивная эндокринология
Астма и беременность: симптомы и лечение — ACAAI
Можете ли вы заболеть астмой во время беременности?
Нет исследований, указывающих на то, что у вас может развиться астма в результате беременности.Однако беременность может вызвать обострение симптомов астмы. Вполне возможно, что женщина, которая не осознает, что у нее легкая форма астмы, впервые распознает симптомы астмы во время беременности. Однако большинство женщин, страдающих астмой, знают о своей астме еще до того, как забеременеть.
Повлияет ли астма на мою беременность и ребенка?
При неконтролируемом тяжелом течении астма может нанести вред вашему развивающемуся ребенку. Однако при правильном контроле он не должен оказывать никакого влияния на вас или вашего ребенка.
Обострится ли моя астма во время беременности? Есть ли больший риск во время родов?
Ваша астма может ухудшиться, остаться без изменений или, возможно, улучшиться во время беременности. Хотя ее нельзя точно предсказать при первой беременности, астма обычно развивается по аналогичной схеме при последующих беременностях. По не совсем понятным причинам астма обычно улучшается во время родов, но даже в случае серьезного приступа может быть назначено соответствующее лечение, и осложнения возникают редко.
Могу ли я безопасно принимать лекарства от астмы во время беременности?
Большинство лекарств, используемых для лечения астмы, кажутся безопасными во время беременности, особенно те, которые существуют уже много лет и изучаются. Хотя ни одно лекарство не является полностью безопасным для использования во время беременности, ваш аллерголог тщательно сбалансирует риски, связанные с приемом лекарств, и необходимость контроля симптомов. Ваш план лечения будет индивидуальным, так что потенциальные преимущества перевешивают потенциальные риски, связанные с вашими лекарствами или неконтролируемой астмой.
Поскольку мы не можем доказать безопасность лекарств, принимаемых во время беременности, следует ли мне прекратить прием лекарств от астмы, как только я узнаю, что забеременела?
Нет. Приступ астмы средней или тяжелой степени может быть опасен как для вас, так и для ребенка. Риск прекращения приема лекарств намного превышает любой потенциальный риск для вашего ребенка от лекарств. Поэтому не прекращайте прием обычных лекарств от астмы, не посоветовавшись предварительно с лечащим врачом или аллергологом.
Есть ли лекарства, которых следует избегать во время беременности?
Если их использование не требует опасного для жизни заболевания, следует избегать приема следующих лекарств во время беременности, полностью или на определенных стадиях:
- Сульфаниламиды (сульфамидные препараты) безопасны на ранних сроках беременности, но их использование в последнюю триместр может вызвать желтуху у вашего ребенка.

- Тетрациклины на любом сроке беременности могут вызвать деформации скелета и зубов.
Безопасны ли также другие лекарства от сенной лихорадки или других аллергий?
Многие из них безопасны. Проконсультируйтесь со своим аллергологом, прежде чем продолжать прием антигистаминных препаратов или назальных спреев, даже если они доступны без рецепта.
Как тяжелая неконтролируемая астма отрицательно влияет на моего ребенка?
Развивающийся ребенок зависит от вашего снабжения кислородом для роста и выживания. Неконтролируемая астма вызывает снижение уровня кислорода, что, в свою очередь, снижает приток кислорода к вашему ребенку.Это может привести к нарушению роста или другим осложнениям.
Гиперемезис беременных: симптомы и лечение
Обзор
Что такое гиперемезис беременных?
Hyperemesis gravidarum — необычное заболевание, при котором во время беременности возникают сильные, стойкие тошнота и рвота.Это состояние может привести к обезвоживанию.
Симптомы и причины
Что вызывает гиперемезис беременных?
Состояние может быть вызвано быстрым повышением уровня гормонов в сыворотке крови, таких как ХГЧ (хорионический гонадотропин человека) и эстроген. Сильная тошнота и рвота во время беременности могут указывать на многоплодную беременность (вы вынашиваете более одного ребенка) или пузырный занос (аномальный рост тканей, который не является настоящей беременностью).
Каковы симптомы гиперемезиса беременных?
Hyperemesis gravidarum обычно возникает в первом триместре беременности. У вас может быть гиперемезия беременных, если вы беременны и вас рвет:
У вас может быть гиперемезия беременных, если вы беременны и вас рвет:
- Более трех-четырех раз в день.
- Так много, что вы теряете более 10 фунтов.
- Так сильно, что у вас кружится голова и кружится голова.
- Так много, что вы обезвоживаетесь.
Каковы факторы риска гиперемезиса беременных?
Фактор риска — это то, что увеличивает вероятность заболевания или состояния.Факторы риска не обязательно означают, что у вас разовьется заболевание.
Факторами риска в случае гиперемезиса беременных являются:
- Гиперемезис беременных при ранней беременности.
- Избыточный вес.
- Многоплодная беременность.
- Быть первой мамой.
- Наличие трофобластической болезни, при которой происходит аномальный рост клеток внутри матки.
Диагностика и тесты
Как диагностируется гиперемезис беременных?
Медицинский работник спросит о симптомах, изучит историю болезни и проведет медицинский осмотр.Кроме того, поставщик медицинских услуг может назначить определенные лабораторные тесты, чтобы помочь в постановке диагноза.
Ведение и лечение
Как лечится гиперемезис беременных?
Тип необходимого лечения зависит от того, насколько вы заболели. Возможные варианты лечения могут включать:
- Профилактические меры: Они могут включать в себя браслет с точкой давления — аналогичный тем, которые используются при укачивании, — витамин B6 и / или имбирь.
- Частые приемы пищи небольшими порциями: Тошнота и рвота можно лечить с помощью сухой пищи (например, крекеров) и частых небольших приемов пищи.

- Жидкости для внутривенного введения : Беременной женщине важно поддерживать потребление жидкости. Внутривенное введение жидкости может потребоваться, если у женщины продолжается рвота на протяжении всей беременности. В тяжелых случаях женщине может потребоваться госпитализация и введение жидкости внутривенно. Введение жидкостей может быть прекращено, когда женщина сможет принимать жидкости через рот.
- Полное парентеральное питание : В наиболее тяжелых случаях гиперемезиса беременных может потребоваться введение сложных сбалансированных растворов питательных веществ через капельницу на протяжении всей беременности. Это называется полным парентеральным питанием (TPN).
- Лекарства : Лекарства от тошноты используются, когда рвота носит постоянный характер и представляет возможный риск для матери или ребенка. Если женщина не может принимать лекарства внутрь, лекарства можно вводить внутривенно или в виде суппозиториев.Лекарства, используемые для предотвращения тошноты, включают прометазин, меклизин и дроперидол.
Профилактика
Можно ли предотвратить гиперемезис беременных?
Хотя не существует известных способов полностью предотвратить гиперемезис беременных, следующие меры могут помочь предотвратить тяжелое утреннее недомогание:
- Еда небольшими частыми порциями.
- Есть мягкую пищу.
- Дождитесь исчезновения тошноты перед приемом препаратов железа.
- Использование эластичного браслета с добавлением витамина B6 и / или имбиря в соответствии с рекомендациями врача.
Перспективы / Прогноз
Смертельна ли гиперемезис беременных?
№Это не угрожает жизни ни вам, ни вашему малышу.
Может ли гиперемезис беременных пройти сама по себе?
Hyperemesis gravidarum (обычно) влияет на вас только в течение первого триместра.
Первый триместр — женская группа акушеров-гинекологов
Первый триместр
Первый триместр в общих чертах определяется как период от зачатия до примерно 13 недель. Предполагается, что зачатие произошло через две недели после начала последней менструации.В течение первого триместра вас обычно будут осматривать каждые четыре недели, если только ваш личный анамнез не требует, чтобы вас видели чаще. Ваш врач сообщит вам об этом во время вашего первого акушерского визита.
Чего я могу ожидать при первичном акушерском визите?
При первом посещении вы можете рассчитывать на УЗИ, чтобы убедиться, что дата вашей беременности соответствует нашим ожиданиям от менструации. Для тех пациентов, которые не уверены в дате своей последней менструации, датировка будет установлена на основании первоначального ультразвукового исследования.Оптимальное УЗИ для датирования получается в период с 7 по 12 неделю беременности. Обычно мы хотели бы, чтобы вы запланировали свой первый визит на 8-10-ю неделю. Если у вас ранее был выкидыш или внематочная беременность, мы хотели бы видеть вас на 6-8 неделе беременности. К 11–12-й неделе мы, как правило, можем определить частоту сердечных сокращений плода с помощью допплера. До этого момента при каждом посещении будет проводиться УЗИ.
Ваш врач подробно изучит ваш медицинский, хирургический, социальный и семейный анамнез.Мы зададим подробные вопросы о любых хронических медицинских проблемах, таких как диабет, гипертония и заболевания щитовидной железы. Нам также потребуется конкретная информация о вашем менструальном периоде и предыдущих беременностях. Также будет оценена ваша социальная история, например, курите ли вы или употребляете алкоголь. Мы обсудим ваши цели в области питания. При первом посещении будет проведено медицинское обследование, и анализ крови, а также посевы будут выполнены.
Скрининг в первом триместре
Скрининг в первом триместре обычно проводится с 11 по 14 неделю беременности.Это включает в себя посещение центра женского здоровья Saint Agnes и консультацию врача по охране здоровья матери и плода. Во время этого обследования вам сделают УЗИ и анализ крови. Если вы выберете скрининг в первом триместре, тест может выявить до 85% плодов с синдромом Дауна. Этот тест не позволяет выявить дефекты нервной трубки, и во втором триместре будет проведен дополнительный анализ крови, чтобы определить этот риск. Если вас интересует скрининг в первом триместре, мы обсудим это более подробно во время ваших посещений.
Какие общие проблемы возникают в первом триместре?
УсталостьНередко чувство усталости в первом триместре. Вас попросят ежедневно принимать дородовые витаминные добавки. В настоящее время мы рекомендуем вам принимать витамины для беременных вместе с ДГК. В идеале эту добавку следует начинать до зачатия, по крайней мере, за два месяца до беременности. Мы рекомендуем стараться оставаться таким же активным, каким вы были до беременности.Убедитесь, что вы отдыхаете не менее шести-восьми часов каждую ночь. Это поможет вам с вашей энергией.
Тошнота и рвотаТакже часто бывает «утреннее недомогание». Однако у многих людей эти чувства возникают не только по утрам. Большинство женщин, у которых есть проблемы с тошнотой и рвотой, начинают замечать симптомы до 9 недель. Таким образом, вы можете испытать это до вашего первого приема. Важно подсчитать, сколько у вас эпизодов.В тяжелых случаях может быть поставлен диагноз гиперемезиса беременных.
В идеале вы должны были бы принимать поливитамины до зачатия, поскольку у женщин, принимающих поливитамины, как правило, меньше симптомов. Мы рекомендуем изменить свой рацион, приняв пищу небольшими, но частыми порциями. Ваша цель должна состоять в том, чтобы есть 5-6 раз в день с 300-400 калорийными порциями. Избегайте острых блюд и жареной пищи. Также могут помочь легкие закуски с высоким содержанием белка. Если вы в настоящее время принимаете пренатальный витамин с железом, вы можете прекратить прием этого витамина и заменить его витамином для беременных, не содержащим железа.Жевательный витамин для беременных может быть для вас правильным выбором. Если вы по-прежнему обнаруживаете, что вам нужна дополнительная помощь с симптомами, вы можете попробовать имбирные капсулы. Капсулы имбиря (250 мг) можно использовать до четырех раз в день. Еще одна добавка, которая оказалась полезной при лечении тошноты во время беременности, — это витамин B6. Этот витамин в дозе 25 мг можно принимать каждые шесть часов, а максимальная суточная доза не должна превышать 200 мг в день. Ваш дородовой витамин, вероятно, также будет содержать витамин B6, поэтому просто убедитесь, что вы не превышаете рекомендуемую суточную дозу.Если вы не можете контролировать свои симптомы и не можете переносить прием пищи, вам нужно будет пройти обследование. Возможно, нам потребуется назначить дополнительную терапию против тошноты, чтобы помочь вам с вашими симптомами.
Избегайте острых блюд и жареной пищи. Также могут помочь легкие закуски с высоким содержанием белка. Если вы в настоящее время принимаете пренатальный витамин с железом, вы можете прекратить прием этого витамина и заменить его витамином для беременных, не содержащим железа.Жевательный витамин для беременных может быть для вас правильным выбором. Если вы по-прежнему обнаруживаете, что вам нужна дополнительная помощь с симптомами, вы можете попробовать имбирные капсулы. Капсулы имбиря (250 мг) можно использовать до четырех раз в день. Еще одна добавка, которая оказалась полезной при лечении тошноты во время беременности, — это витамин B6. Этот витамин в дозе 25 мг можно принимать каждые шесть часов, а максимальная суточная доза не должна превышать 200 мг в день. Ваш дородовой витамин, вероятно, также будет содержать витамин B6, поэтому просто убедитесь, что вы не превышаете рекомендуемую суточную дозу.Если вы не можете контролировать свои симптомы и не можете переносить прием пищи, вам нужно будет пройти обследование. Возможно, нам потребуется назначить дополнительную терапию против тошноты, чтобы помочь вам с вашими симптомами.
В течение первого триместра вы можете испытывать спазмы матки или менструальные спазмы, подобные спазмам. Обычно они являются вторичными по отношению к росту матки и растяжению матки. В большинстве случаев это нормальный процесс, однако, если вы испытываете сильную боль или боль односторонняя, мы просим вас связаться с нами в офисе для оценки.
Кровотечение в первом триместре может быть очень неприятным. Выкидыш чаще всего происходит в течение первых 13 недель беременности и происходит в 15-20% беременностей. Если у вас спазмы в животе, кровотечение и прохождение тканей, вероятно выкидыш, и вам нужно позвонить в офис для оценки.
Кровотечение без спазмов может быть вызвано вагинальной инфекцией, раздражением шейки матки, половым актом. Если у вас есть легкие пятна и нет спазмов или боли во время беременности, возможно, ваша беременность протекает нормально.
Если вы подозреваете, что у вас может быть выкидыш, немедленно позвоните в офис.
Частота мочеиспусканияВы можете заметить увеличение частоты почти сразу. Если у вас также есть симптомы жжения или боли, это может указывать на инфекцию. Вам нужно будет пройти обследование. Образец мочи берут при каждом акушерском визите. Будьте готовы оставлять образец мочи при каждом посещении.
Головные болиОчень частой причиной головных болей при беременности является обезвоживание.Убедитесь, что вы пьете не менее 80 унций воды в день. У некоторых пациентов в анамнезе есть головные боли. Если вы страдаете от мигрени или головной боли напряжения, старайтесь избегать установленных триггеров. Если эта головная боль сильная и отличается от предыдущих головных болей, немедленно сообщите нам об этом. Прежде чем продолжить прием любых лекарств от мигрени или головной боли напряжения, которые вам, возможно, были прописаны ранее, пожалуйста, свяжитесь с нами, чтобы убедиться, что это лекарство безопасно продолжать принимать. Если вы чувствуете, что вам нужно принять что-то от головной боли, Тайленол считается безопасным при беременности.Избегайте продуктов, содержащих аспирин, а также ибупрофена. Если ваши головные боли не проходят даже после приема Тайленола, вам необходимо пройти обследование.
Диетические проблемы
Витамины и пищевые добавки Витамин для беременных следует принимать ежедневно. Мы рекомендуем дородовой витамин с ДГК. Вы можете принимать препараты, отпускаемые без рецепта. Большинство мармеладок для беременных не содержат железа. Мы рекомендуем 30 мг элементарного железа в день, которое обычно содержится в витаминах для беременных.Продукты, богатые железом, являются важным компонентом вашего рациона. Кальций также важен для развития скелета. Вы должны убедиться, что ваш рацион богат и тем, и другим.
Возможно, вам потребуется проконсультироваться с диетологом, поскольку при строгой вегетарианской диете очень трудно удовлетворить минимальные дневные потребности, а при веганской диете — еще труднее. Продукты на растительной основе могут не иметь полного набора незаменимых аминокислот, и поэтому вам может потребоваться умеренно включать обогащенные соевые продукты.
Продукты на растительной основе могут не иметь полного набора незаменимых аминокислот, и поэтому вам может потребоваться умеренно включать обогащенные соевые продукты.
В целом, следует избегать употребления акул, меч-рыбы, черепичной рыбы, королевской макрели во время беременности из-за высокого содержания в них ртути. Вам следует ограничить еженедельное потребление рыбы примерно двумя порциями в неделю или 12 унциями рыбы в неделю. Тунец по-прежнему можно употреблять в пищу, но мы рекомендуем консервированный светлый тунец, а не белый тунец альбакор, поскольку в тунце альбакор выше содержание ртути. К обычным потребляемым рыбам и моллюскам относятся креветки, сом, минтай и лосось.В них более низкое содержание ртути. Метилртуть может вызвать серьезные неврологические нарушения, а также умеренные интеллектуальные и психосоциальные нарушения.
Кофеин Вам также следует ограничить общее потребление кофеина. Мы рекомендуем ограничить ежедневное потребление кофеина из кофе, чая или шоколада до 200 мг в день. Чашка кофе на восемь унций составляет около 140 мг. Чашка чая на восемь унций составляет около 50 мг. Порция шоколада может составлять от 15 до 30 мг.
Nutrasweet, Saccharin и Stevia считаются безопасными в умеренных количествах.
Избегайте непастеризованных молочных продуктов, особенно мягких сыров. Если вы решите есть мясные деликатесы, убедитесь, что вы повторно приготовили это мясо, пока оно не запарилось, чтобы свести к минимуму воздействие листерий. Листерия может привести к серьезным осложнениям при беременности.Если вы считаете, что подверглись разоблачению, позвоните в офис.
Физические упражнения — важная часть вашего личного ухода, и вы должны продолжать свой предыдущий режим упражнений, пока вы занимались умеренной физической активностью и у вас нет акушерского или медицинского состояния, ограничивающего вашу способность выполнять физическую активность. Пожалуйста, сообщите своему врачу при первом посещении, что влечет за собой ваш текущий режим упражнений, чтобы можно было дать конкретные рекомендации.Если вы в настоящее время не занимаетесь спортом, мы рекомендуем начинать с таких занятий, как 30-минутная ходьба, по крайней мере, три раза в неделю и постепенно увеличивать свою активность.
Пожалуйста, сообщите своему врачу при первом посещении, что влечет за собой ваш текущий режим упражнений, чтобы можно было дать конкретные рекомендации.Если вы в настоящее время не занимаетесь спортом, мы рекомендуем начинать с таких занятий, как 30-минутная ходьба, по крайней мере, три раза в неделю и постепенно увеличивать свою активность.
При первом посещении будут оценены ваш вес и рост. Ваш ИМТ рассчитывается на основе обоих этих факторов. Если вы хотите рассчитать свой ИМТ, вы можете найти онлайн-калькулятор ИМТ, который поможет вам рассчитать свой ИМТ. Институт медицины опубликовал следующие рекомендации по увеличению веса во время беременности:
Рекомендации по увеличению веса на основе ИМТ
Если у вас недостаточный вес или ИМТ <18.5.Рекомендуемая прибавка в весе во время беременности составляет 28-40 фунтов
Если ваш ИМТ находится в пределах нормы 18,5-24,9, рекомендуемая прибавка в весе во время беременности составляет 25-35 фунтов
Если ваш ИМТ находится в диапазоне избыточного веса 25-29,9, рекомендуемая прибавка в весе составляет 15-25 фунтов
Если вы страдаете ожирением и ИМТ> 30, рекомендуемая прибавка в весе составляет 11-20 фунтов
Воздействие в первом триместре
Алкоголь Не рекомендуется употребление алкоголя во время беременности.Вполне возможно, что вы употребляли алкоголь до того, как узнали, что беременны. Алкоголь проникает через плаценту, и мы рекомендуем вам не употреблять алкоголь.
Если вы в настоящее время курите, мы будем работать с вами, чтобы назначить дату отказа от курения, если вы еще не думали о прекращении курения. Воздействие никотина имеет хорошо задокументированные эффекты на плод, которых мы хотели бы избежать.
Курение увеличивает риск аборта в 1 раз.8 раз. Осложнения беременности, такие как отслойка, предлежание плаценты и преждевременный разрыв плодных оболочек, чаще встречаются у курильщиков. Также чаще наблюдаются низкий вес при рождении и синдром внезапной детской смерти.
Также чаще наблюдаются низкий вес при рождении и синдром внезапной детской смерти.
Если консервативные меры по отказу от курения не дали результата, мы можем порекомендовать медикаментозную терапию. Сообщите нам, если вы пытаетесь бросить курить.
Никакие исследования не показали каких-либо проблем с краской или химической завивкой.Тем не менее, мы не рекомендуем красители или химическую завивку до окончания первого триместра.
Вирусы и паразитыВы можете подвергнуться воздействию различных вирусов или паразитов во время беременности.
ТоксоплазмозЕсли у вас есть кошка, вы должны знать, что небольшая часть кошек является носителем паразита, который может вызвать токсоплазмоз. Если вы беременны и подвергаетесь воздействию кошачьих фекалий или мочи, которые могут возникнуть при смене наполнителя для кошачьего туалета или при работе в саду, вы можете подвергнуть свою беременность риску развития врожденных дефектов у плода.Поэтому мы рекомендуем, чтобы кто-нибудь из домашних ухаживал за наполнителем для кошачьего туалета, а вы надевали перчатки во время работы в саду. Также следует соблюдать осторожность при обращении с сырым мясом. Убедитесь, что вы тщательно очистили разделочную доску и чтобы сырые овощи не попадали на разделочную доску, которую вы используете для мяса. Вам также следует тщательно мыть руки после любого из этих действий. Кошка не может передать болезнь, просто проживая в одном доме.
Болезни кистей, стопы и рта Если вы работаете с маленькими детьми или у вас есть маленькие дети, вы можете заразиться ящуром рук.Это самоограничение. Если вы ранее не подвергались воздействию, у вас могут быть легкие симптомы или вообще их отсутствие. Нет лечения, и этот вирус в большинстве случаев не проникает через плаценту и не представляет угрозы для плода. Строгое мытье рук поможет избежать распространения этой инфекции. Если вы считаете, что могли быть разоблачены, обращайтесь в наш офис с любыми дополнительными вопросами.
Если вы считаете, что могли быть разоблачены, обращайтесь в наш офис с любыми дополнительными вопросами.
B19 или парвовирусная инфекция во время беременности может привести к осложнениям во время беременности, если вы ранее не подвергались воздействию.Если вы подверглись значительному воздействию этого вируса или у вас появились симптомы, немедленно свяжитесь с нашим офисом, так как мы захотим вас оценить. Способы предотвращения заражения: правильная практика мытья рук и недопущение контакта с теми, кто, по вашему мнению, может быть инфицирован. По всем дополнительным вопросам звоните в офис.
В идеале, если вы не подвергались воздействию ветряной оспы или ветряной оспы до беременности, значит, вы получили вакцину от ветряной оспы.Если у вас не было ни того, ни другого, вам нужно быть очень осторожным с ветряной оспой на протяжении всей беременности. Вам нужно будет сообщить нам об этом, как только вы решите, что могли подвергнуться заражению.
Большинство простуд проходят самостоятельно. Большинству пациентов с простудой, вероятно, будет достаточно частого отдыха, жидкости и времени. Если вы обнаружите, что вам нужно принимать лекарство, чтобы помочь с определенными симптомами, пожалуйста, ознакомьтесь с нашим списком предпочтительных лекарств для использования во время беременности.
Используйте увлажненный воздух, чтобы уменьшить заложенность носа. Следует избегать приема внутрь противоотечных средств в течение первого триместра.
Ацетаминофен (тайленол) приемлем при боли в горле, лихорадке и головной боли.
Лоратидин (Кларитин) и Цетиризин (Зиртек) считаются предпочтительными средствами для лечения симптомов аллергии. Вы можете принимать 10 мг один раз в день.
Изжога / рефлюкс Во-первых, консервативные меры, такие как изменение диеты, обычно являются наиболее эффективным средством лечения симптомов изжоги.


 возникли какие-либо осложнения.
возникли какие-либо осложнения.
