Резус конфликтная беременность: Резус-конфликт при беременности. Причины, признаки, диагностика патологии. В чем опасность? Препараты и уколы для лечения и профилактики. Планирование беременности. Как подготовиться к родам? :: Polismed.com
Резус-конфликтная беременность: без паники!
Резус-фактор: что это за зверь?
Как всем известно еще с незапамятных школьных времен, «резус» — это такая обезьяна. Именно у нее в крови у первой обнаружили некий «фактор», который в ее честь и назвали.
Те же из наших читателей, у которых в школе по биологии была твердая пятерка и у мамы на антресолях до сих пор хранится почетная грамота со слета юных любителей анатомии, знают, что «фактор» этот на самом деле представляет собой белки системы «резус», расположенные на поверхности эритроцитов. Причем у некоторых людей эти белки на эритроцитах есть, а у других – напрочь отсутствуют.
Наличие или отсутствие резус-фактора в эритроцитах людей обуславливает принадлежность их к резус-положительной или резус-отрицательной группе. Установлено, что 86% людей европеоидной («белой») расы обладают положительным резус-фактором, а 14% – отрицательным.
Антигены системы резус вырабатываются у плода, начиная с 8-10 недели внутриутробного развития.
Когда возникает резус-конфликт?
Резус-конфликт может возникнуть во время беременности, если резус-фактор матери не совпадает с резус-фактором плода. В случае, когда носителем положительного резус-фактора является малыш, вероятность возникновения резус-конфликта гораздо выше, чем при обратной ситуации, и последствия его куда более серьезны. Поэтому чаще всего, если речь идет о резус-конфликтной беременности, подразумевается именно комбинация «резус-отрицательная мама + резус-положительный малыш».
Такая комбинация возникает примерно в 75% процентах случаев, когда мама — резус-отрицательна, папа — резус-положителен (для особо любопытных наших читателей — краткий экскурс в генетику: генотип, отвечающий за положительный папин резус-фактор, может быть гомозиготным или гетерозиготным. В случае гомозиготности резус-фактора папы будущий малыш обязательно будет резус-положительным, в противном же случае — шансы родить «положительного» и «отрицательного» малыша равны).
В чем же опасность резус-несовместимой беременности? Дело в том, что если в кровь резус-отрицательного человека попадут резус-положительные эритроциты, организм воспримет их как нечто чужеродное, и начнет вырабатывать антитела, разрушающие «чужаков». И если по каким-либо причинам в крови матери появятся такие антитела, будущему ребенку начнет угрожать серьезная опасность.
Попав через плаценту в кровь к ребенку, антитела начинают разрушать его эритроциты. Всю серьезность последствий этого несложно представить: ведь все мы со школьной скамьи знаем: важнейшая функция эритроцитов – транспортировать кислород к органам и тканям. Патологическое состояние плода, возникающее в результате попадания в его кровь резус-антител, врачи называют гемолитической болезнью. Не будем останавливаться на подробных описаниях симптомов и исходов этой болезни – полагаю, и так примерно понятен масштаб последствий, вызванный катастрофической нехваткой кислорода, да еще и в только формирующемся организме!
Но на самом деле вовсе необязательно, что при резус-несовместимой беременности разовьется резус-конфликт матери и плода. Очень часто во время такой беременности антитела либо совсем отсутствуют в крови, либо их количество настолько мало, что не представляет серьезной опасности для ребенка.
Какие же факторы могут спровоцировать выработку антител в организме будущей мамы?
- Попадание крови малыша в кровоток матери. Это может произойти при родах, аборте или самопроизвольном выкидыше, при проведении амниоцентеза (исследование, проводимое путем введения длинной тонкой иглы сквозь брюшную стенку в матку) и т.п. Кроме того, попадание чужеродных эритроцитов может произойти внутриутробно через плаценту. Их проникновению в материнский кровоток способствуют инфекционные факторы, повышающие проницаемость плаценты, мелкие травмы, кровоизлияния и другие повреждения плаценты.
- Антитела в крови резус-отрицательной женщины уже вырабатывались когда-то до беременности в результате, к примеру, переливания крови без учета резус-совместимости (пусть даже в раннем возрасте).
- В очень малом проценте случаев антитела к резус-положительным эритроцитам образуются в организме беременной женщины без каких-либо видимых причин.
После того, как произошла первая встреча организма с инородными эритроцитами, в крови женщины остаются «клетки памяти», которые при последующих столкновениях с «вражескими» кровяными тельцами организуют быструю выработку антител. Именно поэтому вероятность резус-конфликта во время первой беременности сравнительно невысока (порядка 10%), но, если не принять определенных мер профилактики, то при последующих беременностях вероятность проблем существенно возрастает, так как во время родов резус-положительного ребенка происходит контакт с несовместимой кровью.
| В резус-отрицательную кровь матери попадают резус-положительные эритроциты. Материнская кровь уже встречалась с резус-белками и содержит «клетки памяти». | «Клетки памяти» начинают активную выработку антител к резус-положительным эритроцитам, которые через пуповинный кровоток попадают в кровь плода. |
Что же делать?
Итак, по воле судеб получилось так, что, если верить всему вышесказанному, у вас есть вероятность резус-конфликтной беременности. Каков же план действий?
Во-первых, вам необходимо самым тщательным образом подходить к планированию беременности. Дело в том, что для вас очень важно избегать случаев «столкновения» с резус-несовместимой кровью (а это может произойти, в частности, при аборте или выкидыше, если плод был резус-положительным). В таких случаях необходимо как можно скорее ввести специальный препарат, предотвращающий выработку резус-антител.
Таким образом, любое прерывание беременности для вас связано с очень большим риском. Ведь если антитела уже однажды выработались, они будут вырабатываться вновь и вновь при каждой резус-несовместимой беременности, создавая серьезную угрозу здоровью маленького человечка.
После наступления беременности вам необходимо как можно раньше встать на учет в женской консультации, на первом же приеме сосредоточив внимание своего врача-гинеколога на этой чрезвычайно важной особенности своей беременности. Первейшая мера безопасности в данном случае – это регулярная сдача крови на наличие антител в течение всего периода беременности (до 32 недель — 1 раз в месяц, с 32 до 35 недель — 2 раза в месяц, а затем еженедельно).
Если все идет гладко и антитела в крови будущей мамочки не обнаруживаются, на 28-й неделе беременности врач может порекомендовать профилактическое введение антирезусного иммуноглобулина, который является своеобразной «резус-прививкой» – связывает попавшие в кровь матери эритроциты младенца и таким образом не допускает иммунного ответа (образования антител).
При критическом повышении титра антител необходима госпитализация будущей мамы в специализированный перинатальный центр, где за состоянием мамы и малыша будет вестись постоянное наблюдение. Врачи будут отслеживать:
- Динамику титра антител в крови будущей матери;
- Данные УЗИ: увеличение размеров печени плода, утолщение плаценты, появление многоводия и жидкости в перикарде и брюшной полости плода;
- Данные амниоцентеза (исследование околоплодных вод) или кордоцентеза (исследование пуповинной крови).
Если беременность удается довести до состояния доношенной, то проводится плановое кесарево сечение. Если нет – приходится прибегать к внутриутробному переливанию крови. Роды в ситуациях, когда резус-конфликт возник и прогрессирует, чаще всего происходят через кесарево сечение, т.к. необходимо как можно раньше изолировать кроху от источника губительных антител.
И, конечно же, после рождения малыша в случае, если беременность прошла без выработки антител и резус-фактор ребенка оказывается положительным, в течение 24-48 часов после родов вам сделают инъекцию анти-резус-иммуноглобулина, призванного связать враждебные резус-положительные эритроциты и не допустить выработки антител (в противном случае риск осложнений во время следующей беременности серьезно возрастает). Точнее сказать, в роддоме ДОЛЖНЫ сделать инъекцию, но на практике совсем нелишним будет обговорить этот момент с врачами до родов и по возможности проконтролировать своевременное введение препарата после появления малыша на свет. Для полной уверенности лучше всего самостоятельно купить этот препарат в аптеке и взять с собой в роддом.
…а дальше?
Если в первую резус-несовместимую беременность проблемы выработки антител вас миновали, инъекция иммуноглобулина введена вовремя, то следующая беременность для вас изначально ничем не будет отличаться от первой, т.е. вероятность развития резус-конфликта по-прежнему останется на уровне 10%.
Но в любом случае важно помнить: сам по себе факт возможности резус-конфликта и даже наличия антител в крови – это не противопоказания к беременности и уж тем более не повод для ее прерывания. Просто такая беременность требует гораздо более ответственного и внимательного к себе отношения. Постарайтесь найти грамотного специалиста, которому вы полностью доверяете, и четко выполняйте все его рекомендации.
Послесловие
Итак, в данной статье мы подробно рассмотрели конфликт крови, когда мать с отрицательным резус-фактором беременна резус-положительным ребенком. Это самый распространенный и опасный случай конфликта, однако не стоит забывать, что конфликты возможны не только при резус-факторной, но и при групповой несовместимости крови матери и плода. Поэтому, готовясь к зачатию и вставая на учет по беременности в женской консультации, не отказывайтесь от соответствующих анализов и попросите врача прокомментировать – нет ли в вашей конкретной ситуации опасности конфликта. Ведь мамина информированность и правильное наблюдение «конфликтной» беременности позволит вашему малышу родиться здоровым, а вам в дальнейшем иметь еще много детишек!
Обсудите в форуме:
Резус-конфликтные пузярики есть?
Первые успешные попытки по классификации групп крови пришлись на начало двадцатого века. Австрийский учёный Карл Ландштейнер в 1900 году на основе экспериментов с эритроцитами и сывороткой сгруппировал существующие типы крови у человека в систему АВ0. Эта классификация до сих пор является наиболее применяемой в медицине для переливания крови. В системе определяют четыре группы крови: первую, вторую, третью, четвёртую. Тем же учёным, спустя сорок лет, была предложена дополнительная классификация, которая получила название системы RH (резус-системы). Сочетание двух спецификаций позволило превратить процедуру переливания крови в рутинную операцию и вплотную подойти к массовому решению проблемы возникновения тяжёлой гемолитической болезни (ГБ) у плода беременной и у новорождённого. ГБ развивается по причине несовместимостимости крови по Rh-характеристикам у обоих организмов.
Что такое резус-фактор, как наследуется
По классификации Rh кровь каждого человека отличается наличием специальных веществ — антигенов, которые представляют из себя белки. Эти белки располагаются на поверхности эритроцитов. Учёными обнаружено около пятидесяти их видов, наиболее распространённые из которых следующие: D, С, с, Е, е.
Термином резус-фактор (резус Rh) отмечают присутствие антигена в мембране эритроцитов. Как правило, имеют в виду наиболее иммуногенный из них D-антиген. Иммуногенность — это способность вызывать иммунную реакцию. Если белок D имеется, то резус-фактор считается положительным, иначе — отрицательным. В мире насчитывается примерно восемьдесят пять процентов резус-положительных людей европеоидной расы и пятнадцать процентов резус-отрицательных. Отрицательный резус практически не наблюдается у народов Азии и Африки (около одного процента). У афроамериканцев встречается только у каждого двадцатого. Среди кавказских народов встречается у пятнадцати процентов представителей. Около семидесяти процентов басков обладают кровью, в которой отсутствует антиген-D.
 Резус-фактор определяется наличием на поверхности эритроцитов антигенов (белков)
Резус-фактор определяется наличием на поверхности эритроцитов антигенов (белков)
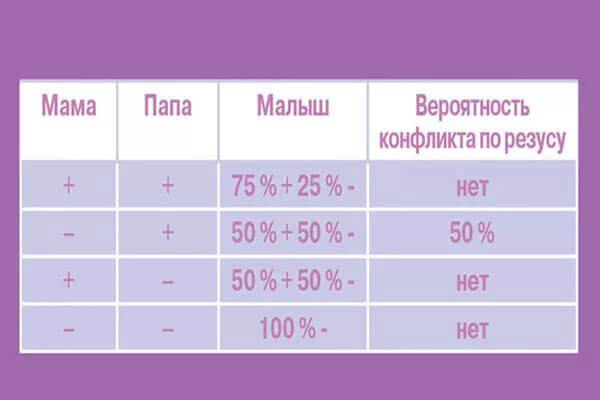
Rh-антигены передаются ребёнку посредством двух гаплотипов: от мужчины и женщины. Имеется тридцать шесть возможных генотипов Rh-системы. В упрощённом виде резус-фактор будущего ребёнка можно спрогнозировать по специальной таблице.
Таблица: вероятность передачи резус-фактора ребёнку в зависимости от Rh-показателей крови родителей
| Rh мужчины | Rh женщины | Вероятный резус-фактор ребёнка в процентах |
| + | + | (+) — 75 (-) — 25 |
| + | — | (+) — 50 (-) — 50 |
| — | + | (+) — 50 (-) — 50 |
| — | — | (+) — 0 (-) — 100 |
Что такое резус-конфликт
Процесс образования в кровеносной системе резус-отрицательной беременной антирезусных антител при смешивании с кровью плода с Rh(+) называется резус-конфликтом (резус-сенсибилизацией). Антитела матери провоцируют разрушение эритроцитов (гемолиз) в кровеносной системе плода. У него начинает развиваться гемолитическая болезнь.
Механизм иммунизации
Иммунные антитела бывают следующих классов: IgM, IgG, IgA. В зависимости от свойств их разделяют на полные и неполные. К полным относятся IgM-глобулины, которые вырабатываются на ранней стадии иммунного ответа. Их молекулярная масса относительно велика, поэтому они не могут преодолеть защитный барьер плаценты и спровоцировать патологию плода. К неполным относятся IgG-глобулины. Их молекулярная масса значительно меньше. Поэтому плацента не является для них достаточной преградой. Именно IgG-антитела являются причиной гемолиза. В этом случае происходит так называемый процесс агглютинации, когда эритроциты склеиваются в комочки, и тем самым нарушается процесс кроветворения.
Степень гемолитической патологии зависит от количества IgG-антител в организме беременной. По статистическим данным, их концентрация увеличивается скачками к шестнадцатой, двадцать четвёртой и тридцать шестой неделе. Но снижается к сороковой. До двадцати четырёх недель процесс проникновения через плаценту IgG-антител идёт довольно медленно, поэтому в этом периоде ГБ наблюдается редко. К сороковой неделе их уровень у плода превышает уровень у беременной.
 Механизм возникновения резус-конфликта заключается в разрушении эритроцитов плода материнскими антителами
Механизм возникновения резус-конфликта заключается в разрушении эритроцитов плода материнскими антителами
Причины
На самом деле иммунный ответ материнского организма с отрицательным резусом появляется достаточно редко из-за того, что эритроциты плода проникают через плацентарную защиту в первые три месяца только у пяти процентов беременных, в последующие — у пятнадцати, в последние — у тридцати. В основном количество этих эритроцитов недостаточно для появления иммунной реакции. Поэтому основными причинами возникновения процесса иммунизации материнского организма с Rh(-) являются следующие процедуры и события:
- Переливание крови женщине, при котором не учитывают Rh.
- Процесс родов, выкидыши, аборты, внематочная беременность.
- Так называемые инвазивные гинекологические вмешательства.
- Внутренние кровотечения в период ожидания ребёнка.
Фето-материнская трансфузия
В процессе вынашивания женщиной ребёнка между обоими организмами устанавливается динамическое равновесие, которое обеспечивает взаимную терпимость. При определённых условиях (старение плаценты, её отслойка, травмы) кровь плода попадает в организм беременной. Такой процесс называется фето-материнской трансфузией (кровотечением). Фето-материнское кровотечение при процедуре амниоцентеза (анализа околоплодных вод) возникает в двадцати процентах случаев, при абортах в пятнадцати.
 Вероятность развития резус-сенсибилизации зависит от причин, вызвавших смешивание материнской крови и крови плода
Вероятность развития резус-сенсибилизации зависит от причин, вызвавших смешивание материнской крови и крови плода
Что способствует развитию резус-сенсибилизации
Развитию резус-иммунизации у беременной благоприятствуют следующие ситуации: повреждение зародышевой части плаценты при осложнениях, возникновение угроз прерывания, обострение имеющихся патологий внутренних органов, терапевтические инвазивные мероприятия. Для появления первичной иммунной реакции необходимо попадание 50–75 мл эритроцитов плода. Для вторичной — всего 0.1 мл.
Риски развития резус-сенсибилизации
Риск возникновения Rh-конфликта возникает только в случае, если у женщины Rh(-), а у мужчины Rh(+). По статистике, если у мамы Rh(-), а плода Rh(+), резус-сенсибилизация возникает в среднем у пяти-пятнадцати процентов беременных. По результатам многочисленных исследований историй болезни была обнаружена печальная статистика, что при отсутствии своевременной диагностики и необходимой терапии резус-конфликта риск внутриутробной гибели плода составляет около семнадцати процентов, мертворождаемости — четырнадцать процентов.
Гемолитическая болезнь плода в Российской Федерации диагностируется приблизительно у 0,6% новорожденных, при этом частота развития резус-изоиммунизации за последние годы ещё не получила существенной тенденции к снижению.»
Г.М. Савельева, Л.В. Адамян, М.А. Курцер, Л.Г. Сичинава
«Резус-сенсибилизация. Гемолитическая болезнь плода»
Как проходят первая, вторая и последующая беременности
Риск появления конфликта по резусу у женщины с Rh(-) возрастает с каждой беременностью. Под этими беременностями подразумеваются все случаи зачатия, в том числе завершившиеся абортом или выкидышем.
Лишь у пяти процентов детей при конфликте по резусу в первую беременность наблюдают какие-либо гемолитические и другие осложнения. Основная опасность проникновения эритроцитов плода возникает при родах. Именно тогда возникают различного рода внутренние кровотечения. Образовавшиеся антитела могут сохраняться до следующей беременности.
Поэтому во время второй и дальнейших беременностях при отсутствии соответствующей профилактики вероятность резус-сенсибилизации очень высока. Тяжесть ГБ возрастает в несколько раз. Головной мозг и весь организм плода страдают от недостатка кислорода, что может закончиться гибелью будущего ребёнка или различными формами гемолитической болезни. В таких случаях показано специфическое лечение. Если фиксируется резкое увеличение IgG-антител, то может быть принято решение о проведении досрочных родов.
Последствия для ребёнка

 Последствия резус-конфликта для плода проявляются в гипоксии и гемолитической болезни
Последствия резус-конфликта для плода проявляются в гипоксии и гемолитической болезниРаспад эритроцитов в крови плода из-за антител помимо гипоксии внутренних органов вызывает увеличение уровня билирубина (основного компонента жёлчи). Билирубин нарушает метаболизм, процесс образования белков, повышает проницаемость сосудов. Вещество токсично, почки неспособны его вывести. В процессе гемолитической патологии у будущего ребёнка могут развиваться следующие недуги:
- желтуха;
- увеличение печени и селезёнки;
- сердечная недостаточность;
- отёк тканей;
- анемия;
- нарушения головного мозга;
- ДВС-синдром: нарушения в свёртывании крови, снижение количества тромбоцитов, кровотечения;
- детский церебральный паралич;
- эпилепсия.
Диагностика резус-конфликта
Каких-либо внешних симптомов резус-иммунизации у беременной обычно не наблюдается. Поэтому при ведении женщины с Rh(-) регулярно проводят следующую диагностику:
- Выявление антирезусных антител в крови будущей мамы. Степень резус-сенсибилизации определяется по значению титра антител. Первая сдача крови Rh-исследования проводится между первым посещением врача в женской консультации и двадцатой неделей беременности. Если величина титра не больше 1:4, то следующий подобный тест проводится на двадцать восьмой неделе. Если по УЗИ выявляют подозрение на аномальное развитие плода, анализ проводят раньше. Если титр до двадцатой недели немногим больше 1:4, то тесты проводятся еженедельно для наблюдения за динамикой процесса. Большинство исследований показывает, что тяжёлая патология развивается при значении титра антител больше 1:16. Этот метод не обладает высокой достоверностью, что связано с различной способностью плаценты выполнять защитную функцию.
- Допплер-УЗИ скорости кровотока в средней мозговой артерии плода. Этот неинвазивный метод является наиболее эффективным для определения анемии будущего ребёнка из-за резус-конфликта. Такое обследование проводят с двадцать четвёртой недели.
- УЗИ плода на наличие брюшной водянки, отёчности тканей, головы, туловища и конечностей. Такие тесты сегодня считаются запоздалыми, так как только подтверждают тяжёлую гемолитическую болезнь.
- Амниоцентез на билирубин. Является инвазивным методом. В настоящее время считается малоинформативным и не рекомендуется к применению.

 Допплерометрия кровотока в средней мозговой артерии плода позволяет на раннем этапе обнаружить анемию, возникшую в результате резус-конфликта
Допплерометрия кровотока в средней мозговой артерии плода позволяет на раннем этапе обнаружить анемию, возникшую в результате резус-конфликтаЛечение гемолитической болезни при резус-конфликте
В настоящее время общепризнанным методом лечения тяжёлой формы гемолитической болезни плода является проведение внутриматочных переливаний специальной эритроцитарной массы (ЭМОЛТ). Эту массу (эритроконцентрат) вводят в вену пуповины. ЭМОЛТ получают из донорской крови 1-й группы с Rh(-). Показанием для переливания является снижение уровня гемоглобина и гематокрита в крови плода на пятнадцать процентов. Метод позволяет повысить показатели крови до нормальных значений и довести беременность до родов. Для снятия выраженной отёчности плода дополнительно вводят двадцатипроцентный раствор альбумина. Объём переливаемой массы и частоту проведения процедуры определяют специалисты в зависимости от срока беременности и динамики заболевания. По данным исследований, эффективность такого метода составляет от шестидесяти до девяноста процентов.
Другие способы лечения, применяемые на протяжении последних десятков лет:
- Десенсибилизирующее лечение. Основано на введение в кровь более сильных антигенов, которые угнетают более слабые. Наиболее эффективным из них является метод трансплантации лоскута кожи мужа беременной женщине. На сегодняшний момент такая методика практически не применяется.
- Введение иммуноглобулина в брюшную полость плода. Данный метод пока не получил распространения.
- Плазмаферез.
Плазмаферез при резус-конфликтной беременности

 Процедуру плазмафереза можно проходить на любом сроке беременности
Процедуру плазмафереза можно проходить на любом сроке беременностиПлазмаферез — это процедура забора и очищения крови женщины. Плазмаферез на сегодня получил широкое распространение и применяется в следующих ситуациях:
- клиническая история показывает риск резус-сенсибилизации;
- нарастание титра антирезусных антител;
- обнаружение антител при планировании ребёнка.
Эта процедура может проводиться на любом сроке. Обычно назначают от двух до десяти сеансов. Недостаток процедуры в том, что наряду с токсичными веществами вместе с плазмой удаляются и нужные организму вещества.
Эффективность плазмафереза до сих пор подвергается сомнениям. Для достижения большего эффекта плазмаферез сочетают с введением иммуноглобулина. Одни исследователи утверждают, что при этом значительно снижаются антитела в организме беременной. Другие доказывают, что при тяжёлых формах ГБ титр антител, наоборот, повышается в полтора раза.
Кордоцентез
Для дополнительной диагностики в случае подозрения тяжёлой формы ГБ проводят процедуру кордоцентеза. Кордоцентез — это процедура получения пуповинной крови для дальнейшего изучения. Именно по результатам этой процедуры делается вывод о назначении введения эритроконцентрата. Кордоцентез позволяет узнать следующие характеристики:
- спецификация по АВ0;
- определение Rh;
- гемоглобин;
- гематокрит;
- кислотно-основные;
- билирубин.
Вакцинация иммуноглобулином

 Вакцинация антирезусным иммуноглобулином является основным методом профилактики резус-конфликта
Вакцинация антирезусным иммуноглобулином является основным методом профилактики резус-конфликтаЧтобы избежать резус-конфликта, женщина с Rh(-) должна выполнять профилактические мероприятия. Конечно, самой лучшей профилактикой является выбор отца c таким же Rh. В таком случае ребёнок будет резус-отрицательный, и никакого конфликта не будет. Но в большинстве случаев будущий папа выбирается совсем по другим критериям. Если у него окажется Rh(+), то особо переживать не стоит. Профилактические меры, предлагаемые современной медициной, сведут к минимуму вероятность возникновения резус-конфликта. Основным профилактическим мероприятием резус-сенсибилизации является антирезусная вакцинация. Эта процедуры выполняется путём введения специального иммуноглобулина. Вакцина нарушает процесс образования резус-антител. Как правило, такую процедуру рекомендуют проводить в следующих случаях: на двадцать восьмой и тридцать второй неделе беременности при титре антител не больше 1:4, в течение семидесяти двух часов после родов, абортов, выкидышей. Также рекомендуется вакцинация после переливания крови, лечебно-диагностических гинекологических инвазивных процедур. В качестве профилактического средства может быть использован плазмаферез. В некоторых случаях эта процедура может улучшить самочувствие беременной женщины и при аллергии. Но не стоит ждать от плазмафереза чуда, так как в результате удаляется только пятая часть токсичных веществ. В любом случае профилактические меры и специфическое лечение назначается только ведущим врачом.
Может ли поменяться резус-фактор при беременности
Резус-фактор не может измениться у человека в течение жизни ни при каких обстоятельствах, так как этот показатель закладывается на генном уровне. У некоторых людей (один процент) антиген-D может проявляться слабо. Поэтому при недостаточно квалифицированных анализах его могут не обнаружить. А при других тестах он появляется. Исследования в таком случае лучше проходить в специализированных лабораториях. При беременности женщина со слабым D-антигеном считается резус-отрицательной со всеми вытекающими отсюда последствиями.
Видео: внутриутробное переливание крови при резус-конфликте во время беременности
Отзывы
Ещё пятьдесят лет назад резус-конфликт считался серьёзной проблемой. Особенно это проявлялось при рождении более одного ребёнка. Стоит ли говорить, сколько нервов было потрачено резус-отрицательными женщинами при первой неудавшейся беременности. Сегодня уровень медицины позволяет спокойно рожать более двух детей, избегая при этом резус-конфликта. От мамы требуется только знание некоторых основ по этому вопросу и своевременное соблюдение профилактических мероприятий.
Оцените статью: Поделитесь с друзьями!Когда возникает резус-конфликт при беременности?
При знакомстве двух будущих влюблённых, никто из них не задумывается над далёким будущим своей пары. На начальной стадии идеальные отношения, как правило, не могут быть испорчены ни вопросами вероятной несовместимости крови, ни проблемами с зачатием. Желание иметь здорового малыша появляется у пары намного позже и заставляет будущих родителей при планировании беременности перейти к здоровому образу жизни и выполнять обследования, в которых медики предложат узнать группу крови, резус-фактор и их совместимость. Зачатие ребёнка по группе крови родителей рассчитать возможно, и сделать это правильно смогут только профессионалы. Поход к врачу-гинекологу позволит будущим родителям получить информацию о потенциальных проблемах во время беременности на основании показателей анализа крови, полученных при исследовании её показателей. Здесь у пары возникает логичный вопрос — Группа крови влияет на зачатие? Ответ от специалистов будет однозначным — «да». Влияние группы крови и резус-факторов супругов имеет, по результатам длительных наблюдений и исследований учёных, огромное значение. Попробуем разобраться в зависимости здорового зачатия от этих факторов.
Только в том случае, когда у женщины отрицательный резус-фактор, а у отца будущего ребенка она резус – положительный, это может привести к несовместимости групп крови матери и вынашиваемого ребенка, а, как следствие, к развитию такого угрожающего для жизни малыша состояния, как изоиммунный конфликт по Rh – фактору, более известный как резус-конфликт крови при беременности.
Конфликт при беременности возникает потому, что резус – отрицательная кровь матери реагирует на эритроциты развивающегося малыша, на мембранах которых присутствуют специфические белки, как на чужеродный организм. В результате этого в женском организме начинают активно вырабатываться антитела, направленные против плода.
В зависимости от того, на каком сроке появляется резус-конфликт при беременности, могут возникать проблемы, мешающие нормальному развитию плода внутри утробы матери. Непосредственно сама группа крови женщины не оказывает на это никакого влияния.
На самом деле отрицательный резус крови не является патологией, исключением является беременность. Такая особенность может стать причиной развития резус-конфликта между будущей мамой и плодом при условии, что у него положительный резус-фактор.
Конфликт резусов крови не случится, если ситуация будет обратной, при которой у женщины положительный резус, а у плода – отрицательный.
Как часто возникает резус-конфликт при беременности?
Исходя из медицинской точки зрения, несовместимость по резусу крови между мамой и плодом при первой беременности не опасна. Этот факт объясняется тем, что иммунный ответ организма женщины при смешивании крови не будет сразу оказывать разрушительное воздействие на эритроциты еще не родившегося ребенка.
По этой причине, женщины с отрицательным резусом, которые забеременели впервые, не должны думать, что такая ситуация считается для них приговором. Несмотря на это, в каждой ситуации имеются свои исключения, например, с проблемами можно столкнуться на последних сроках вынашивания ребенка.
Если же с вопросом «на каком сроке может возникнуть резус-конфликт при первой беременности?» все понятно, то повторной беременности нужно уделить особое внимания, поскольку риск возникновения проблем и осложнений будет намного выше. В крови женщины антитела к клеткам крови ребенка продуцируются уже в большом количестве, при этом вероятность их проникновения в кровь плода будет также очень большой.
Из-за небольших размеров антител обеспечивается их проникновение к плоду через плаценту, поэтому вопрос «когда возникает резус-конфликт при беременности?» будет очень волновать не только саму женщину, но и ее лечащего врача. Чтобы отследить момент атаки антителами эритроциты плода, будущей маме придется часто сдавать анализ крови.
Как правило, резус-конфликт при беременности может стать причиной развития серьезных последствий, к которым относят выкидыши, мертворождение и гемолитическую болезнь.
Резус-конфликт: на каком сроке начинается и какие могут быть симптомы?
Нужно отметить, что резус-конфликт не является заболеванием, это своего рода патологическое явление, которое может спровоцировать развитие серьезных проблем со здоровьем у плода или новорожденного.
Отрицательный резус крови никакого влияния не оказывает на самочувствие беременной женщины. Свидетельствовать о наличии проблемы могут антитела, обнаруженные после очередного анализа крови.
В зависимости от того, на какой неделе резус-конфликт случается, у плода могут диагностироваться различные нарушения. Их можно увидеть посредством проведения ультразвуковой диагностики. Результаты исследования покажут, что в разных полостях маленького организма собирается жидкость, при этом размеры таких органов как селезенка, сердце и печенка увеличены. На мониторе УЗИ врач может рассмотреть увеличенный животик плода и не прижатые к тельцу конечности.
Чтобы ответить, на каком сроке беременности возникает резус-конфликт, нужно не только часто сдавать анализы, но внимательно следить за состоянием плаценты, мягких тканей головы и диаметром пуповины. По размерным и отечным характеристикам врач может определить время и стадию развития гемолитической болезни. Она может быть:
- Отечной;
- Желтушной;
- Анемической.
В соответствии с тем, на каком сроке может произойти резус-конфликт, ребенок может родиться с разным набором отклонений. Это может быть желтуха новорожденных, анемия или другие изменения головного мозга, спровоцированные дефицитом кислорода. Иногда из-за серьезных осложнений ребенок не доживает до момента рождения и погибает в утробе матери.
На какой неделе сдают на резус-конфликт кровь? На что обращают особое внимание?
Анализ на выявления риска возникновения резус-конфликта сдается еще на этапе планирования беременности. Если этого по какой-либо причине не было сделано, то первичные лабораторные исследования назначаются до 7-8 недель.
Если в составе материнской крови были обнаружены антитела, то врач, наблюдающий беременность, будет более пристально отслеживать состояние плода. Для этого придется не только часто сдавать анализ крови, но и проходить дополнительные диагностические процедуры, например, УЗИ или амниотентез.
Если есть большая вероятность того, что резус-конфликт серьезно повлияет на состояние плода или если такой факт был выявлен, то женщине могут предложить переливание крови плоду через пуповину. Чтобы это сделать, нужно предварительно определить, какая группа крови у ребенка. Проводя такую процедуру, можно предотвратить дальнейшее развитие анемии.
Если после проведения анализов был обнаружен резус-конфликт при беременности, на каком сроке будут проходить роды – нужно определить врачу, который должен взвесить все за и против. Во многих случаях при высоких рисках развития гемолитической болезни женщине приходится стимулировать родовую деятельность. Это также можно объяснить возрастанием количества антител, негативно воздействующих на кровеносную систему плода.
Когда ребенок появляется на свет, ему назначают лечение, направленное на устранение желтухи новорожденного. С этой целью малыша помещают под лампы специального назначения. Иногда в таком лечении нет необходимости.
Чтобы предотвратить резус-конфликт в будущем или снизить его влияние к минимуму, нужно еще на этапе планирования беременность сдать анализ на определение группы крови и резус-фактора. Если женщина уже забеременела, при этом она знает, что у нее отрицательный резус-крови, то пройти лабораторное исследование нужно как можно раньше, желательно через несколько недель после зачатия или на первом-втором месяце беременности.
Беременность – чрезвычайно ответственный этап в жизни каждой женщины. От его протекания напрямую зависит будущее ребенка, состояние его здоровья и иммунитета. Необходимо предусмотреть наиболее вероятные опасности, исключить все факторы риска, к которым относят и резус-конфликт при беременности. При постановке будущей роженицы на учет в женскую консультацию (ЖК), будет выдано направление на множество анализов и исследований. Они необходимы для выявления возможных заболеваний и рисков вынашивания ребенка.
Необходимость в анализе крови
Каждый раз определяется не только группа крови, но и резус-фактора Rh, он считается основополагающим показателем. Он имеется в наличии приблизительно у 85% человечества, они считаются резус-положительными. Те 15% населения, у которых этот белок не обнаружен, являются резус-отрицательными. В повседневной жизни абсолютно не важно, какой резус-фактор присущ индивиду.
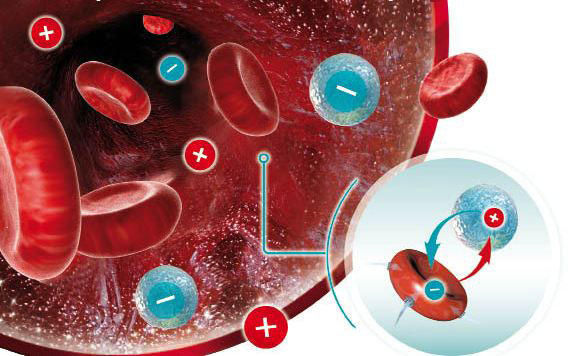
Важным этот показатель становится после зачатия, в частности при взятии на учет. Когда возникает резус-конфликт при беременности? Преимущественно это происходит при отрицательном резусе у мамы и положительном — у отца. Это тот случай, когда будущий ребенок наследует резус биологического отца. Поэтому и происходит несоответствие резуса крови матери и плода. И здесь диагностируют резус конфликт. Риск этого конфликта достигает по разным оценкам 75%. Если у женщины резус положительный, а у отца отрицательный – конфликт отсутствует, и беременность (особенно первая у женщины) пройдет без осложнений.
 Вероятность резус-конфликта
Вероятность резус-конфликтаПричины развития
Резус конфликт возникает, если кровь плода с резусом «+» проникает в систему матери со статусом отрицательным. Чаще патология диагностируется при второй и каждой следующей беременности, крайне редко при первой, если имело место переливание крови компонентами или цельной кровью без определения резуса. Возникает дисбаланс, когда кровь малыша для организма матери становится чужеродной, синтезируются антитела. Положительные и отрицательные эритроциты крови в момент «встречи» спаиваются — агглютинация. Чтобы воспрепятствовать этому, система иммунитета синтезирует антитела — иммуноглобулин. Это вещество бывает 2-х видов, оно пытается их разрушить, происходит гемолиз.
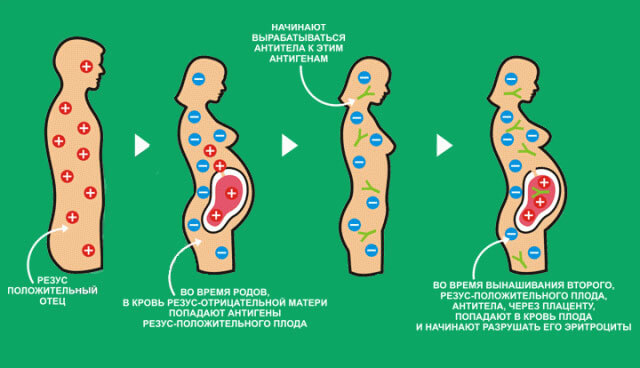 Инфографика выявления резус-конфликта
Инфографика выявления резус-конфликтаС течением беременности происходит постоянный обмен кислородом и питательными веществами между мамой и малышом. Женщине поступают продукты жизнедеятельности ребёнка. Таким же способом мама и малыш обмениваются эритроцитами, кровь малыша наполняется антителами. Резус-конфликт при первой беременности – редкий случай. При ней вырабатываются антитела типа LgM. Они имеют крупный диаметр, проникают плоду в ограниченном объеме, не вызывая особых проблем. С каждым следующим зачатием, начиная со второго, вероятность возникновения резус-конфликта возрастает, поскольку организм мамы уже вырабатывает другие антитела — LgG. Они имеют гораздо меньший размер, их большее количество попадает, минуя плаценту, в кровеносную систему плода.
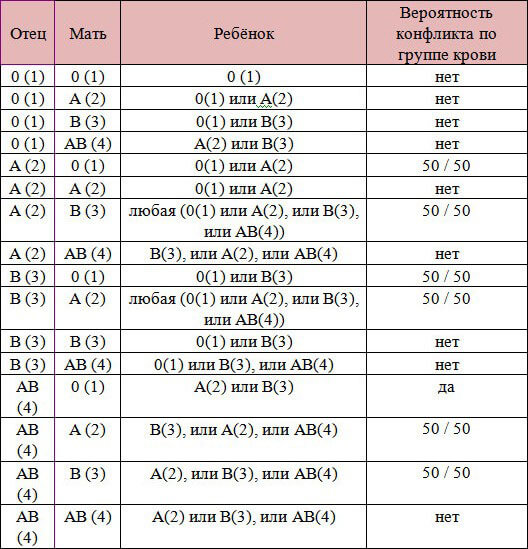 Таблица резус-конфликтов при беременности
Таблица резус-конфликтов при беременностиИдет процесс гемолиза, начинает накапливаться токсин билирубин. Антитела выделялись в предыдущих беременностях, чем они закончились, не имеет значения.
«Провокаторами» возникновения конфликта считают:
- предыдущие естественные роды;
- операция кесарева сечения;
- аборты и прерывания беременности;
- выкидыш;
- отслойка плаценты ранее срока и отделение руками.
Симптомы и признаки
Самочувствие женщины при таком конфликте практически не нарушается, симптомы явно не выражены. Может наблюдаться незначительная анемия, возникать проблемы в работе печени, сильнее проявляться токсикоз. Однако существует реальная опасность для ребенка. В том случае, если резус-конфликт при беременности возник, риск для плода очень серьёзный. Диагностируется гемолитическая болезнь, она же часто спровоцирует преждевременные или осложненные роды, смерть в утробе. Беременным необходимо пройти ультразвуковое обследование, чтобы выявить возможные патологии.
Симптомы внутриутробного резус-конфликта:
- повышенная отечность, особенно в области брюшной полости, в околосердечной сумке;
- селезенка, печень, сердце могут увеличиваться в объеме;
- отекают мягкие ткани головы, проявляется двойной контур;
- из-за увеличившегося животика конечности ребенка смотрят в стороны;
- утолщается плацента, возрастает диаметр пуповинной вены.
Опасности для малыша
Разрешение эритроцитов сказывается на функционировании организма ребенка. Виновником этого является билирубин – побочный продукт распада. Сильнее всего нарушается функционирование нервной системы, сердца, почек и печени. К внутриутробной гибели младенца может привести скопление жидкости в тканях организма. Велик риск выкидыша и родов ранее срока.
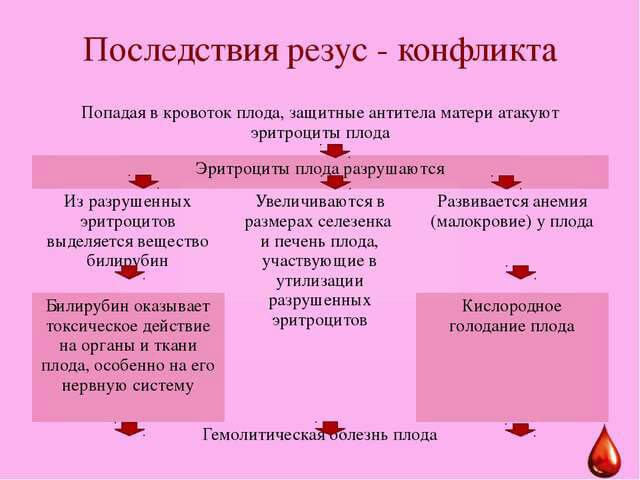
Чем опасен этот конфликт для родившегося ребенка? Возможны следующие стадии гемолитической болезни:
- Анемическая. У ребенка понижено количество эритроцитов в крови, бледная кожа, наблюдается вялость, угнетение сосательных рефлексов. У малыша сердце бьется учащённо, тоны его приглушены.
- Желтушная – самый распространённый вариант болезни. Признаки резус-конфликта определяются повышением концентрации билирубина у ребенка в крови, произошедшего после разрушения эритроцитов. Печень и селезенка увеличиваются в размерах. Кожа обычно имеет выраженный желтый цвет. При более тяжёлом протекании может поражаться нервная система, диагностируется билирубиновая энцефалопатия. При этом изменяется мышечный тонус, рефлексы ослаблены, повышается внутричерепное давление. Возможно, появление судорог.
- Самая серьезная форма — отечная. Она возникает в том случае, если антитела начали вырабатываться достаточно рано, во втором триместре. При этом нарушена целостность сосудистой стенки, из тканей выходят жидкость и белки. С этим вызвано появление отёков во внутренних органах.
Профилактика
Для предотвращения гемолитической болезни женщине могут предложить прививку, применяется вакцина на основе антирезусного иммуноглобулина. Первая инъекция делается на 28 неделе, поскольку чаще на таком сроке риск возникновения резус-конфликта максимален. Вторая инъекция показана в первые три дня после родоразрешения.
Чтобы минимизировать потенциальные осложнения при протекании следующих беременностей, обязательно вводят иммуноглобулин в виде сыворотки инъекционно в первые 3 дня после родов. Он разрушает резус-положительные компоненты, которые проникли в кровеносную систему роженицы от плода. При этом риск возникновения таких патологий при последующей беременности значительно снижается.
Диагностика
Обычно после определения конфликта у матери аналогичное исследование проводят и отцу ребенка. При определении у отца резус-положительного статуса, надо делать анализ для установления концентрации антител. Всем пациентам с резусом-отрицательным статусом назначается повторный анализ в середине срока беременности. С тридцать второй недели его проводят дважды в месяц, а с тридцать пятой — еженедельно. Важно не пропустить резкое нарастание количества антител. Уже с 18-20 недели необходимо делать УЗИ. Повторные обследования проводят еще как минимум три раза. При необходимости женщине назначается допплерометрия и кардиотокография, они необходимы для оценки самочувствия и развития плода.
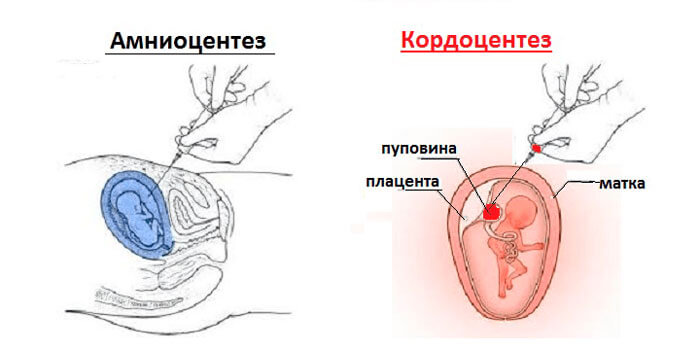
При необходимости врач может назначить инвазивные способы анализа:
- Амниоцентез. При этом обследовании отбирается малое количество околоплодной жидкости, производится определение уровня билирубина в ней.
- Кордоцентез. Для исследования извлекается малый объем крови младенца путем прокола пуповины, также определяется концентрация билирубина.
 Диагностика резус-конфликта
Диагностика резус-конфликтаМетоды лечения
Сейчас, по сути, только переливание крови внутриутробно можно считать действенным лечением такой патологии. Назначается процедура только в случае, если ребенок страдает от анемии, которая влияет на его рост, развитие. Проводят такой метод лечения в стационаре, с его помощью можно добиться значительной стабилизации состояния младенца, уменьшить риск досрочного родоразрешения, возникновения серьезных патологий после родов.
Чаще всего подобное лечение предназначено для тех женщин, которым диагностировано превышение допустимой нормы антител в первой половине 1 триместра, а также для пациенток, которые вынашивали предыдущую беременность с резус-конфликтом. Этих пациенток отправляют для наблюдения и лечения в больнице (чаще стационар). Методы очистки крови (плазмы) от антител, к примеру, плазмаферез, гемосорбция, и приемы для повышения активности системы иммунитета признаны неэффективными, сегодня почти не применяются.
Родоразрешение при резус-конфликте
Довольно часто родоразрешение проводится раньше времени, так как на последних неделях концентрация антител резко увеличивается. Вариант разрешения определяется по состоянию беременной и младенца. Принято считать, что при кесаревом сечении риски для малыша минимизируется, в определенных случаях производят только эту операцию. Если малыш находится в удовлетворительном состоянии, срок беременности превышает 36 недель, уже разрешены естественные роды. Они должны быть проведены высококвалифицированным персоналом, необходимо тщательно контролировать состояние женщины и плода, проводить методы профилактики гипоксии.

Некоторые медики предполагают, что антитела могут попасть в грудное молоко, подтверждений этот факт не получил. Чаще всего акушеры рекомендуют ненадолго воздержаться от грудного вскармливания. Это необходимо, чтобы потенциально вредные вещества вышли из организма женщины. Некоторые врачи уверены, что здесь рисков нет и кормить можно сразу же после родоразрешения. Почти всегда сохранить грудное кормление можно и нужно. Оно очень полезно для малыша, особенного ослабленного таким нелегким протеканием беременности.
При установленном резус-конфликте родителям надо быть предельно внимательным к состоянию здоровью, начинать заботиться о будущем ребенке на этапе планирования зачатия ребенка. Обязательно своевременно сдавать анализы и посещать своего лечащего врача. Это позволит избежать многих опасностей и проблем.
Отрицательный резус-фактор у женщины при беременности
До определенного времени женщина может даже и догадываться, какой резус крови у нее, поскольку не возникало особой потребности определять этот важный показатель. Обратим внимание на «минусовой» резус-фактор, так как он становится причиной осложнения процесса вынашивания ребенка.
Беременность при отрицательном резусе у мамы
Главный анализ беременной женщины – сдача крови для выявления ее группы и резуса. Не пройдено по каким-то причинам это исследование – вынашивание беременности может быть осложнено или просто закончиться выкидышем. Другими словами, резусный конфликт между отдельными организмами является самой частой причиной самопроизвольных выкидышей.
Чтобы понять, какое влияние оказывает отрицательный резус-фактор при беременности, необходимо сначала рассмотреть, что это?
Чтобы выявить резус человека применяется специальная система АВО, при которой выделяется основной антиген, являющийся резусом. Если это вещество выявляется на поверхности кровяных клеток, то резус положительный. И, наоборот, если антигена в сыворотке крови не имеется, то делается вывод, что резус-фактор взятого образца отрицательный.
Специальные лабораторные исследования при беременности направлены на выявление такого антигена.
Отрицательный резус-фактор у женщины при беременности может стать провокатором резус-конфликта
Если у мамы кровь со знаком «-», у папы – «плюсовая», то есть высокая вероятность, что малыш возьмет именно отцовскую кровь. Несмотря на то, что мама и плод – это два разных организма, при определенных условиях может произойти смешивание крови, что влечет за собой развитие резус-конфликтной ситуации.
При условии контакта материнской и детской крови активизируется процесс продукции антигенов в организме. Число таких антигенов стремительно растет, поэтому нужно как можно раньше обнаружить момент такой активности. Эти антитела разрушительно воздействуют на эритроциты плода, проникая в его кровеносную систему по плаценте. Если вовремя не начать действовать, отрицательный резус при беременности у матери может спровоцировать развитие гемолитической болезни ребенка.
Несмотря на то, что резус- конфликтная ситуация – это серьезный процесс с неблагоприятным прогнозом для плода, уравновесить ситуацию можно методом переливания крови отрицательного резуса. Своевременно предпринятые действия не дадут возможности гемолитической патологии развиться.
Чтобы понять, как предотвратить развитие резус-конфликта, требуется знать, какие существуют провоцирующие факторы:
- Отрицательный резус после беременности;
- Другие беременности при условии отрицательного резуса;
- Просачивание в организм положительных кровяных клеток плода;
- Переливание крови до зачатия без учета резуса;
- Патологическая беременность, характеризующаяся нарушением плаценты и маточным кровотечением. Если это случается, то без срочной госпитализации беременной женщины не обойтись;
- Сахарный диабет у женщины.
Беременность: мама положительный резус, папа – отрицательный
Антитела при отрицательном резусе при беременности продуцироваться не будут, если у потенциального отца тот же резус-фактор. Когда у супруги кровь резуса «+», то неприятностей при беременности также не будет.
Несмотря на этот факт, если незначительный риск развития резус-конфликтной ситуации или продукции антител, нужно своевременно проходить исследование крови, возможно, это потребуется делать чаще, чем раз в месяц.
Беременность с отрицательным резусом у женщины – нюансы
Как правило, резус-фактор фактор со знаком «-» не патология, поэтому такая беременность не противоестественна.
Так или иначе следует знать не только свой резус крови, но и малыша. Так при необходимости можно быстро устранить резус-конфликт. Ранняя диагностика крови плода важна, если у потенциального отца положительная кровь, а у женщины – отрицательная. Не беспокоиться можно за беременность, если у мужа отрицательный резус-фактор крови.
Если у резус-отрицательной женщины беременность первая, то риск ее патологического течения минимален. Это объясняется тем, что женский организм не успел выработать необходимое количество антител для воздействия на эритроциты плода. В подобных случаях женщине рекомендуют лечь в стационар для отслеживания роста и активности антигенов. При поддерживающей терапии удается продлить беременность до благоприятного момента родоразрешения.
Если под воздействием резуса у плода развивается малокровие, то решить подобную проблему удается методом переливания крови. Если врачи принимают это решение, то женщина должна постоянно находиться под тщательным наблюдением лечащего врача. Кровь исследуется обязательно раз в неделю, что необходимо для контроля продуцирования антигенов в крови пациентки.
В процессе родоразрешения не избежать смешивания крови матери и малыша, поэтому выработка женским организмом антител неизбежна. При нормальном течении беременности у новорожденного не будет проблем со здоровьем, чего не скажешь о последующих беременностях. Чтобы устранить риск развития осложнений при последующих беременностях, нужно ввести женщине иммуноглобулин сразу после родов.
Беременность: резус отрицательный и положительный исход
Если антирезусная прививка женщине не была сделана, то риск возникновения осложнений при последующей беременности будет чрезмерно велик. У ребенка, развивающегося в утробе матери, может быть диагностирована не просто легкая форма анемии, а проблемы куда серьезнее.
Содержание:
Как всем известно еще с незапамятных школьных времен, «резус» — это такая обезьяна. Именно у нее в крови у первой обнаружили некий «фактор», который в ее честь и назвали.

Резус-фактор: что это за зверь?
Те же из наших читателей, у которых в школе по биологии была твердая пятерка и у мамы на антресолях до сих пор хранится почетная грамота со слета юных любителей анатомии, знают, что «фактор» этот на самом деле представляет собой белки системы «резус», расположенные на поверхности эритроцитов. Причем у некоторых людей эти белки на эритроцитах есть, а у других — напрочь отсутствуют.
Наличие или отсутствие резус-фактора в эритроцитах людей обуславливает принадлежность их к резус-положительной или резус-отрицательной группе. Установлено, что 86% людей европеоидной («белой») расы обладают положительным резус-фактором, а 14% — отрицательным.
Антигены системы резус вырабатываются у плода, начиная с 8-10 недели внутриутробного развития.
Когда возникает резус-конфликт?
Резус-конфликт может возникнуть во время беременности, если резус-фактор матери не совпадает с резус-фактором плода. В случае, когда носителем положительного резус-фактора является малыш, вероятность возникновения резус-конфликта гораздо выше, чем при обратной ситуации, и последствия его куда более серьезны. Поэтому чаще всего, если речь идет о резус-конфликтной беременности, подразумевается именно комбинация «резус-отрицательная мама + резус-положительный малыш».
Такая комбинация возникает примерно в 75% процентах случаев, когда мама — резус-отрицательна, папа — резус-положителен (для особо любопытных наших читателей — краткий экскурс в генетику: генотип, отвечающий за положительный папин резус-фактор, может быть гомозиготным или гетерозиготным. В случае гомозиготности резус-фактора папы будущий малыш обязательно будет резус-положительным, в противном же случае — шансы родить «положительного» и «отрицательного» малыша равны).
В чем же опасность резус-несовместимой беременности? Дело в том, что если в кровь резус-отрицательного человека попадут резус-положительные эритроциты, организм воспримет их как нечто чужеродное, и начнет вырабатывать антитела, разрушающие «чужаков». И если по каким-либо причинам в крови матери появятся такие антитела, будущему ребенку начнет угрожать серьезная опасность.
Попав через плаценту в кровь к ребенку, антитела начинают разрушать его эритроциты. Всю серьезность последствий этого несложно представить: ведь все мы со школьной скамьи знаем: важнейшая функция эритроцитов — транспортировать кислород к органам и тканям. Патологическое состояние плода, возникающее в результате попадания в его кровь резус-антител, врачи называют гемолитической болезнью. Не будем останавливаться на подробных описаниях симптомов и исходов этой болезни — полагаю, и так примерно понятен масштаб последствий, вызванный катастрофической нехваткой кислорода, да еще и в только формирующемся организме!
Но на самом деле вовсе необязательно, что при резус-несовместимой беременности разовьется резус-конфликт матери и плода. Очень часто во время такой беременности антитела либо совсем отсутствуют в крови, либо их количество настолько мало, что не представляет серьезной опасности для ребенка.
Какие же факторы могут спровоцировать выработку антител в организме будущей мамы?
- Попадание крови малыша в кровоток матери. Это может произойти при родах, аборте или самопроизвольном выкидыше, при проведении амниоцентеза (исследование, проводимое путем введения длинной тонкой иглы сквозь брюшную стенку в матку) и т.п. Кроме того, попадание чужеродных эритроцитов может произойти внутриутробно через плаценту. Их проникновению в материнский кровоток способствуют инфекционные факторы, повышающие проницаемость плаценты, мелкие травмы, кровоизлияния и другие повреждения плаценты.
- Антитела в крови резус-отрицательной женщины уже вырабатывались когда-то до беременности в результате, к примеру, переливания крови без учета резус-совместимости (пусть даже в раннем возрасте).
- В очень малом проценте случаев антитела к резус-положительным эритроцитам образуются в организме беременной женщины без каких-либо видимых причин.
После того, как произошла первая встреча организма с инородными эритроцитами, в крови женщины остаются «клетки памяти», которые при последующих столкновениях с «вражескими» кровяными тельцами организуют быструю выработку антител. Именно поэтому вероятность резус-конфликта во время первой беременности сравнительно невысока (порядка 10%), но, если не принять определенных мер профилактики, то при последующих беременностях вероятность проблем существенно возрастает, так как во время родов резус-положительного ребенка происходит контакт с несовместимой кровью.
Что же делать?
Итак, по воле судеб получилось так, что, если верить всему вышесказанному, у вас есть вероятность резус-конфликтной беременности. Каков же план действий?
Во-первых, вам необходимо самым тщательным образом подходить к планированию беременности. Дело в том, что для вас очень важно избегать случаев «столкновения» с резус-несовместимой кровью (а это может произойти, в частности, при аборте или выкидыше, если плод был резус-положительным). В таких случаях необходимо как можно скорее ввести специальный препарат, предотвращающий выработку резус-антител.
Таким образом, любое прерывание беременности для вас связано с очень большим риском. Ведь если антитела уже однажды выработались, они будут вырабатываться вновь и вновь при каждой резус-несовместимой беременности, создавая серьезную угрозу здоровью маленького человечка.
После наступления беременности вам необходимо как можно раньше встать на учет в женской консультации, на первом же приеме сосредоточив внимание своего врача-гинеколога на этой чрезвычайно важной особенности своей беременности. Первейшая мера безопасности в данном случае — это регулярная сдача крови на наличие антител в течение всего периода беременности (до 32 недель — 1 раз в месяц, с 32 до 35 недель — 2 раза в месяц, а затем еженедельно).
Если все идет гладко и антитела в крови будущей мамочки не обнаруживаются, на 28-й неделе беременности врач может порекомендовать профилактическое введение антирезусного иммуноглобулина, который является своеобразной «резус-прививкой» — связывает попавшие в кровь матери эритроциты младенца и таким образом не допускает иммунного ответа (образования антител).
При критическом повышении титра антител необходима госпитализация будущей мамы в специализированный перинатальный центр, где за состоянием мамы и малыша будет вестись постоянное наблюдение. Врачи будут отслеживать:
- Динамику титра антител в крови будущей матери;
- Данные УЗИ: увеличение размеров печени плода, утолщение плаценты, появление многоводия и жидкости в перикарде и брюшной полости плода;
- Данные амниоцентеза (исследование околоплодных вод) или кордоцентеза (исследование пуповинной крови).
Если беременность удается довести до состояния доношенной, то проводится плановое кесарево сечение. Если нет — приходится прибегать к внутриутробному переливанию крови. Роды в ситуациях, когда резус-конфликт возник и прогрессирует, чаще всего происходят через кесарево сечение, т.к. необходимо как можно раньше изолировать кроху от источника губительных антител.
И, конечно же, после рождения малыша в случае, если беременность прошла без выработки антител и резус-фактор ребенка оказывается положительным, в течение 24-48 часов после родов вам сделают инъекцию анти-резус-иммуноглобулина, призванного связать враждебные резус-положительные эритроциты и не допустить выработки антител (в противном случае риск осложнений во время следующей беременности серьезно возрастает). Точнее сказать, в роддоме должны сделать инъекцию, но на практике совсем нелишним будет обговорить этот момент с врачами до родов и по возможности проконтролировать своевременное введение препарата после появления малыша на свет. Для полной уверенности лучше всего самостоятельно купить этот препарат в аптеке и взять с собой в роддом.
…а дальше?
Если в первую резус-несовместимую беременность проблемы выработки антител вас миновали, инъекция иммуноглобулина введена вовремя, то следующая беременность для вас изначально ничем не будет отличаться от первой, т.е. вероятность развития резус-конфликта по-прежнему останется на уровне 10%.
Но в любом случае важно помнить: сам по себе факт возможности резус-конфликта и даже наличия антител в крови — это не противопоказания к беременности и уж тем более не повод для ее прерывания. Просто такая беременность требует гораздо более ответственного и внимательного к себе отношения. Постарайтесь найти грамотного специалиста, которому вы полностью доверяете, и четко выполняйте все его рекомендации.
Послесловие
Итак, в данной статье мы подробно рассмотрели конфликт крови, когда мать с отрицательным резус-фактором беременна резус-положительным ребенком. Это самый распространенный и опасный случай конфликта, однако не стоит забывать, что конфликты возможны не только при резус-факторной, но и при групповой несовместимости крови матери и плода. Поэтому, готовясь к зачатию и вставая на учет по беременности в женской консультации, не отказывайтесь от соответствующих анализов и попросите врача прокомментировать — нет ли в вашей конкретной ситуации опасности конфликта. Ведь мамина информированность и правильное наблюдение «конфликтной» беременности позволит вашему малышу родиться здоровым, а вам в дальнейшем иметь еще много детишек!
Резус конфликт при второй беременности
Чаще всего вопрос о том, чем чреват резус конфликт при второй беременности, возникает уже в процессе этой самой беременности или на этапах подготовки к ней. Однако интерес, связанный с этой особенностью крови, у каждой женщины с отрицательным резус-фактором отнюдь не праздный, ведь от этой информации зависят жизнь и здоровье ее будущих детей.

Если для большинства семей двое детей являются вариантом нормы, то в семьях, где мама имеет отрицательный резус-фактор, а отец — положительный это не всегда так. Зачастую вторая беременность таких женщин сопряжена с определенными сложностями, виной которым маленькие белки на поверхности эритроцитов, которые у отца ребенка есть, а у нее — нет. Но давайте обо всем по порядку!
Резус фактор — краткая справка
В преддверье второй мировой войны в далеком 1940 году ученые, а точнее — Винер и Ландштайнер, не скучали. Они изучали кровь мартышек подвида «Резус». Но это скучное, казалось бы, занятие привело к неожиданному, но весьма значимому в мировом масштабе открытию: на поверхности эритроцитов у некоторых особей есть определенные белки, а у некоторых нет. И назвали этот неожиданный фактор, не мудрствуя, в честь этих самых мартышек — «Резус фактор». Если фактор присутствует, то его обозначают значком Rh(+), а если отсутствует, то значком Rh(-).
Именно наличие или отсутствие этих самых специфичных белков и является основанием для причисления крови к положительному или отрицательному значению резус фактора. По статистике резус положительная кровь встречается практически у 80-85%, тогда как отрицательный резус фактор встречается намного реже, всего у 15-20%. Эта принадлежность ни к чему не обязывает, так как значение резус фактора никак не сказывается на здоровье человека и является просто иммунологическим свойством самой крови. Но при практическом воплощении знание своего резус статуса зачастую способно спасти жизнь.
Проблемы с этими миниатюрными белками начинаются при любых попытках совместить кровь с различным знаком резус фактора, будь то переливание крови или… беременность.
В тех случаях, когда мама обладает положительной группой крови, иммунитет спокойно воспринимает ситуацию: либо у ребенка тоже есть эти специфичные белки — а это вариант нормы, ведь иммунитет видит свои такие же белки; либо он их не обнаружит (малыш отрицательный) — и это тоже нормально, ведь нет белков — нет проблем. А вот в ситуации, когда все наоборот, возникают сложности. Ведь антигены у белков резус фактора начинают образовываться уже начиная с конца первого триместра, то есть примерно на 8-9 неделе беременности.
Чем может быть опасен резус конфликт?
Говоря о резус-конфликтной беременности, специалисты, прежде всего, имеют в виду ситуацию, при которой у резус-отрицательной мамы развивается внутри резус-положительный малыш. Именно эта ситуация является потенциально опасной для плода. Заметьте, для матери все эти ситуации совершенно не опасны, ведь иммунитет как раз и стоит на страже ее здоровья.
Статистика такова, что три четверти случаев беременности женщины с Rh(-)кровью от мужчины с Rh(+)кровью сопровождается конфликтом иммунной системы мамы и малыша по резус-фактору.

В подобном случае иммунная система матери, у которой эритроциты не обременены дополнительными белками, воспринимает эритроциты малыша с имеющимися на них резус-положительными белками как нечто неправильное, и стремится их уничтожить. Для этого в организме мамы вырабатываются антитела, убивающие эритроциты ребенка.
Как результат, переносящих кислород эритроцитов становится у малыша меньше, идет кислородное голодание, которое ребенок пытается компенсировать гипертрофированным развитием сердца и селезенки. Помимо этого в организме плода накапливается едкий и токсичный продукт распада эритроцитов — билирубин. В таких условиях развитие идет плохо, иногда — неправильно, и без должной профилактики беременность может закончиться не благоприятно. По научному все эти симптомы называются гемолитической болезнью новорожденных, сокращенно — ГБН.
Однако сейчас такие ситуации возможны только в отдаленных уголках цивилизованного мира, так как врачи акушеры-гинекологи, ведущие беременность очень внимательно следят за беременностью женщин с отрицательной группой крови, своевременно предпринимая необходимые компенсирующие меры в случаях необходимости.
Тем более что даже в случае несовместимой по резус-факторам беременности не обязательно разовьется резус конфликт. Ведь малыш довольно плотно изолирован в плаценте и вариантов попадания крови малыша в кровь мамы не так много, а значит и антител в организме матери не вырабатывается ввиду отсутствия угрозы. Зачастую кровь может смешаться уже в процессе родов, что умелые врачи грамотно предотвращают. Однако именно этот фактор имеет огромное значение в том, что возрастает вероятность обрести резус конфликт при второй беременности.
Почему резус конфликт чаще возникает при второй беременности?
Как уже говорилось выше, важно не то, что у мамы отрицательный резус при второй беременности, он и раньше был таким. И если в жизни женщины не было неудачных переливаний крови, сопровождающихся резус конфликтом, и при предыдущих родах все прошло организованно и четко, то антител так и не появляется, а значит и вторая и последующие беременности будут такими же, как и первая.
Важно то, что во время первых родов велика вероятность попадания в организм мамы резус-положительной крови первенца, на которую организм женщины тут же подготовил совершенное оружие нового типа — антитела IgG. Они вырабатываются именно при повторном столкновении с Rh(+)кровью и настолько малы, что беспрепятственно проникают через главную охранительную систему плода — плаценту.

При несовместимой по резус фактору первой беременности очень важно, как и чем она закончилась, так как именно это определяет статистическую вероятность возникновения проблем, и образования антител в крови матери. После стандартного выкидыша этот процент составляет всего 3-4%, в случае медицинского аборта примерно 5-6%, даже внематочная беременность приносит свой 1% риска. Зато нормальные роды имеют целых 10-15% вероятности того, что кровь смешается и мать получит целый набор устрашающих антител, готовых справиться с любым последующим намеком на положительный резус фактор. Отслойки плаценты, амниоцентез (забор пуповинной крови на анализ) и даже кесарево сечение так же увеличивают процент риска.
Провоцирующие факторы
В каких же случаях становится возможной выработка антител IgG типа? Провоцирующими факторами являются:
- Кровь малыша попадает в кровь матери. Это может быть абсолютно любой способ, от забора пуповинной крови и отслойки плаценты до аборта или самого процесса родов.
- У мамы с отрицательной группой крови уже было неудачное переливание в крови, достаточно единичного случая.
- Процесс образования антител происходит стихийно, без видимых объективных причин.
Извечный вопрос: что же делать женщинам с отрицательной группой крови?
И вот вы, такие отрицательные, нашли очень резус положительного отца для своих детей и задумались о беременности. Нет, история начинается еще раньше, с того дня как вы узнали о том, что обладаете отрицательной группой крови. Это знание накладывает на вас очень большую ответственность и в плане контрацептивных средств, и осторожности при хирургических операциях, требующих переливания крови, и при планировании детей. Выкидыши, аборты, отслойки плаценты — не для вас. Забеременев, вы должны беречь себя и малыша, как лучший чешский хрусталь!
Если вы знаете, что у вас Rh(-) значение крови, вы осознаете, что при любом положении дел, если наступает беременность ваша задача не допустить попадания крови плода в вашу кровь, или хотя бы снизить вероятность такого развития событий. Тогда ваш отрицательный резус при второй беременности будет не опасен. Тем не менее, необходима профилактика, начинающаяся прямо с момента осознания: вы снова беременны!
Профилактика осложнений при резус конфликтной беременности
Когда наступает вторая беременность при отрицательном резусе, как правило, женщина уже более подкована в вопросах связанных с положительным или отрицательным фактором крови. Однако напомним: очень важно встать на учет в вашей консультации как можно раньше! Если вы сомневаетесь, можете найти параллельно еще одного частного врача — для достоверности информации о своем состоянии, поступающей из двух разных источников.
Первое, что вы пройдете из обследований по вашей проблеме — исследование на резус фактор. При риске резус конфликта анализ на наличие антител и их относительное количество к крови женщины проводится регулярно, на протяжении всей беременности. До 30-32 недели достаточно проводить это обследование раз в месяц, после — вплоть до 35-36 недели около 2-3 раз в месяц, а вот ближе к родам исследование крови на наличие антител проводится еженедельно. Кровоток между плодом и мамой усиливается после 28 недели беременности, привнося дополнительные риски при наличии конфликта.

Сразу после родов врачи берут забор крови на определение резус фактора у новорожденного и в случае положительного результата, маме вводится специализированная сыворотка, так называемый антирезусный иммуноглобулин. Это важно, так как предотвращает появление резус конфликта при последующей беременности. Делается это в первые сутки после родов, а так же при остальных случаях угрозы попадания крови ребенка в кровь мамы.
Если все прошло удачно — то никаких изменений в крови женщины не происходит, и иммунитет ее даже после родов не подозревает, что в мире существуют другие, странные эритроциты со странными белками.
Лечение резус конфликта при беременности
Как уже писалось, риски получить резус конфликт при второй беременности многократно увеличиваются, но столкнуться с ним можно и в первую беременность. Если при регулярных анализах на антитела происходит критическое повышение титров, необходимо госпитализировать беременную в роддом или перинатальный центр, где врачи смогут контролировать динамику конфликта, состояние малыша по данным УЗИ и аминоцентеза (анализа околоплодных вод).
Если состояние малыша ухудшается, ребенку производят внутриутробное переливание крови. Если же при активном резус конфликте получается доносить беременность, проводится плановое кесарево сечение, так как лучше как можно раньше изолировать младенца от враждебных ему антител.
После родов, если антитела так не выработались за время беременности, необходимо в сроки от 24 до 72 часов ввести матери сыворотку анти — резус — иммуноглобулина, этот момент не стоит оставлять на усмотрение врачей и следует проконтролировать самостоятельно, заботясь о последующих детях. Эта же сыворотка вводится женщине при осложнениях во время беременности, например — отслойке плаценты или после 28 недели в качестве профилактической меры.
Родоразрешение и грудное вскармливание при резус конфликте
Спрогнозировать резус конфликт, отследить изменения состояния малыша и принять решение о сроке и способе родов — обязанность хорошего врача. Как правило, при наличии активного конфликта по резус фактору, врачами принимается решение о досрочном родоразрешении путем кесарева сечения. Такой метод применяют в том случае, когда досрочное появление на свет менее вредно для ребенка, чем его дальнейшее развитие под атаками антител матери. Помимо этого, при кесаревом сечении вероятность проникновения крови малыша в кровь роженицы намного сокращается.
Новорожденный, скорее всего, проведет какое-то время в палате интенсивной терапии, в этом нет ничего страшного. Гемолитическая болезнь может быть на трех стадиях: отечной, желтушной и анемичной. В первом случае возможно переливание крови. Во втором случае, вероятно, некоторое время, в зависимости от уровня билирубина, малыш проведет под капельницей. Анемичная форма ГБН наиболее легкая.
Грудное вскармливание в некоторых случаях нежелательно и зависит от состояния новорожденного и уровня билирубина в крови. В некоторых случаях после кормления грудным молоком состояние ребенка может ухудшиться. Если по медицинским показаниям врачи рекомендуют вам первые несколько дней не кормить ребенка до нормализации его состояния, не забывайте сцеживать молоко — по приезду домой вы с малышом при должном усердии наладите грудное вскармливание.
Резус конфликт — не приговор, а повод быть осторожнее
Не смотря на то, что шанс получить резус конфликт при второй беременности возрастает, это не повод отказывать своему первенцу в появлении братика или сестрички. Сталкиваются с проблемой резус конфликта не более 0,8% беременных женщин, а это — не так уж и много. И в этом в наш 21 век нет ничего страшного, просто нужно быть внимательнее, осторожнее и ответственнее.
90000 Rhesus-conflict during pregnancy | Competently about health on iLive 90001 90002 There are 6 main antigens Rh. Two nomenclatures are used to designate this system of antigens: the Wiener nomenclature and the Fischer-Reis nomenclature. 90003 90002 According to Wiener nomenclature, symbols denote Rh antigens Rh0, rh 90005 I 90006, rh 90005 II 90006, Nr0, hr 90005 I 90006, hr 90005 II 90006. 90003 90002 The classification of Fisher-Reis is based on the assumption that there are 3 sites in the Rh chromosome for 3 genes that determine the Rh factor.Currently, the designation of Fischer-Reus antigens is recommended by the WHO Expert Committee on Biological Standards. Each gene complex consists of 3 antigenic determinants: D or absence of D, C or c, E or e in various combinations. The existence of antigen d has not been confirmed to date, since there is no gene responsible for the synthesis of this antigen. Despite this, the symbol d is used in immunohematology to indicate the absence of D antigen on erythrocytes when describing phenotypes. 90003 90002 Often two nomenclatures are used simultaneously.In this case, the symbols of one of the notations are placed in parentheses, for example Rh0 (D). 90003 90002 Thus, there are 6 genes that control the synthesis of the Rh factor, and there are at least 36 possible genotypes of the Rh system. However, fewer antigens can be detected phenotypically (5, 4, 3), depending on the number of homozygous loci in the individual. Antigen Rh0 (D) — the main antigen of the rhesus system, which has the greatest practical significance. It is found on the red blood cells of 85% of people living in Europe.It is on the basis of the presence of the antigen Rh0 (D) on the erythrocyte, the Rh-positive blood type is isolated. The blood of people whose erythrocytes are devoid of this antigen is referred to as a Rh-negative type. Antigen Rh0 (D) in 1.5% of cases occurs in a weakly expressed genetically determined variant — variety Du. 90003 90002 Persons with Rh-positive blood can be homozygous (DD) and heterozygous (Dd), which has the following practical significance [2]: 90003 90022 90023 If the father is homozygous (DD), which is observed in 40-45% of all Rh-positive men, then the dominant gene D is always transferred to the fetus.Therefore, in Rh-negative women (dd), the fetus will be Rh-positive in 100% of cases. 90024 90023 If the father is heterozygous (Dd), which is noted in 55-60% of all Rh-positive men, the fetus can be Rh-positive in 50% of cases, since it is possible to inherit both a dominant and a recessive gene. 90024 90027 90002 Thus, in a woman with Rh-negative blood during pregnancy from a man with Rh-positive blood in 55-60% of cases, the fetus will have Rh-positive blood. Determining the heterozygosity of the father presents certain difficulties and can not be introduced into routine practice.Therefore, pregnancy in a woman with Rh-negative blood from a man with Rh-positive blood should be conducted as a pregnancy with a fetus with Rh-positive blood. 90003 90002 Approximately 1-1.5% of all pregnancies in women with Rhesus-negative blood the first pregnancy is complicated by erythrocyte sensitization in the course of gestation, after birth this percentage increases to 10%. This frequency is significantly reduced when using anti-Rh0 (D) -immunoglobulin. 90003 90002 90033 [10], [11], [12], [13] 90003 .90000 Rhesus Conflict During Pregnancy — Symptoms 90001 90002 The mechanism of Rh immunization 90003 90004 Immune anti-Rh antibodies appear in the body in response to the Rh-antigen, either after transfusion of Rh-incompatible blood or after delivery of the Rh-positive fetus. The presence of Rh-negative anti-Rh antibodies in the blood indicates that the body is sensitized to the Rh factor. 90005 90004 The mother’s primary response to RH antigens entering the bloodstream is to produce IgM antibodies that do not penetrate the placental barrier to the fetus due to the high molecular weight.The primary immune response after the D-antigen enters the mother’s bloodstream occurs after a certain time, which ranges from 6 weeks to 12 months. With the repeated ingress of Rh antigens into a sensitized mother’s organism, there is a rapid and massive production of IgG, which, due to its low molecular weight, is able to penetrate the placental barrier. In half of the cases, 50-75 ml of erythrocytes are sufficient for the development of the primary immune response, and 0.1 ml for the secondary.90005 90004 Sensitization of the mother’s body increases with the continued action of the antigen. 90005 90004 Passing through the placental barrier, Rh antibodies destroy fetal red blood cells, causing hemolytic anemia and the formation of a large amount of indirect bilirubin (jaundice). The result is a compensatory extramedullary hematopoiesis, the foci of which are located mainly in the liver of the fetus and inevitably lead to a violation of its functions. Portal hypertension, hypoproteinemia, fetal dropsy develop, i.e. A complex of disorders called fetal erythroblastosis. 90005 90004 During hemolysis in the body, the concentration of bilirubin in the fetus increases. Hemolytic anemia develops and, as a result, erythropoietin synthesis is stimulated. When the formation of red blood cells in the bone marrow can not compensate for their destruction, extramedullary hematopoiesis occurs in the liver, spleen, adrenal glands, kidneys, placenta and intestinal mucosa of the fetus. This leads to obstruction of the portal and umbilical cord veins, portal hypertension, disruption of the protein-synthesizing function of the liver.Colloid-osmotic blood pressure decreases, resulting in edema. 90005 90004 The severity of fetal anemia depends on the number of circulating IgG, the affinity of maternal IgG to fetal erythrocytes, the fruiting compensation of anemia. 90005 90004 Hemolytic disease of the fetus and newborn (synonym for fetal erythroblastosis) is classified in 3 degrees depending on the severity of hemolysis and the ability of the fetus to compensate for hemolytic anemia without developing hepatocellular lesions, portal obstruction and generalized edema.90005 90004 They distinguish mild hemolytic disease (half of all diseased fetuses), moderate (25-30%) and severe (20-25%). 90005 90004 With a mild disease, hemoglobin concentration in cord blood is 120 g / l and above (the norm for childbirth is 160-180 g / l), with a hemolytic disease of a moderate degree — 70-120 g / l, with a severe one — below 70 g / l. 90005 90004 In domestic practice using the system for assessing the severity of hemolytic disease of the newborn, presented in the table.90005 90004 System for assessing the severity of hemolytic disease of the newborn 90005 90026 90027 90028 90029 Clinical signs 90030 90031 Severity of hemolytic disease 90030 90033 90028 90035 I 90030 90035 II 90030 90035 III 90030 90033 90028 90035 Anemia (Hb in cord blood) 90030 90035 150 g / l (> 15 g%) 90030 90035 149-100 g / l (15.1-10.0 g%) 90030 90035 100 g / l (10 g%) 90030 90033 90028 90035 Jaundice (bilirubin in cord blood) 90030 90035 85.5 μmol / L ( 90030 90035 85.6-136.8 μmol / L (5.1-8.0 mg%) 90030 90035 136.9 μmol / L (8.1 mg%) 90030 90033 90028 90035 Edematous syndrome 90030 90035 Pastos subcutaneous tissue 90030 90035 Pastoznost and ascites 90030 90035 Universal swelling 90030 90033 90072 90073 90002 Rhesus immunization during the first pregnancy 90003 90076 90077 Before birth, Rh immunization during the first pregnancy occurs in 1% of Rh-negative women who are pregnant with Rh-positive fetus. 90078 90077 The risk increases with increasing gestational age.90078 90077 The erythrocytes penetrate the placental barrier in 5% of cases during the first trimester, in 15% — during the second trimester and in 30% — at the end of the third trimester. However, in the overwhelming majority of cases, the number of fetal cells entering the mother’s blood is small and insufficient for the development of an immune response. 90078 90077 The risk increases with the use of invasive procedures and abortion. 90078 90077 Fetal maternal bleeding during amniocentesis in II and III trimesters is noted in 20% of pregnant women, and in spontaneous or induced abortions in 15%.90078 90087 90004 90089 [1], [2], [3], [4], [5], [6] 90005 90002 Rhesus immunization during labor 90003 90004 Rhesus immunization of the mother is a consequence of the erythrocytes of the fetus entering the mother’s bloodstream during labor. However, even after childbirth, isoim-munification is observed only in 10-15% of Rh-negative women giving birth to Rh-positive children. 90005 90004 Factors affecting the occurrence of Rh immunization during the first pregnancy and first birth: 90005 90076 90077 Fetal maternal transfusion: the more antigens enter the bloodstream, the higher the likelihood of immunization.When fetal maternal bleeding is less than 0.1 ml, the probability of immunization is less than 3%, from 0.1 to 0.25 ml — 9.4%, 0.25-3.0 ml — 20%, more than 3 ml — up to 50%; 90078 90077 mismatch between mother and fetus in the AB0 system. If a pregnant woman has a blood group of 0, and the father has A, B, or AB, then the frequency of Rh isoimmunization is reduced by 50-75%; 90078 90077 the presence during this pregnancy of trauma to the placenta during amniocentesis, as well as bleeding in the normal and low location of the placenta, manual separation of the placenta and the allocation of the placenta, caesarean section; 90078 90077 genetic features of the immune response: about 1/3 of women are not immunized with the Rh antigen during pregnancy.90078 90087 90004 If a woman’s pregnancy is not the first, spontaneous and / or induced abortions and operations to remove an ovum during ectopic pregnancy affect the increase in the risk of Rh immunization, in addition to the above factors. 90005 90004 The risk factors for Rh immunization not related to pregnancy include transfusion of Rh-incompatible blood (by mistake or without rhesus factor determination), use of a single syringe by drug addicts. 90005 90004 90089 [7], [8], [9] 90005.90000 Rhesus-conflict during pregnancy — Diagnosis 90001 90002 Evaluation of rhesus immunization in pregnant women 90003 90004 90005 If the mother and father have Rh-negative blood, there is no need for further dynamic determination of antibody levels. 90006 90005 In the case when a pregnant woman with Rhesus-negative blood has a partner with Rh-positive blood, the next step is to determine the titer of antibodies in dynamics. 90006 90005 The availability of information on previous antibody titers is necessary to decide whether there has been immunization to date or has developed in this pregnancy.90006 90005 A rare cause of sensitization (about 2% of all cases), called «grandmother’s theory», is the sensitization of a woman with Rh-negative blood at birth, due to contact with Rh-positive red blood cells of her mother. 90006 90005 Definition of the class of antibodies: IgM (complete antibodies) do not represent risk of fetal pregnancy, IgG (partial antibodies) can cause hemolytic disease of the fetus, so detection of antibody titer is necessary. 90006 90015 90016 In the presence of prior immunization, hemolytic disease of the fetus may develop during the first pregnancy.90017 90016 90019 [9], [10], [11] 90017 90002 Risk factors for Rhesus Immunization 90003 90004 90005 Spontaneous abortion — 3-4 90006 90005 Artificial abortion — 2-5 90006 90005 Ectopic pregnancy 90006 90005 Pregnancy of a term before delivery is 1-2 90006 90005 Childbirth (for compatibility with the ABO system) — 16 90006 90005 Childbirth (with AB0 incompatibility) — 2-3,5 90006 90005 Amniocentesis 1-3 90006 90005 Transfusion of Rh-positive blood — 90-95 90006 90015 90002 Special research methods 90003 90016 The most common method for detecting antibodies is direct and indirect Coombs probes with the use of antiglobulin serum.The activity of antibodies is usually judged by their titre, but the titre and activity do not always coincide. 90017 90016 According to serological properties, antibodies are divided into complete, or salt, agglutinins and incomplete. Complete antibodies are characterized by the ability to agglutinate erythrocytes in a saline medium. They are usually detected in the early stages of the immune response and refer to the IgM fraction. The molecules of complete antibodies are of large size. The relative molecular weight of complete antibodies is 1 000 000, which prevents their passage through the placental barrier.Therefore, they do not play a significant role in the development of hemolytic disease in the fetus. Incomplete antibodies (blocking and agglutinating) react with erythrocytes in colloidal medium, serum, albumin. They belong to the IgG and IgA fractions. Blocking antibodies sensitize erythrocytes without agglutination. 90017 90016 Rhesus sensitization is determined at a titer of 1: 4 and more. In pregnancy, complicated by Rh-sensitization, antibody titer is used to assess the risk of hemolytic disease of the fetus.90017 90016 The risk to the fetus is significant at an antibody titer of 1:16 or more and indicates the need for amniocentesis, because once found a titre of maternal antibodies 1:16 determines the risk of fetal death in 10% of cases. 90017 90016 The titre of an indirect Coombs test of 1:32 or more is significant. The determination of the level of antibodies should be carried out in the same laboratory. 90017 90016 The critical level of the titer should be determined for each laboratory (it means that as a result of hemolytic disease, fetal death did not occur 1 week before delivery if the titer did not exceed the critical level).According to different authors, the critical level of antibodies ranges between 1:16 — 1:32 and above. 90017 90016 The titre of maternal antibodies in combination with the data of the obstetric anamnesis allows predicting the severity of hemolytic disease of the fetus during pregnancy in approximately 62% of cases. 90017 90016 With the use of amniocentesis and ultrasound diagnostics, the prediction accuracy is increased to 89%. 90017 90016 At the development stage there are methods for determining the Rh factor of the fetus antenatally (during pregnancy) by circulating blood of the mother of the Rh rhesus D gene by the polymerase chain reaction method.With the successful implementation of the technique, it will be possible not to conduct diagnostic, preventive and curative measures in mothers, the fruits of which are Rh-negative. 90017.90000 What is the rhesus conflict in pregnancy? 90001 90002 The absolute majority of people (about 85%) has a positive blood group. A positive Rhesus blood testifies that there is a protein on the surface of red blood cells. In people with a negative blood group, this protein is absent. This fact alone does not pose any threat to health. But in pregnancy, there may be a rhesus-conflict if the mother has a negative blood group, and the toddler inherits the positive from the father. Rhesus-conflict during pregnancy is a certain disorder that can cause quite serious problems: starting from a disease of a newborn’s jaundice and ending with miscarriage or the birth of a dead fetus.However, today medicines and methods of treatment are applied, which allow to minimize these risks. 90003 90002 The causes of rhesus-conflict during pregnancy can be: 90003 90002 — ingestion of fetal blood of a positive group inthe blood of the mother, which belongs to the negative group, during childbirth. This leads to the appearance of antibodies, as well as the immunization of the mother’s body to positive blood. 90003 90002 — ingestion of fetal blood of a positive group into the mother’s blood of a negative group during miscarriage, abortion, ectopic pregnancy, which can adversely affect subsequent pregnancies.90003 90002 — There is also a small chance that antibodies may appear during some prenatal tests. 90003 90002 Rhesus-conflict during pregnancy has certain symptoms: 90003 90002 — the presence of antibodies in the blood of a future mother; 90003 90002 — fetal diseases that lead to anemia and organ failure; 90003 90002 — Newborn’s jaundice, anemia, brain damage associated with hypoxia. 90003 90002 In order to minimize the risks associated withRhesus-conflict, it is necessary to begin to prepare in advance for pregnancy and childbirth.First you need to donate blood for analysis to find out which group it belongs to, and also the presence of Rh factor. If it is revealed that you have a negative blood group, you need to determine whether antibodies to the Rh factor are present in it. This analysis is required to be taken at twenty-eight weeks of pregnancy, since it is at this point that the synthesis of antibodies can begin. 90003 90002 If your blood belongs to a negativegroup and is not activated by the Rh factor, and there is a possibility that your child has Rh-positive blood, you need to inject an anti-rheumatic immunoglobulin with an injection about twenty-eight weeks of your pregnancy.No later than seventy-two hours after delivery, the immunoglobulin should be re-injected if its blood has been determined to be Rh positive. You should remember about these terms and, if necessary, remind them about the doctor. 90003 90002 In addition, it must be remembered that suchThe introduction of immunoglobulin only works for one pregnancy, because protection is given for 12-14 weeks. In subsequent pregnancies by a Rh-positive child, such therapy must be repeated. 90003 90002 Even if no antibodies were detected, it is stillImmunoglobulin injections are performed because it is necessary to prevent their appearance.If a rhesus conflict in pregnancy was still found, it is possible that a cordocentesis may be required — a blood transfusion via the umbilical cord to exclude the risk of anemia. In addition, the doctor must decide whether you will be able to deliver the pregnancy before the due date or whether it is necessary to stimulate childbirth. 90003 90002 Each woman planning a pregnancy, it is necessary to know that the compatibility of Rh factors in pregnancy depends on the blood rhesus of the mother and the unborn child.Rhesus conflict pregnancy can cause quite serious consequences for the mother and child. Therefore, in order to exclude Rhesus-conflict during pregnancy or to minimize its risks, it is necessary to pass all necessary examinations and take the required measures in time. 90003 p> .